Pytanie 1
Ciężkie i duże zestawy narzędziowe umieszczone w kontenerach powinny być ustawiane w sterylizatorze parowym
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
Ciężkie i duże zestawy narzędziowe umieszczone w kontenerach powinny być ustawiane w sterylizatorze parowym
Ile minimalnie wskaźników chemicznych, które są przeznaczone do użycia z PCD, powinno być zaplanowanych na potrzeby przeprowadzenia 300 kontroli wsadu w 4 sterylizatorach, które mają pojemność większą niż jedna jednostka wsadu?
Laryngoskop należy zdemontować po
W procesie uzyskuje się wartość A0 równą 60
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
Jakiego rodzaju są chemiczne wskaźniki emulacyjne, które stosuje się do monitorowania procesów sterylizacji?
Jaka jest podstawowa metoda fizyczna stosowana do sterylizacji sprzętu medycznego?
Właściwym testem do kontroli sterylizacji plazmowej w niskiej temperaturze jest test biologiczny oraz test chemiczny klasy
W trakcie standardowej inspekcji jakości mediów używanych w myjni-dezynfektorze do narzędzi chirurgicznych zaleca się przeprowadzenie analizy
Zanim olej zostanie użyty do konserwacji, modułowe instrumenty powinny być
Preparat konserwujący aplikuje się na narzędzia chirurgiczne w obszarze
Dla jakich materiałów stosuje się sterylizację za pomocą pary wodnej?
Wartości parametrów dezynfekcji termicznej w myjniach-dezynfektorach przeznaczonych do narzędzi chirurgicznych wynoszą
Woda, która została oczyszczona poprzez procesy parowania i skraplania, to woda
Pomiędzy uchwytami peana umieszczonego w rękawie papierowo-foliowym a jego zgrzewem powinno być zachowane odpowiednie odstępstwo
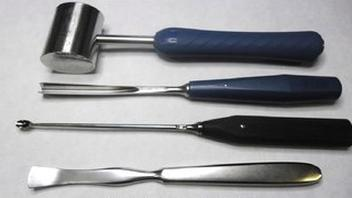
Przedstawione narzędzie to

Narzędzie przedstawione na rysunku należy poddać sterylizacji

Jak długo trwa okres inkubacji w ampułkowych testach biologicznych?
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
Zgodnie z klasyfikacją Spauldinga wziernik nosowy jest zaliczany do sprzętu o ryzyku
Do narzędzi tnących o dwóch ostrzach zalicza się
Do jakich celów wykorzystuje się 0,9% roztwór NaCl?
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Aby zdezynfekować powierzchnie zanieczyszczone substancjami organicznymi, należy używać preparatów wykazujących działanie sporobójcze, które zawierają
Przed nałożeniem gazu w komorze sterylizatora na tlenek etylenu, wsad musi być
W obrębie pakietu poddawanego sterylizacji parą wodną umieszcza się wskaźniki chemiczne typu
W skład zestawu narzędzi tnących wchodzą:
Na rękawie papierowo-foliowym wykorzystywanym do sterylizacji za pomocą pary wodnej?
Preparaty, które nie mogą być używane do dezynfekcji narzędzi z plastiku mających kontakt z tkankami lub układem oddechowym, to te, które zawierają
W myjniach dezynfektorach zgodnych z normą PN EN ISO 15883-2, które służą do dezynfekcji termicznej narzędzi chirurgicznych, nie powinno się dezynfekować
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0
Kiedy wskaźniki fizyczne pokazują właściwe parametry, co to oznacza?
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
Jakie właściwości jakościowe świadczą o szczelności opakowania papierowo-foliowego?
Charakterystycznym uszkodzeniem dla przedstawionego na ilustracji elementu resuscytatora wykonanego z polisulfonu jest

Ile arkuszy krepowanego papieru w kolorze białym i zielonym jest potrzebnych do zapakowania 15 zestawów narzędziowych?
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Nie należy poddawać systemów napędowych
Przedstawiony na ilustracji test z naniesioną substancją wskaźnikową kompatybilną ze składem krwi ludzkiej, umieszczony w plastikowej obudowie, jest testem przeznaczonym do kontroli

Adhezja to proces