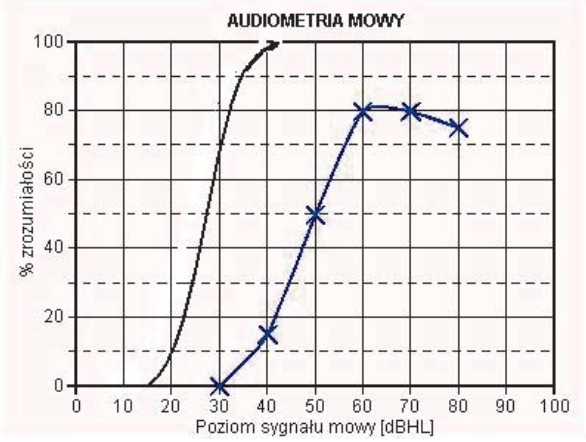
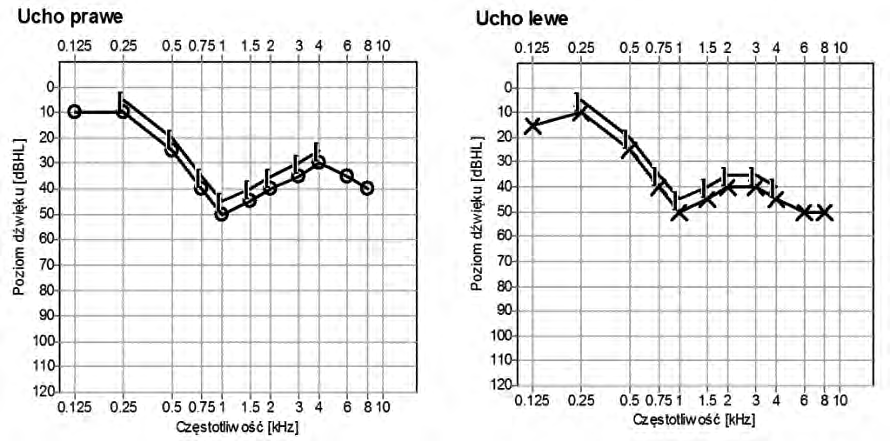
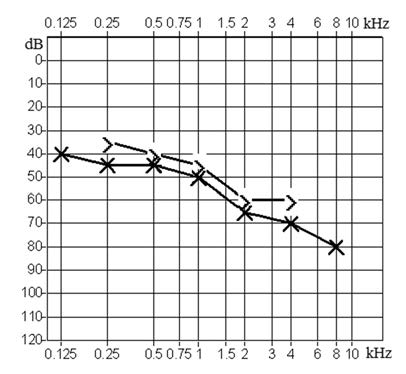
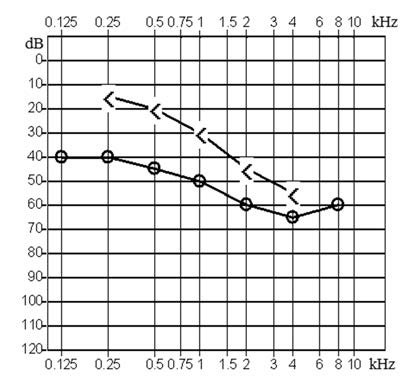
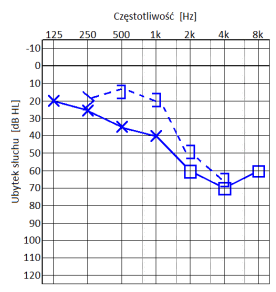
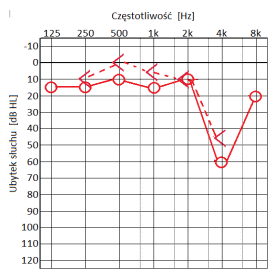
Czym są pliki cookies?
Cookies to małe pliki tekstowe, które są zapisywane na urządzeniu użytkownika podczas przeglądania stron internetowych. Służą one do zapamiętywania preferencji, śledzenia zachowań użytkowników oraz poprawy funkcjonalności serwisu.
Jakie cookies wykorzystujemy?
- Niezbędne cookies - konieczne do prawidłowego działania strony
- Funkcjonalne cookies - umożliwiające zapamiętanie wybranych ustawień (np. wybrany motyw)
- Analityczne cookies - pozwalające zbierać informacje o sposobie korzystania ze strony
Jak długo przechowujemy cookies?
Pliki cookies wykorzystywane w naszym serwisie mogą być sesyjne (usuwane po zamknięciu przeglądarki) lub stałe (pozostają na urządzeniu przez określony czas).
Jak zarządzać cookies?
Możesz zarządzać ustawieniami plików cookies w swojej przeglądarce internetowej. Większość przeglądarek domyślnie dopuszcza przechowywanie plików cookies, ale możliwe jest również całkowite zablokowanie tych plików lub usunięcie wybranych z nich.