Pytanie 1
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
Wynik: 16/40 punktów (40,0%)
Wymagane minimum: 20 punktów (50%)
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
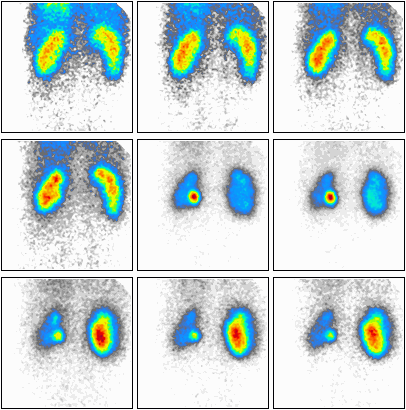
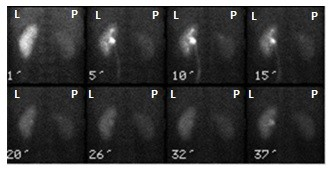
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
W medycynie nuklearnej wykorzystuje się:
Który radioizotop jest emiterem promieniowania alfa?
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
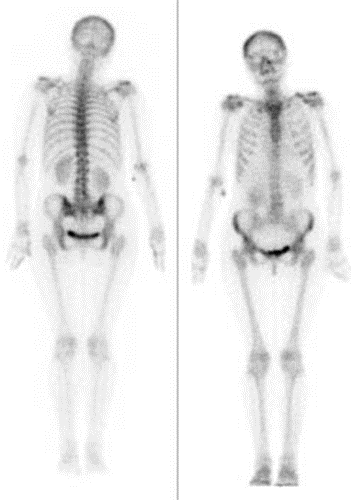
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
W scyntygrafii kośćca „ogniska gorące” oznaczają miejsca
Który radioizotop stosuje się do badania scyntygraficznego kości?
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Który radiofarmaceutyk może zostać podany pacjentowi w scyntygrafii perfuzyjnej mózgu?
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
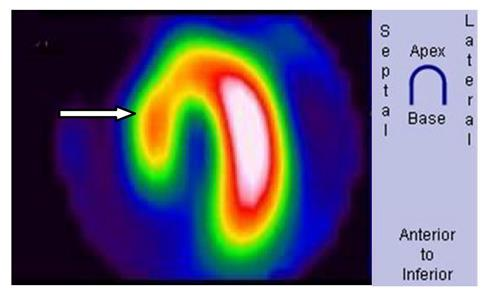
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
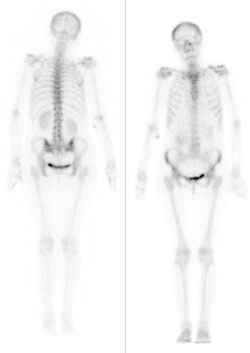
Na przedstawionym scyntygramie ukazano duży obszar
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
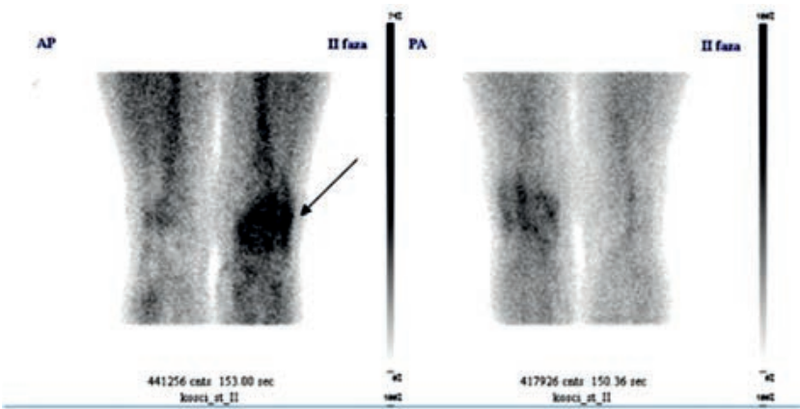
Na scyntygramie kości strzałkami oznaczono ogniska
W badaniu PET stosuje się tylko radioizotopy emitujące
Który radiofarmaceutyk należy podać pacjentowi w scyntygrafii perfuzyjnej mózgu?
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
Diagnozowanie metodą PET oparte jest na zjawisku
Przedstawiony obraz został zarejestrowany podczas wykonania
W leczeniu izotopowym tarczycy należy podać
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
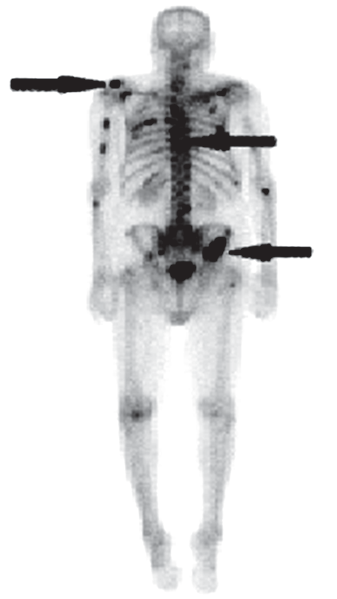
Na obrazie uwidoczniono
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
W badaniu PET stosuje się tylko radioizotopy emitujące
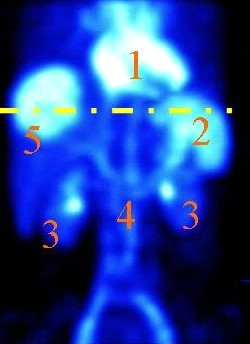
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
W pozytonowej emisyjnej tomografii komputerowej PET radioznacznik podawany jest pacjentowi najczęściej
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
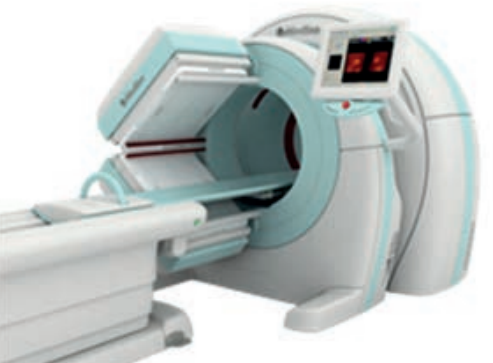
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
Który radioizotop jest emiterem promieniowania alfa?
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?