Pytanie 1
Zarejestrowane na elektrokardiogramie miarowe fale f w kształcie „zębów piły” poprzedzielane prawidłowymi zespołami QRS są charakterystyczne dla
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Zarejestrowane na elektrokardiogramie miarowe fale f w kształcie „zębów piły” poprzedzielane prawidłowymi zespołami QRS są charakterystyczne dla
W standardowym badaniu elektrokardiograficznym elektrodę C4 należy umieścić
Odprowadzenie II rejestruje różnicę potencjałów między
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
W której próbie stroikowej przystawia się stroik do czoła (u podstawy nosa) lub na szczycie głowy i porównuje się przewodnictwo kostne ucha prawego i lewego?
Szczytowy przepływ wydechowy zarejestrowany w trakcie badania maksymalnie natężonego wydechu jest oznaczany skrótem
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest
Rytm alfa i beta rejestruje się podczas badania
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
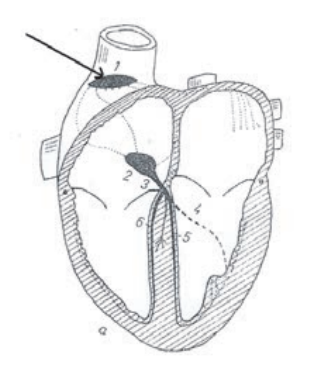
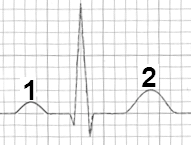
Strzałką na schemacie oznaczono
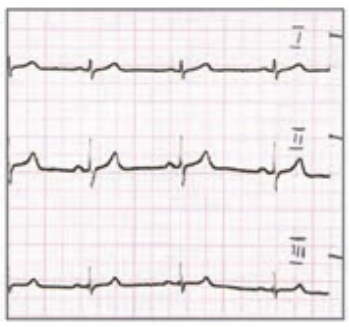
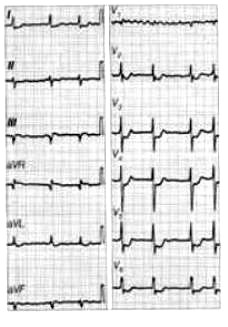
Który elektrokardiogram jest poprawny technicznie?
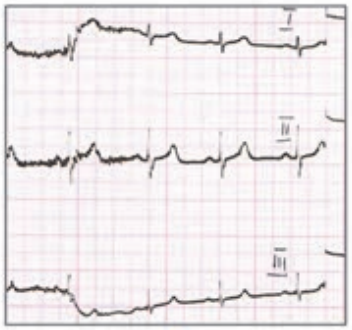
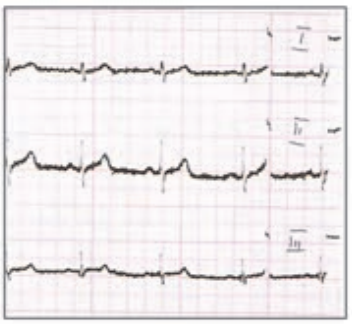
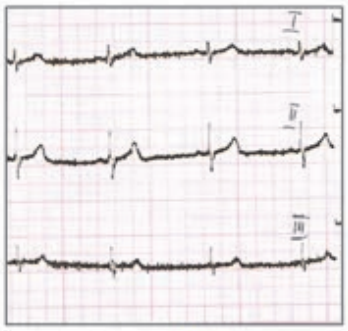
Na elektrokardiogramie zarejestrowano
Fala głosowa rozchodzi się
Wskazaniem do wykonania badania spirometrycznego jest
W przypadku migotania komór w zapisie EKG występuje
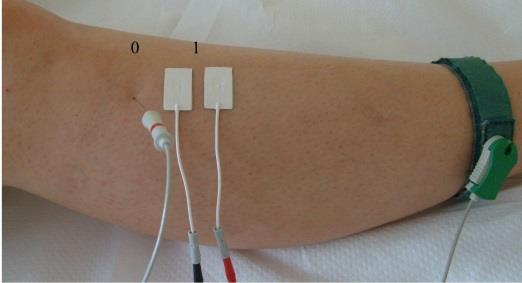
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
Na schemacie oznaczono
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
W standardowym badaniu elektrokardiologicznym elektrodę C4 należy umocować
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
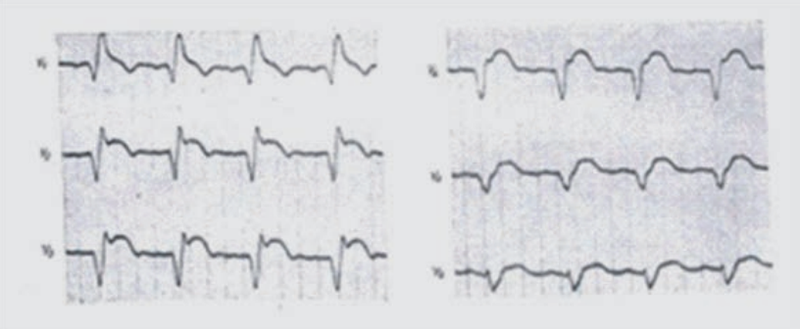
Na elektrokardiogramie uwidoczniono
Audiometria impedancyjna polega na pomiarze
W audiometrii badanie polegające na maskowaniu (zagłuszaniu) tonów szumem białym to próba
W jakich jednostkach mierzy się natężenie dźwięku?
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
Na ilustracji przedstawiono przygotowanie pacjenta do badania
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Obiektywną metodą badania słuchu jest audiometria
W zapisie EKG zespół QRS odzwierciedla
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Podczas badania EEG otwarcie oczu powoduje
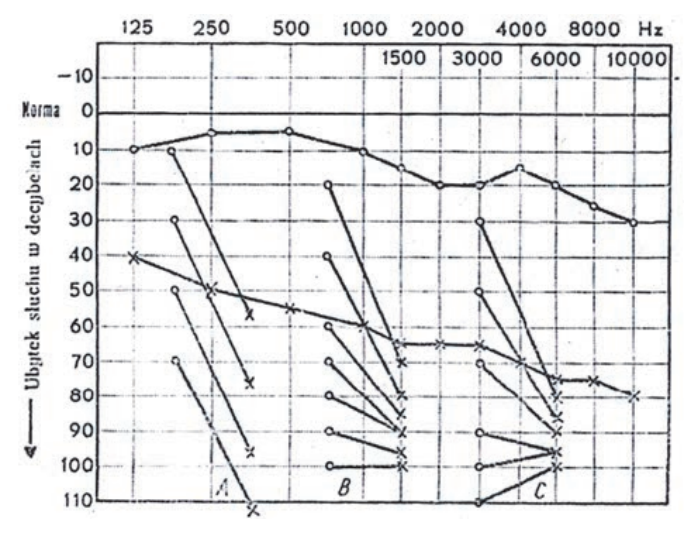
Audiogram przedstawia próbę
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Który wynik badania tympanometrycznego potwierdza, że słuch badanego pacjenta jest w granicach normy?
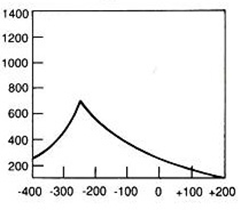
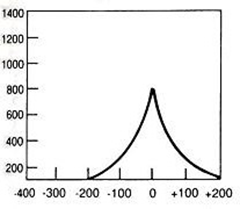
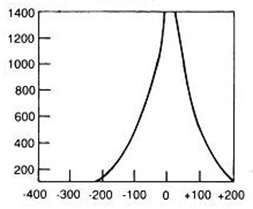
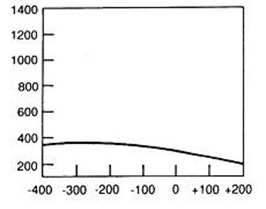
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
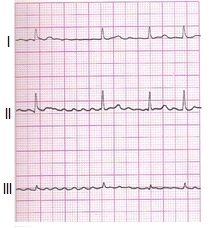
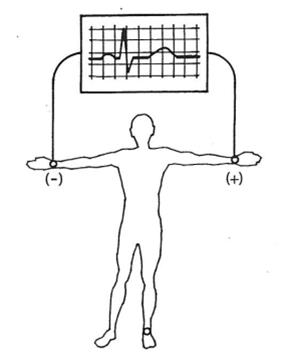
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Rytm alfa i beta rejestruje się podczas badania