Pytanie 1
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Jakie urządzenie jest wyposażone w wózki do narzędzi chirurgicznych, sprzętu anestezjologicznego oraz mikrochirurgicznego?
Jakie parametry są monitorowane w trakcie procesu sterylizacji z użyciem tlenku etylenu?
Glukoprotamina, zawierająca alkiloaminę, nie jest używana do dezynfekcji narzędzi wykonanych z materiałów typu
W ciągu miesiąca wykorzystywane są dwa opakowania preparatu do usuwania kleju z narzędzi o pojemności 100 ml każde. Koszt jednego ml preparatu wynosi 0,5 zł. Ile wyniesie roczne wydatki na preparat do usuwania kleju?
Fazy sterylizacji to: próżnia, iniekcja substancji sterylizującej, dyfuzja, plazma, wentylacja oraz wyrównanie ciśnień?
Które z poniższych mikroorganizmów charakteryzują się najwyższą odpornością na chemiczne środki dezynfekcyjne?
Jakie jest zadanie wskaźników chemicznych stosowanych w procesie sterylizacji?
Błędny rezultat automatycznego testu szczelności parowego sterylizatora może sugerować
Przedstawione na ilustracji instrumentarium należy przygotować do maszynowego mycia i dezynfekcji na wózku wsadowym

Po zerwaniu zewnętrznej warstwy papieru sterylizacyjnego w obrębie strefy sterylnej pakiet powinien zostać
Jakie narzędzia chirurgiczne powinny być rozłożone przed procesem dezynfekcji?
Przedstawione narzędzie to

Gdy zauważysz korozję wżerową na narzędziu, powinieneś je
Materiał zapakowany w dwie warstwy ma najdłuższy czas ważności po procesie sterylizacji?
Co należy zrobić w przypadku, gdy czepek zostanie zanieczyszczony materiałem biologicznym?
Jaką wartość uzyska Ao w wodzie o temperaturze 90°C, która będzie utrzymywana przez 5 minut?
Jak długo trwa faza ekspozycji w procesie sterylizacji w temperaturze 134°C?
Na wszystkich pakietach przeznaczonych do procesu sterylizacji powinien być zamocowany lub nadrukowany wskaźnik chemiczny typu
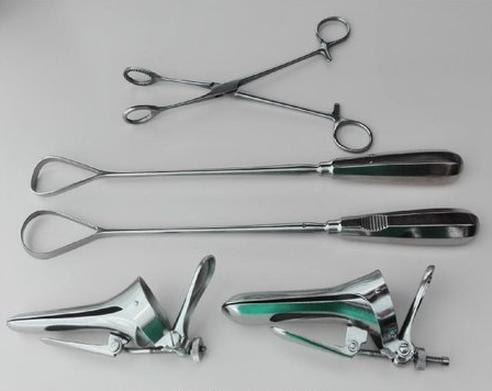
Porównaj spis zestawu narzędzi ginekologicznych, w którego skład wchodzą po dwie sztuki: kulociągów, klemów okienkowych, łyżeczek skrobaczek, wzierników Cusco z zamieszczoną ilustracją zestawu.
W zestawie na ilustracji brakuje
Czterocyfrowy kod towarzyszący oznaczeniu CE na produkcie medycznym wskazuje na
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Po połączeniu 450 ml koncentratu środka dezynfekcyjnego z wodą otrzymano 18 litrów roztworu roboczego o stężeniu
Które organizmy są najbardziej odporne na wpływ wysokich temperatur?
Płaszcz w sterylizatorze pozwala na
Narzędzia chirurgiczne, materiały i produkty gumowe wymagają procesu sterylizacji
W myjniach dezynfektorach zgodnych z normą PN EN ISO 15883-2, które służą do dezynfekcji termicznej narzędzi chirurgicznych, nie powinno się dezynfekować
Dezynfekcja na wysokim poziomie eliminuje
Wiertarka ortopedyczna powinna być oddana do regularnego przeglądu serwisowego zaraz po
Mikrosimens (μs) stanowi jednostkę
W urządzeniu testowym procesu (PCD) do nadzoru nad wsadem sterylizacji parowej wykorzystywany jest wskaźnik
Narzędzie chirurgiczne do wielokrotnego użytku z korozją naprężeniową powinno
Zestawy ginekologiczne zabezpieczono w 1 warstwę papieru sterylizacyjnego oraz 1 warstwę włókniny. Koszt 100 sztuk papieru wynosi 150 zł, a włókniny 160 zł. Jaki będzie całkowity koszt zapakowania 50 zestawów ginekologicznych?
Każdy proces sterylizacji przy użyciu pary wodnej powinien być monitorowany za pomocą wskaźników biologicznych, gdy sterylizuje się
Powstanie powłoki pasywnej na powierzchni narzędzi spowoduje
Do smarowania narzędzi chirurgicznych powinno się używać substancji na bazie
Test Bowie-Dick'a przeprowadza się
Do urządzeń z napędem odpowiednia jest metoda dezynfekcji, jaką stanowi dezynfekcja
Przedstawiony na zdjęciu sprzęt medyczny należy przed dezynfekcją

Metoda sterylizacji tlenkiem etylenu jest właściwa do sterylizacji