Pytanie 1
Rolę receptora słuchu pełni w uchu ludzkim
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Rolę receptora słuchu pełni w uchu ludzkim
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
Przyczyną głębokiego obustronnego niedosłuchu odbiorczego może być
W trakcie wyznaczania progu przewodnictwa kostnego wzglęnego z maskowaniem protetyk powinien
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
W torze sygnałowym cyfrowego aparatu słuchowego występują kolejno:
Protetyk słuchu w trakcie anamnezy określa sytuacje akustyczne, w których pacjent odczuwa dyskomfort związany z utratą słuchu. Informacje te są pomocne przy wyborze
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
U dzieci uczących się w szkole podstawowej zaleca się stosować aparaty słuchowe
Uszkodzenie układu słuchowego może wystąpić w każdym okresie życia dziecka. Niedosłuch perilingwalny powstaje w okresie
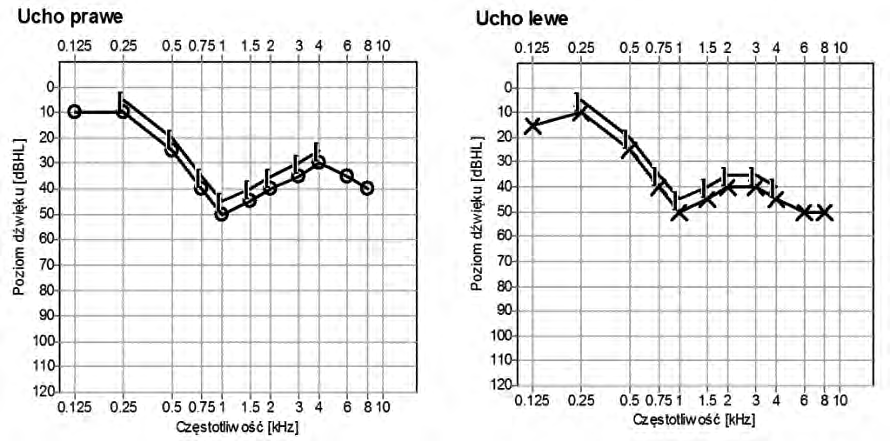
Zamieszczony audiogram przedstawia wynik badania pacjenta
Która spośród wymienionych czynności jest wykonywana jako pierwsza podczas pobierania odlewu ucha (wycisku)?
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Protetyk słuchu wykorzystuje test liczbowy
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
Dla ubytków wysokoczęstotliwościowych należy stosować aparaty słuchowe
Który system wspomagający słyszenie opiera swoje działania na zasadzie łączności radiowej z wykorzystaniem modulacji?
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
Użytkowanie aparatów słuchowych u niemowląt należy rozpocząć od
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Na podstawie wyniku tympanometrii można stwierdzić
Która z podanych grup materiałów stosowanych w otoplastyce to materiały pomocnicze?
Program Noah służy do
Która z wymienionych behawioralnych metod badania słuchu nie jest badaniem uwarunkowanym?
Otoskopowanie ma na celu sprawdzenie stanu
APHAB jest procedurą badającą
Charakterystyka częstotliwościowa słuchawki aparatu słuchowego w całym paśmie przenoszenia ma kształt
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Niedosłuch przewodzeniowy występuje w przypadku
Objawami charakterystycznymi dla niedosłuchu odbiorczego są:
Zastosowanie stereolitografii przy produkcji wkładek pozwala pominąć proces
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym (35÷45) dB SPL w zakresie częstotliwości (0,3÷4) kHz, mające długość
Jaki rodzaj indywidualnej wkładki usznej należy zastosować u osób niedosłyszących z progiem słyszenia niskich tonów, mniejszym niż 40 dB dla zapewnienia komfortu słyszenia?
W celu dokładniejszej diagnostyki audiologicznej w badaniu tympanometrycznym stosowany jest ton próbny o częstotliwości 1 000 Hz u dzieci do