Pytanie 1
Przedstawiony obraz został zarejestrowany podczas wykonywania

Wynik: 10/40 punktów (25,0%)
Wymagane minimum: 20 punktów (50%)
Przedstawiony obraz został zarejestrowany podczas wykonywania

Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
W radiologii stomatologicznej ząb o numerze 23 to kieł
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
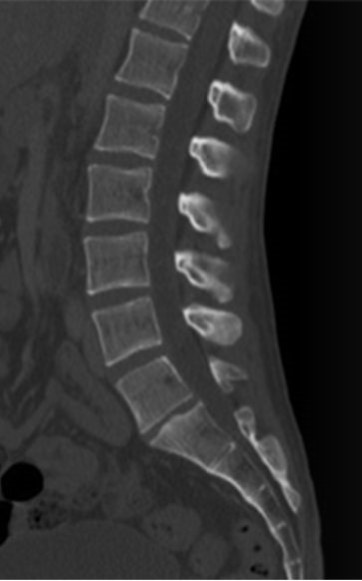
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
W badaniu mammograficznym jedną z podstawowych projekcji jest projekcja
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
Który zestaw zdjęć narządów klatki piersiowej należy wykonać u pacjenta z podejrzeniem lewostronnego zapalenia płuc?
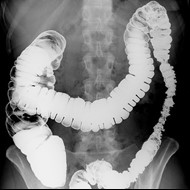
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
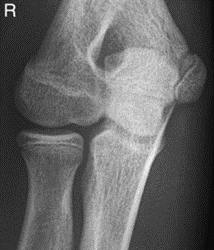
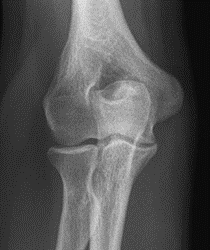
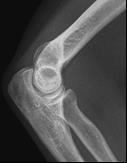
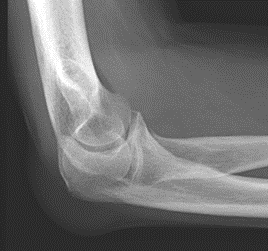
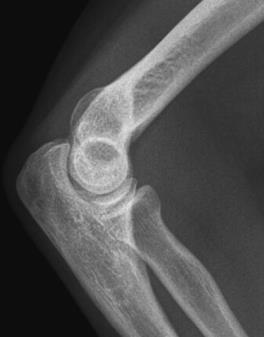
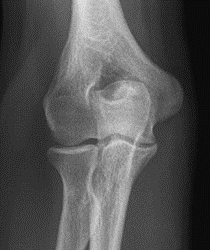
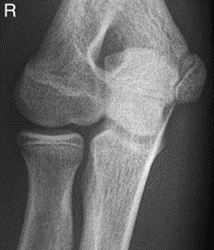
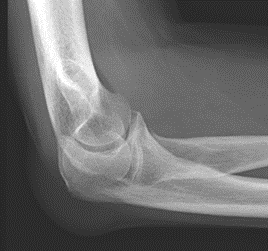
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
W obrazowaniu MR wykorzystuje się moment magnetyczny
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm x 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
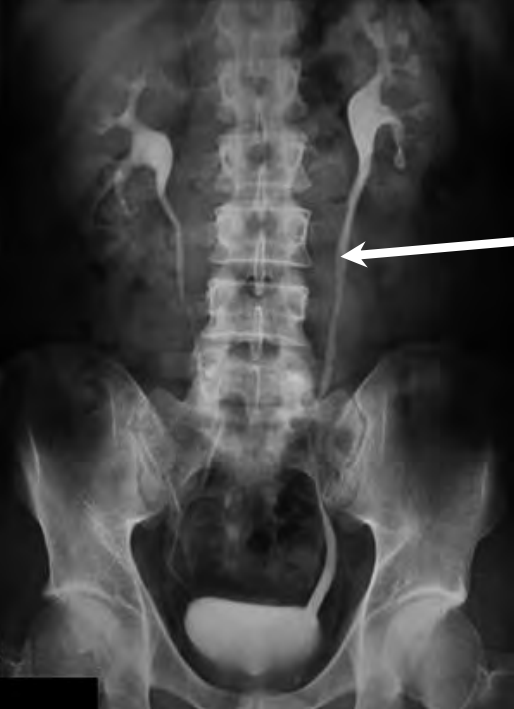
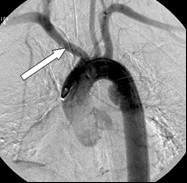
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
W diagnostyce metodą rezonansu magnetycznego biorą udział
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
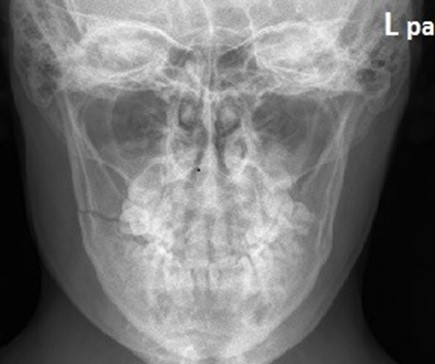
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
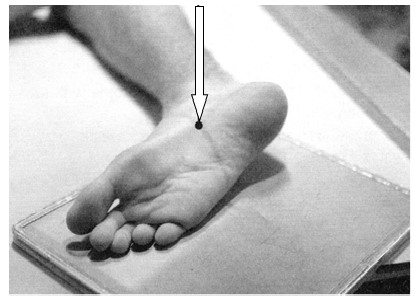
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
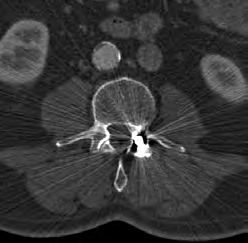
Który artefakt jest widoczny na skanie tomografii komputerowej?
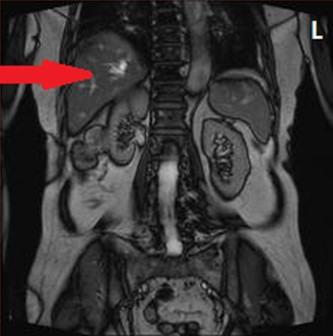
Na obrazie MR jamy brzusznej strzałką wskazano
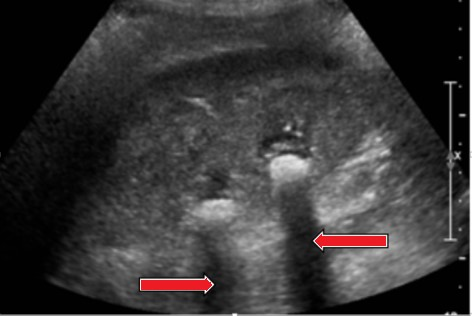
Który artefakt wskazano strzałkami na obrazie USG nerki?
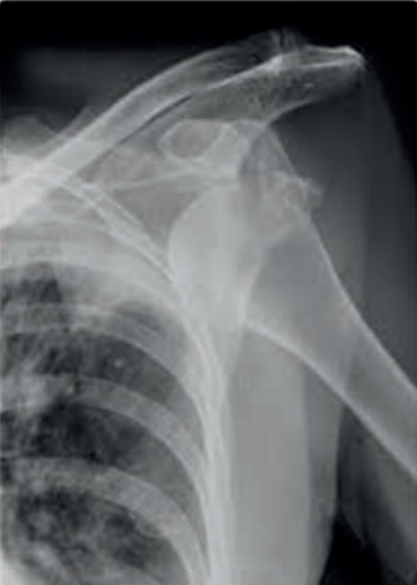
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Do badania mammograficznego w projekcji skośnej przyśrodkowo-bocznej kąt lampy powinien być ustawiony w zakresie