Pytanie 1
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
W celu prawidłowego przeprowadzenia badania otoskopowego u dziecka, wziernik uszny należy wprowadzić do zewnętrznego przewodu słuchowego
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
W przypadku patologii układu przewodzącego dźwięk w uchu można za pomocą specjalnych urządzeń wzmocnić transmisję sygnału przez kość. Do urządzeń tych nie należy
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Pobierając odlew w celu wykonania aparatu głęboko wewnątrzkanałowego, protetyk powinien umieścić tampon
Które z wymienionych cech audiogramu mowy są charakterystyczne dla niedosłuchu przewodzeniowego?
Ostatnim etapem doboru aparatu słuchowego jest APHAB, dzięki któremu protetyk słuchu ocenia
Która z wymienionych metod dopasowania aparatów słuchowych jest oparta na percepcji dźwięków naturalnych?
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
Jak zmniejszyć zjawisko okluzji?
Właściwą metodą badania słuchu u niemowląt jest
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Czym różni się aparat ITE od ITC?
Czym objawia się neuropatia słuchowa?
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Natężenie dźwięku fali bezpośredniej maleje
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Osoby z orzeczonym stopniem niepełnosprawności mogą skorzystać z dofinansowania zakupu aparatów słuchowych przez
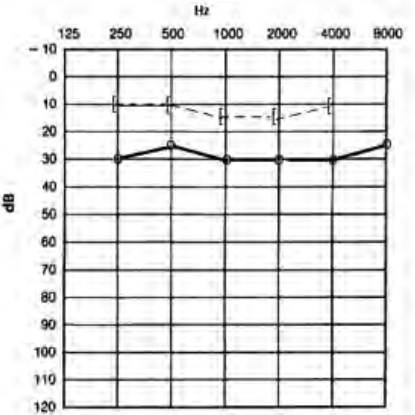
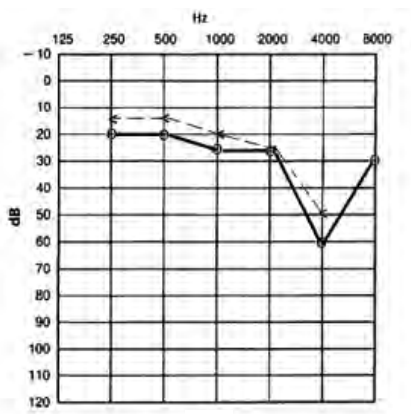
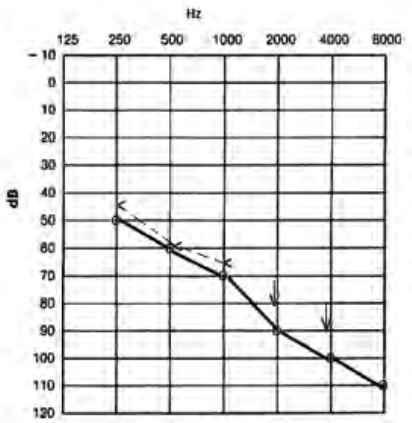
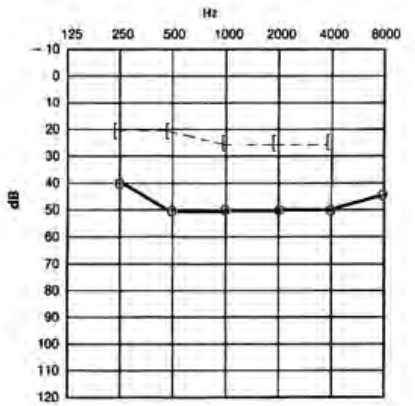
Który audiogram dotyczy pohałasowego ubytku słuchu?
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
COSI jest procedurą opierającą się na
W metodzie SLA ostatnim etapem wykonania obudowy do aparatów słuchowych wewnątrzusznych jest jej
W aparatach słuchowych z kompresją AGC, przy zwiększaniu wzmocnienia, punkt na charakterystyce wejściowo-wyjściowej aparatu, dla którego występuje próg kompresji, przesuwa się
Badaniem słuchu pomocnym w wykryciu głuchoty czynnościowej jest
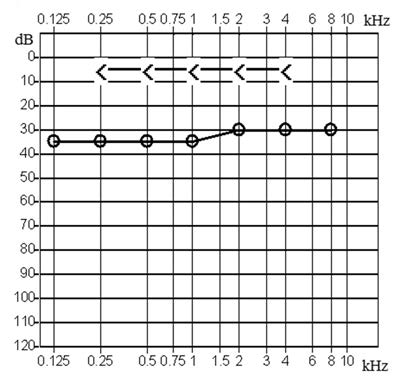
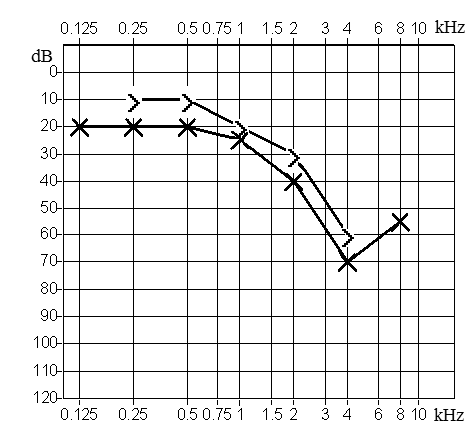
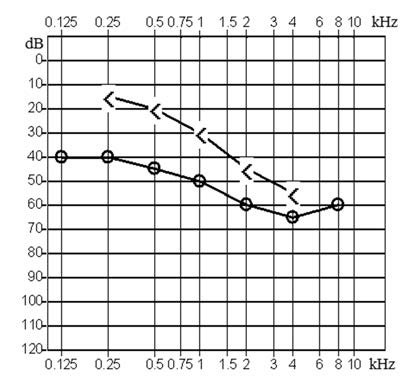
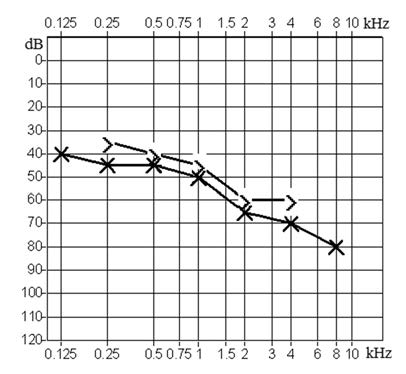
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
Zgodnie z rozporządzeniem Ministra Pracy i Polityki Socjalnej, pracodawca ma obowiązek zapewnić pracownikom indywidualną ochronę słuchu przy przekroczeniu dopuszczalnej wartości hałasu
Która z wymienionych behawioralnych metod badania słuchu nie jest badaniem uwarunkowanym?
Pacjent z aparatami słuchowymi zmienił pracę i obecnie bardzo dużo korzysta z telefonu komórkowego, niestety często pojawiają się zakłócenia w trakcie rozmowy. Jakie rozwiązanie powinien zaproponować protetyk słuchu?
Środkiem indywidualnej ochrony przed hałasem są
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Który materiał wykorzystuje się w technologii komputerowego wytwarzania obudów aparatów słuchowych?
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych