Pytanie 1
Co należy zrobić w przypadku, gdy czepek zostanie zanieczyszczony materiałem biologicznym?
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Co należy zrobić w przypadku, gdy czepek zostanie zanieczyszczony materiałem biologicznym?
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
Spektrum działania środka dezynfekcyjnego wskazanego na opakowaniu B (w tym MRSA) obejmuje działanie na bakterie w całości
Test z zastosowaną substancją wskaźnikową imitującą zanieczyszczenia organiczne jest wykorzystywany do kontrolowania
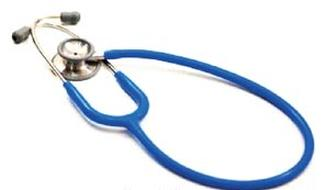
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
Dokumentacja dotycząca procesu dekontaminacji powinna zawierać między innymi
Co należy zrobić z wsadem, jeśli w trakcie procesu sterylizacji doszło do przerwy w dostawie energii elektrycznej?
Kapturek ochronny ETO powinien być założony przed przystąpieniem do fiberoskopii
Jakie wskaźniki są używane do kontroli procesów sterylizacji?
Substancje zawierające kwas cytrynowy lub fosforowy, które dodaje się do pierwszej wody stosowanej w płukaniu po myciu alkalicznym, pełnią funkcję
Na podstawie przedstawionej etykiety wskaż, które stężenie preparatu dezynfekcyjnego należy zastosować, aby uzyskać działanie inaktywujące bakterie, grzyby i prątki w najkrótszym czasie działania.
| SPEKTRUM DZIAŁANIA | STĘŻENIE (%) | CZAS DZIAŁANIA |
|---|---|---|
| Dezynfekcja narzędzi (bakteriobójczy, grzybobójczy, prątkobójczy) (M. terrae) wg DGHM (Niemieckie Towarzystwo Higieny i Mikrobiologii) | 2,0 3,0 5,0 | 1 godz. 30 min. 15 min. |
| Działanie wirusobójcze wobec wszystkich wirusów osłonionych (łącznie z HBV, HCV, HIV) - zgodnie z zaleceniami RKI (Instytut Roberta Kocha) 01/2004 r. | 0,5 | 15 min. |
| EN 14476 działanie wirusobójcze | 1,0 | 15 min. |
| Działanie wirusobójcze wg DVV (Niemieckie Towarzystwo Zwalczania Chorób Wirusowych) (Adeno, Papova, SV 40, Vaccinia, Polio) | 1,0 2,0 3,0 | 1 godz. 30 min. 15 min. |
| Parametry działania wg metodyki PZH B, F, V, Tbc | 2,0 3,0 5,0 | 2 godz. 1 godz. 30 min. |
W myjniach dezynfektorach zgodnych z normą PN EN ISO 15883-2, które służą do dezynfekcji termicznej narzędzi chirurgicznych, nie powinno się dezynfekować
Narzędzie składające się z ucha, ramienia, blatu prostego lub zakrzywionego, grzbietu blatu oraz krawędzi tnących to
Do dezynfekcji urządzeń medycznych wykonanych z gumy lub materiałów syntetycznych, mających bezpośredni kontakt z tkankami (np. fiberoskopy), nie dopuszcza się używania preparatów zawierających
Po połączeniu 28,5 l wody z 1 500 ml środka dezynfekującego uzyskuje się roztwór o stężeniu
Jakie narzędzie pozwala na delikatne i bezpieczne chwycenie naczyń?
Wskaźnik chemiczny znajdujący się na opakowaniu papierowo-foliowym, po przeprowadzeniu procesu sterylizacji, potwierdza, że
W jaki sposób należy rozmieszczać ciężkie kontenery oraz lekkie pakiety w komorze sterylizującej?
Zabieg dekontaminacji elastycznych endoskopów zaczyna się od umycia
Jeżeli wskaźniki fizyczne pokazują poprawne wartości, to znaczy, że?
Który z czynników sterylizujących jest w stanie przedostać się do narzędzi niezależnie od ich rozmiaru, formy i materiału, z którego są zrobione?
Jak najlepiej układać przezroczyste opakowania papierowo-foliowe w koszu do sterylizacji?
Płaszcz w sterylizatorze pozwala na
Ciężkie komplety narzędziowe powinny być umieszczane w sterylizatorze parowym
Badania zabrudzeń stosuje się do analizy efektywności
Czas trwania dezynfekcji narzędzi chirurgicznych umieszczonych w roztworze roboczym środka dezynfekującego powinien być liczony od
Wskaźniki biologiczne używane podczas monitorowania procesów sterylizacyjnych zawierają endospory bakterii z rodzaju
Wartość AO = 3000 uzyskiwana jest w procesie dezynfekcji
Jaką wartość uzyska Ao w wodzie o temperaturze 90°C, która będzie utrzymywana przez 5 minut?
Na rękawie materiału papierowo-foliowego znajduje się wskaźnik chemiczny klasy
Proporcja ucisków klatki piersiowej do wdechów podczas resuscytacji krążeniowo-oddechowej u dorosłego wynosi
Preparaty zawierające aldehyd glutarowy
Jaką ilość koncentratu środka dezynfekcyjnego oraz wody trzeba zastosować, aby przygotować 2 litry roztworu roboczego preparatu dezynfekcyjnego o stężeniu 4%?
Podczas załadunku komory sterylizatora parowego należy przestrzegać maksymalnych wartości wsadu określonych przez
Aby przygotować 5 litrów roztworu chemicznego o stężeniu 4,5%, należy wykorzystać
Zalecaną metodą dezynfekcji sprzętu wykonanego z silikonu jest dezynfekcja
Ilustracja przedstawia spinak Backhaus służący do

Wskaźniki chemiczne umieszczane na zewnętrznych częściach opakowań są klasyfikowane jako typ
Jakie są wymagane parametry do dezynfekcji maszynowej bronchofiberoskopu?
Po zakończeniu maszyny do mycia i dezynfekcji narzędzi chirurgicznych w fazie dezynfekcji, po 3 minutach utrzymywania temperatury 90°C, cały wsad należy