Pytanie 1
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
Centratory laserowe zamontowane w kabinie aparatu terapeutycznego służą do
Fala głosowa rozchodzi się
W medycynie nuklearnej wykorzystuje się:
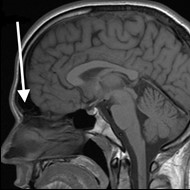
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
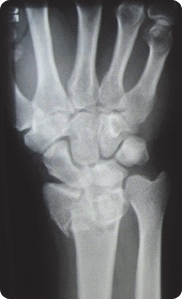
Na radiogramie uwidoczniono złamanie nasady
Przy podejrzeniu ciała obcego w oczodole należy wykonać
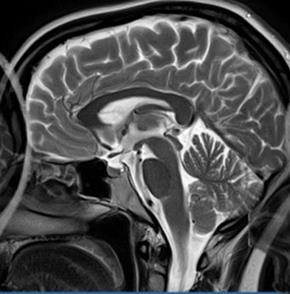
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Jaki sposób frakcjonowania dawki jest stosowany w radioterapii konwencjonalnej?
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem jest
Wiązka elektronów najczęściej stosowana jest do leczenia zmian nowotworowych w obrębie
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
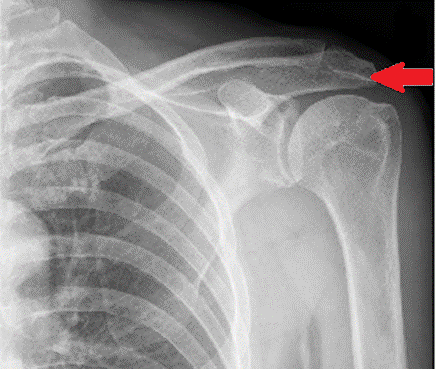
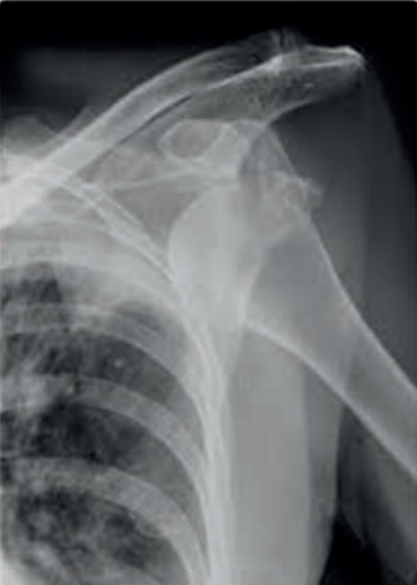
Na radiogramie stawu barkowego strzałką wskazano
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
Zarejestrowane na elektrokardiogramie miarowe fale f w kształcie „zębów piły” poprzedzielane prawidłowymi zespołami QRS są charakterystyczne dla
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
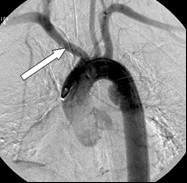
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
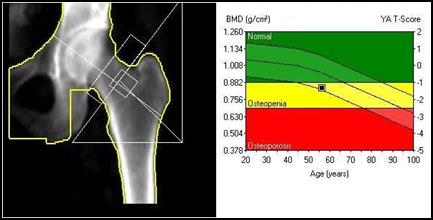
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
W brachyterapii MDR stosowane są dawki promieniowania
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Zamieszczone na ilustracji obrazy dotyczą badania
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
W standardowym badaniu EEG elektrody P3, P4 i Pz umieszcza się na skórze głowy pacjenta nad płatami
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?