Pytanie 1
Podstawa strzemiączka opiera się
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Podstawa strzemiączka opiera się
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
Która technologia szybkiego prototypowania jest wykorzystywana podczas produkcji wkładek usznych i obudów aparatów słuchowych wewnątrzusznych?
Do pracowni protetycznej zgłosił się pacjent, skarżąc się, że jego aparat „gwiżdże”. Najbardziej prawdopodobną przyczyną wystąpienia tej wady jest
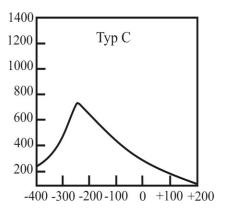
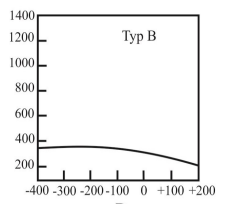
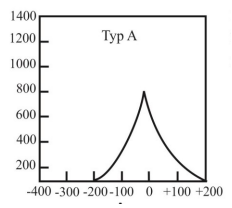
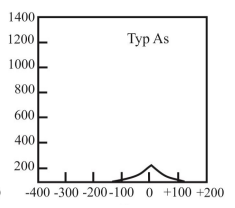
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
Do najczęstszych negatywnych następstw niedosłuchu u osób bez wsparcia protetycznego zalicza się
Stosowany w akustyce szum różowy charakteryzuje się widmem, w którym amplituda składowych częstotliwościowych
Student z obustronnym niedosłuchem, zaprotezowany aparatami słuchowymi, w trakcie wykładów w dużej auli odbiera hałas otoczenia głośniej od głosu wykładowcy. Jakie rozwiązanie wyeliminuje to zjawisko?
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
Najczęściej używanymi mikrofonami pomiarowymi w akustyce są mikrofony
Aby uzyskać większe wzmocnienie w zakresie wysokich częstotliwości, przy braku możliwości dalszej regulacji aparatu słuchowego, należy zastosować wkładkę
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Czym objawia się neuropatia słuchowa?
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Aby uzyskać łagodniejszy odbiór głośnych dźwięków w aparacie słuchowym, należy
W celu prawidłowego dopasowania aparatu słuchowego u dzieci należy wykonać pomiar RECD, który określa
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Gdy woskowina zatka dźwiękowód we wkładce usznej, należy
Pobierając odlew w celu wykonania aparatu głęboko wewnątrzkanałowego, protetyk powinien umieścić tampon
Metoda doboru aparatu słuchowego WHS bazuje na
Które badanie słuchu umożliwia określenie progu i stopnia rozróżniania?
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Wrzecionko wchodzi w skład
Długotrwała ekspozycja na hałas powoduje
W procesie produkcji wkładek metodą p-n-p protetyk słuchu najpierw przygotowuje odlew z ucha, a następnie aby przygotować negatyw tego odlewu, musi go
Próby stroikowe należy zawsze rozpocząć od przeprowadzenia próby
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Wykonując próbę SISI, prosi się pacjenta, aby sygnalizował
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Która z wymienionych reguł dopasowania aparatu słuchowego oparta jest o wyniki skalowania głośności?
Najczęstszymi przyczynami zniekształcenia dźwięku przez aparat słuchowy mogą być:
Aby zastosować system wspomagający słyszenie FM, aparat słuchowy musi mieć
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może