Pytanie 1
Do zdjęcia prawych otworów międzykręgowych kręgosłupa szyjnego pacjent stoi w skosie
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Do zdjęcia prawych otworów międzykręgowych kręgosłupa szyjnego pacjent stoi w skosie
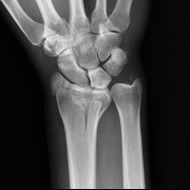
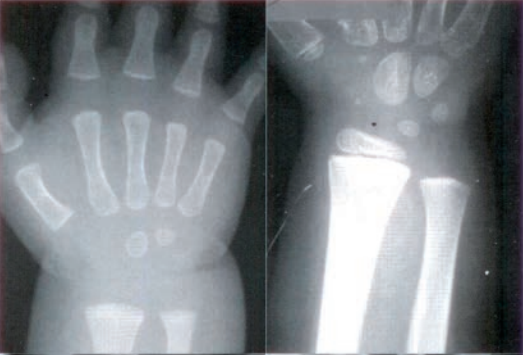
Na obrazie radiologicznym nadgarstka uwidoczniono złamanie nasady
Jak konwencjonalnie frakcjonuje się dawkę w teleradioterapii?
Technika stereotaktyczna polega na napromienianiu nowotworu
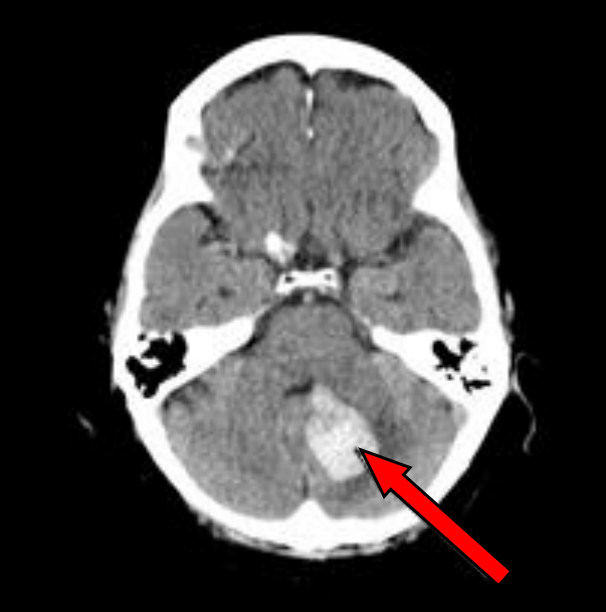
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
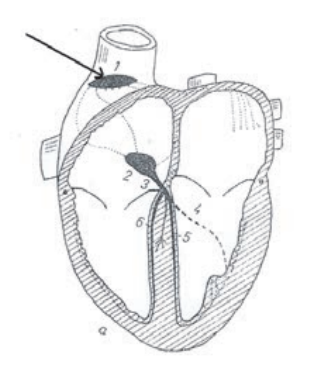
Strzałką na schemacie oznaczono
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
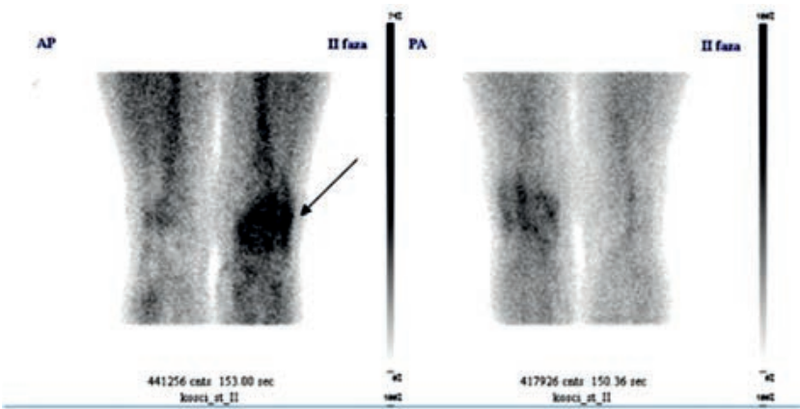
Na przedstawionym scyntygramie ukazano duży obszar
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Proces chemicznego wywoływania radiogramów polega na
Zestaw rentgenogramów przedstawia
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Badanie gęstości mineralnej kości metodą DXA należy wykonać
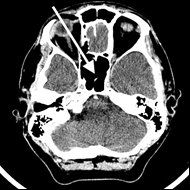
Na radiogramie TK głowy strzałką wskazano
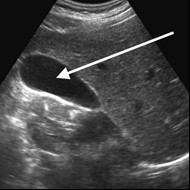
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
W badaniu cystografii wstępującej środek kontrastowy należy podać
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
W badaniu EKG elektrodę przedsercową V4 należy umocować
Planowany obszar napromieniania PTV obejmuje
Promieniowanie rentgenowskie jest
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
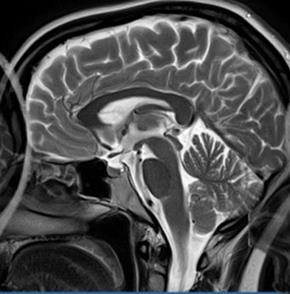
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
Którym skrótem w badaniu spirometrycznym oznaczana jest pojemność życiowa płuc?
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
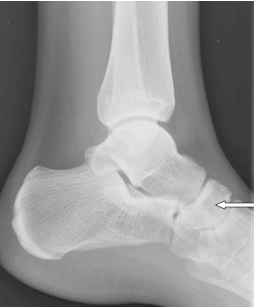
Na radiogramie strzałką oznaczono