Pytanie 1
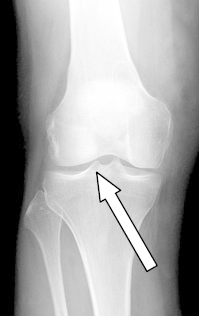
Którą strukturę anatomiczną oznaczono strzałką na radiogramie stawu kolanowego?
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Którą strukturę anatomiczną oznaczono strzałką na radiogramie stawu kolanowego?

Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
W radiologii stomatologicznej ząb o numerze 23 to kieł
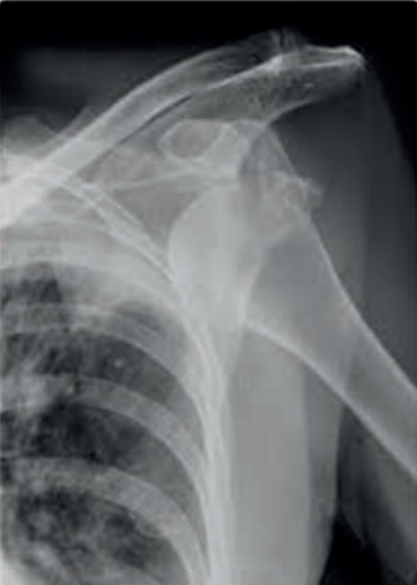
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
W leczeniu izotopowym tarczycy podaje się
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
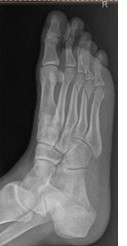
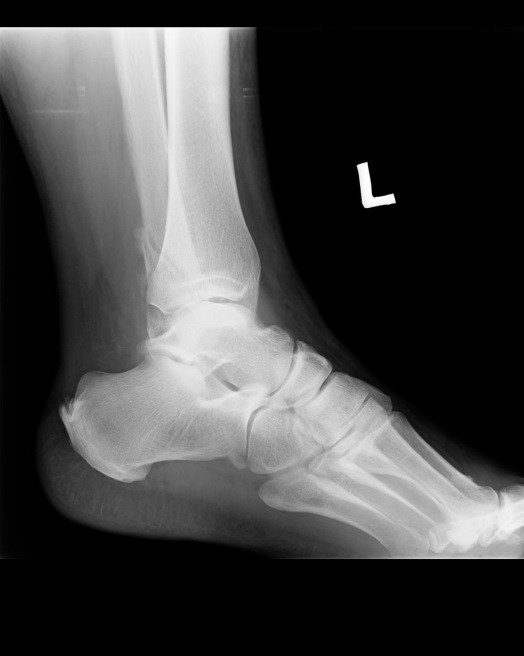
Na rentgenogramie stopy uwidocznione jest złamanie
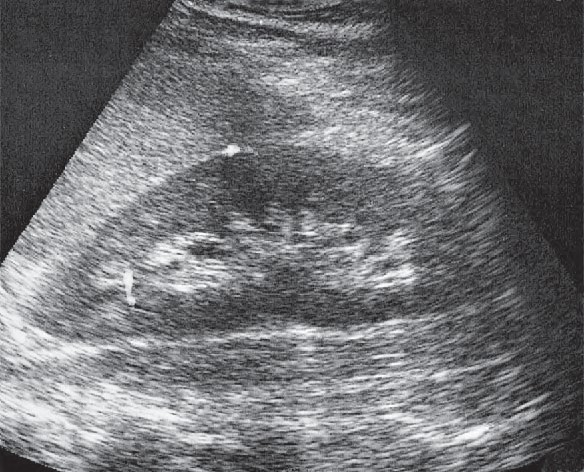
Który narząd widoczny jest na wydruku badania ultrasonograficznego?
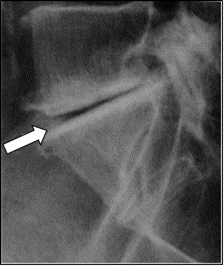
Na zamieszczonym rentgenogramie strzałką zaznaczono
Która właściwość promieniowania X pozwala na skierowanie promienia centralnego na wybrany punkt topograficzny podczas wykonywania badania radiologicznego?
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Przedstawiony obraz został zarejestrowany podczas wykonywania

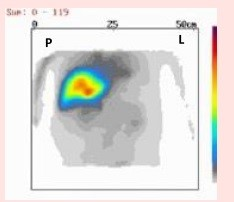
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
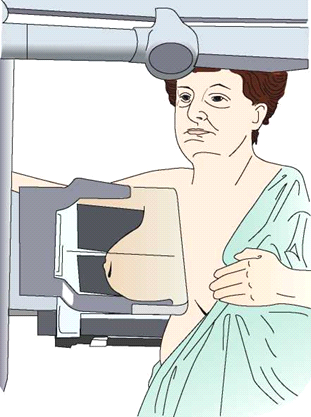
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
DSA to cyfrowa
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
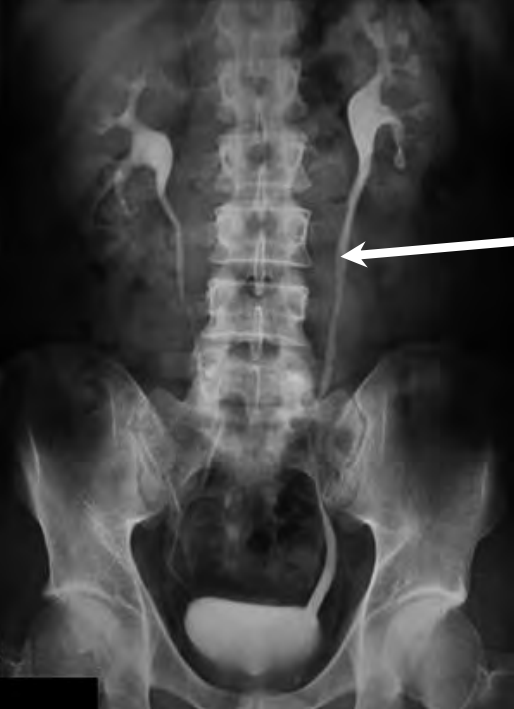
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
Podczas badania gammakamerą źródłem promieniowania jest
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Na obrazie radiologicznym uwidoczniono złamanie kości
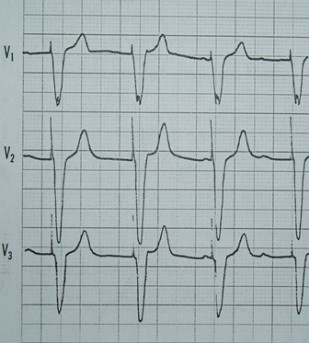
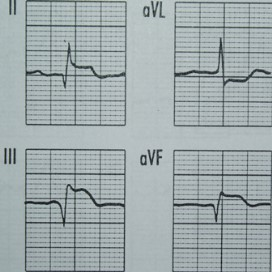
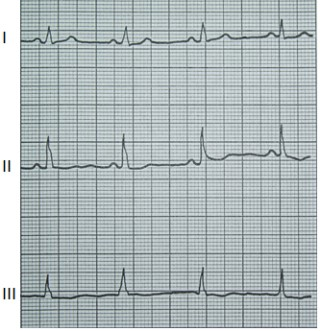
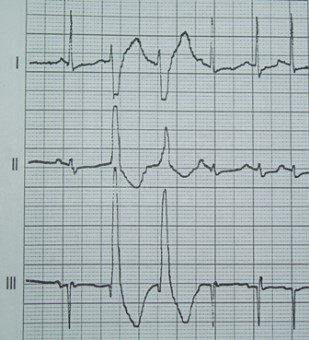
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
Badanie metodą Dopplera umożliwia
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

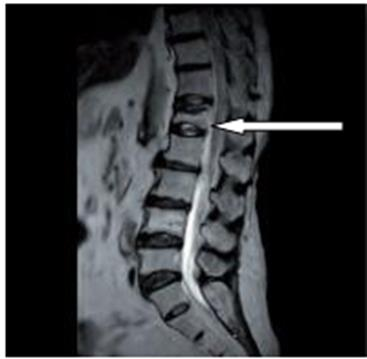
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg
W badaniu EKG elektrodę przedsercową V4 należy umocować
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
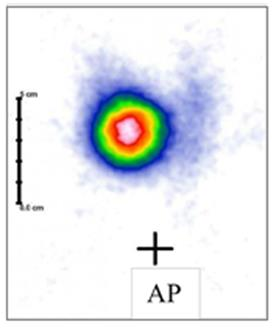
Na scyntygramie tarczycy uwidoczniono guzek
Promieniowanie jonizujące pośrednio to
W których projekcjach wykonuje się standardowe badanie mammograficzne?
W badaniu EKG elektrodę przedsercową V4 należy umocować
W leczeniu izotopowym tarczycy należy podać
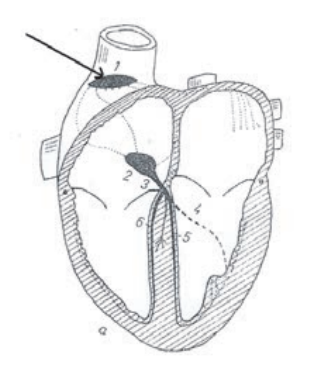
Strzałką na schemacie oznaczono
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?