Pytanie 1
Ile elektrod wykorzystuje się podczas wykonywania standardowego badania EKG przy pomocy 12 odprowadzeń?
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Ile elektrod wykorzystuje się podczas wykonywania standardowego badania EKG przy pomocy 12 odprowadzeń?
Zaćma fotochemiczna jest wywoływana promieniowaniem
W dokumentacji elektrokardiografu znajduje się informacja o wyposażeniu aparatu w filtry cyfrowe 50 Hz, 35 Hz i filtr antydriftowy. Które zakłócenia eliminuje z sygnału EKG filtr 50 Hz?
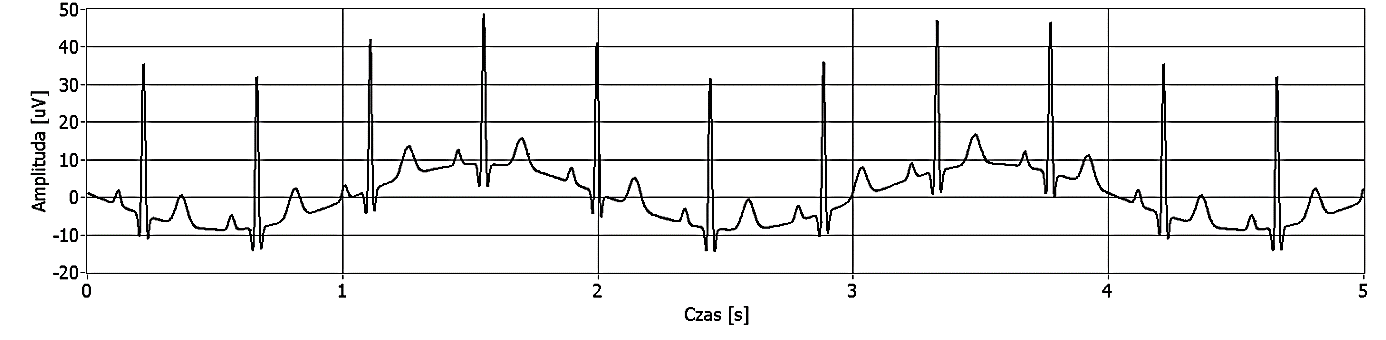
Podczas testowania elektrokardiografu otrzymano przedstawiony przebieg. Na jego podstawie stwierdzono, że nieprawidłowo działa filtr zakłóceń
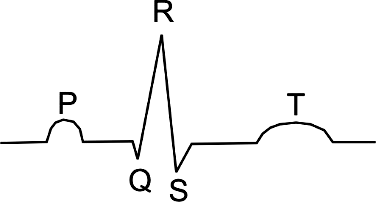
W sygnale elektrokardiograficznym za repolaryzację mięśnia komór odpowiada załamek
Do badania przewodnictwa powietrznego i kostnego służy
Zaćma fotochemiczna jest wywołana promieniowaniem
Czujnik tensometryczny i sonda ultradźwiękowa są elementami aparatu
Który rodzaj promieniowania jonizującego jest całkowicie pochłaniany przez naskórek, nie docierając do głębszych warstw tkanek?
Ilość jodu-131 podana pacjentowi w terapii tarczycy zmniejszy się o połowę po
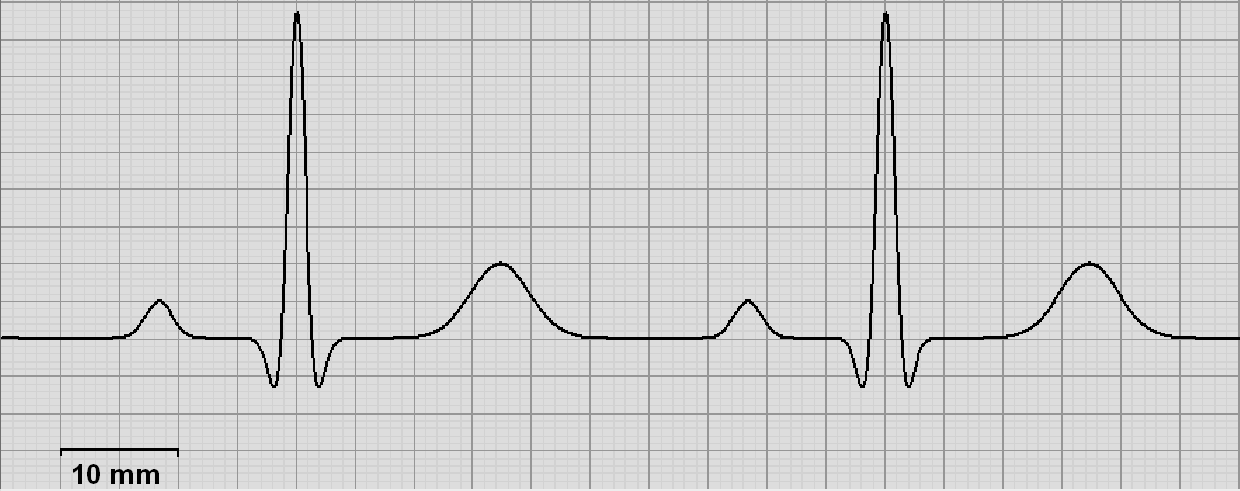
Jaka jest prędkość przesuwu prezentowanego elektrokardiogramu, jeżeli zmierzona częstotliwość rytmu serca wynosi 60 uderzeń na minutę?
Zabieg diametrii krótkofalowej powoduje
Jak nazywa się terapia stosowana w przypadku niewydolności nerek, polegająca na oczyszczaniu krwi ze zbędnych składników przemiany materii?
Pod wpływem bodźca świetlnego, dźwiękowego lub czuciowego mózg generuje elektryczne potencjały wywołane rejestrowane przez
Która tkanka najsilniej pochłania fale ultradźwiękowe?
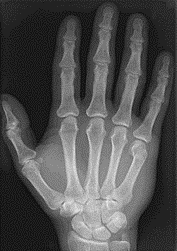
Na zdjęciu przedstawiono
Na zdjęciu RTG najjaśniejsze pole stanowi tkanka kostna, przez którą promieniowanie rentgenowskie jest
Metoda diagnostyczna, w której rejestruje się rozpad radioizotopu wprowadzonego do organizmu, to
Zjawisko polegające na zmianie częstotliwości fali odbitej od poruszającego się obiektu jest wykorzystywane w
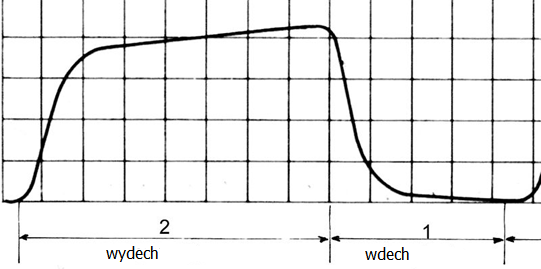
Stężenie którego gazu z wydychanego powietrza prezentuje kapnogram?
Które urządzenie medyczne wspomaga lub zastępuje mięśnie pacjenta w oddychaniu?
Zestaw przedstawiony na rysunku przeznaczony jest do przeprowadzania testu aparatu

Które oznaczenie określa zapis elektryczny aktywności mózgu?
Na rysunku przedstawiono badanie za pomocą
Do pomiaru objętości i pojemności płuc w różnych fazach cyklu oddechowego służy
Zapis w dokumentacji układu holterowskiego „metoda pomiaru – oscylometryczna” świadczy o możliwości monitorowania
Jaki wpływ na organizm ludzki ma krioterapia?
Który zabieg wymusza naprzemienną pracę mięśni zginaczy i prostowników poprzez stymulację mięśni impulsem prądowym?
Przedstawiony fragment dokumentacji dotyczy
Częstotliwość: 2.0-10.0MHz; Tryb obrazowania: B, B/B, B/M, M, 4B; Dynamiczne 4-stopniowe ogniskowanie; |
Urządzenie do rejestracji bioelektrycznych potencjałów mięśniowych to
Struktura anatomiczna człowieka, która jest nazywana krytyczną ze względu na szczególną wrażliwość na zewnętrzne promieniowanie jonizujące, to
Do badań ultrasonograficznych struktur płytko położonych (np. tarczycy) stosuje się głowicę
Badanie obrazujące fizyczny rozwój płodu wykonywane jest przy użyciu
Która część narządu wzroku rejestruje światło widzialne?
Zapis w dokumentacji kardiotokografu „prezentacja sygnału FHR” dotyczy
Technika diagnostyki obrazowej polegająca na badaniu struktur serca i dużych naczyń krwionośnych za pomocą ultradźwięków jest określana skrótem
Fale mózgowe alfa, beta, gamma, delta i theta są rejestrowane w
Największą zdolność pochłaniania promieniowania rentgenowskiego o energii 60–160 keV wykazuje tkanka
Pod wpływem przegrzania organizmu dochodzi do
Prezentacja A, B, M jest charakterystyczna dla badania