Pytanie 1
W zapisie EKG linia izoelektryczna obrazuje
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
W zapisie EKG linia izoelektryczna obrazuje
Podczas badania EEG otwarcie oczu powoduje
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Który wynik badania tympanometrycznego potwierdza, że słuch badanego pacjenta jest w granicach normy?
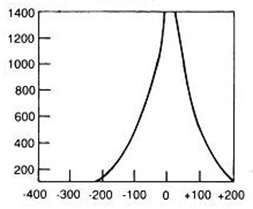
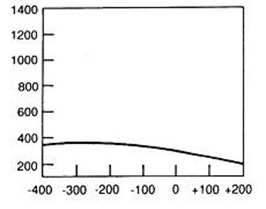
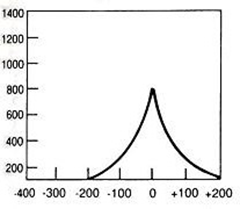
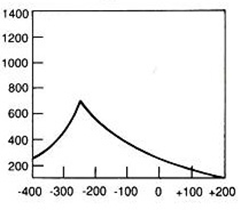
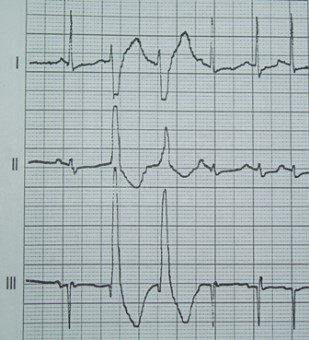
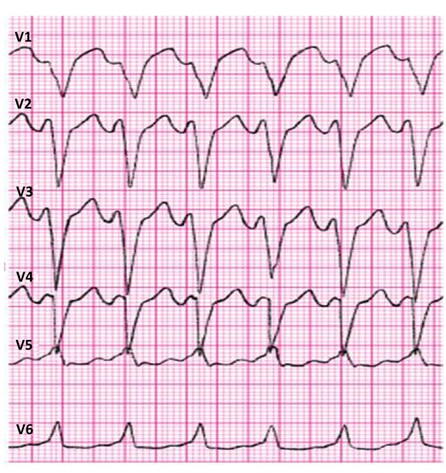
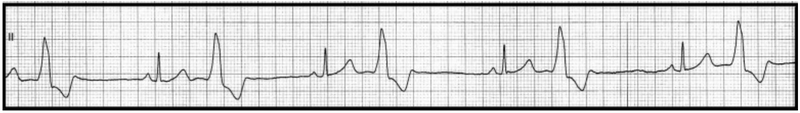
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
W której próbie stroikowej przystawia się stroik do czoła (u podstawy nosa) lub na szczycie głowy i porównuje się przewodnictwo kostne ucha prawego i lewego?
Rytm alfa i beta rejestruje się podczas badania
Fotostymulacja wykonywana jest podczas badania
Przedstawiony zapis elektrokardiograficzny może wskazywać na
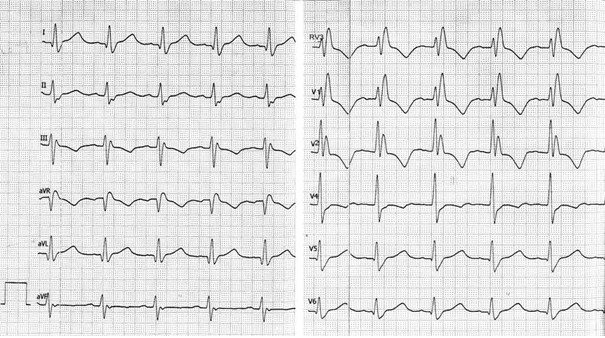
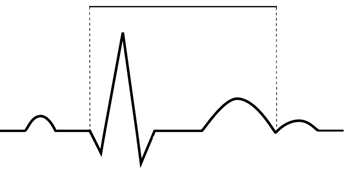
Odprowadzenie II rejestruje różnicę potencjałów między
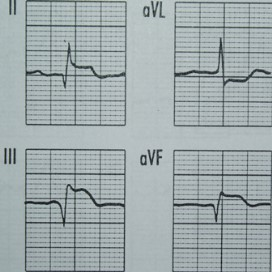
Które zaburzenie rytmu serca zarejestrowano na elektrokardiogramie?
Rytm alfa i beta rejestruje się podczas badania
Na elektrokardiogramie zarejestrowano
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
Na elektrokardiogramie uwidoczniono
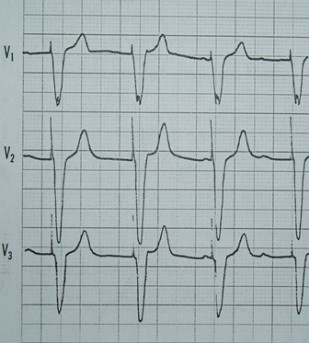
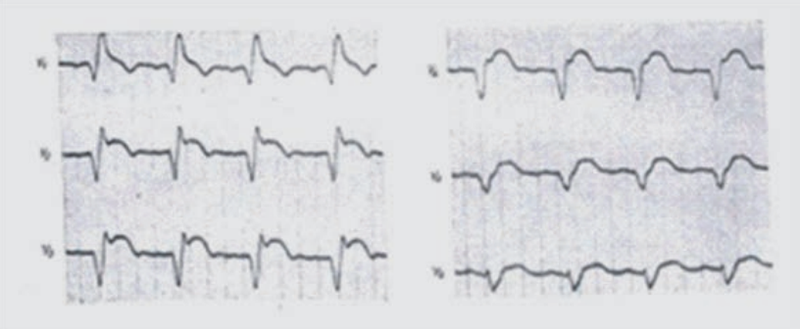
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Fala głosowa rozchodzi się
Który zapis EKG przedstawia falę Pardee'go?
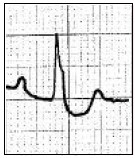
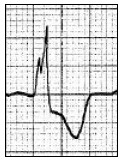
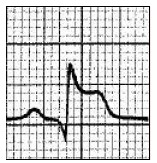

Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
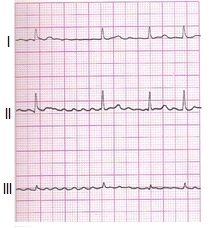
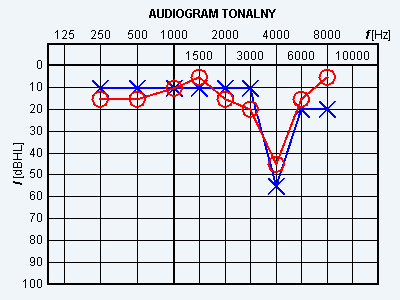
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Szczytowy przepływ wydechowy zarejestrowany w trakcie badania maksymalnie natężonego wydechu jest oznaczany skrótem
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Podczas wykonywania badania EEG elektrodę P4 umieszcza się w okolicy
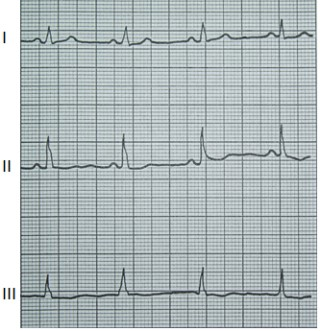
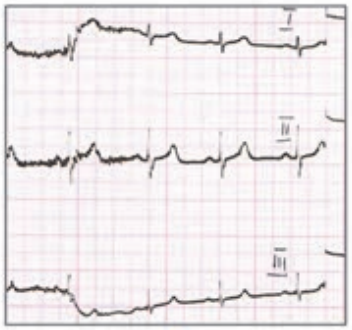
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
W jakich jednostkach mierzy się natężenie dźwięku?
W standardowym badaniu elektrokardiologicznym elektrodę C4 należy umocować
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
Na wykresie EKG zaznaczono
Wskazaniem do wykonania badania spirometrycznego jest
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
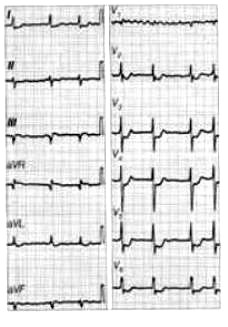
Który elektrokardiogram jest poprawny technicznie?
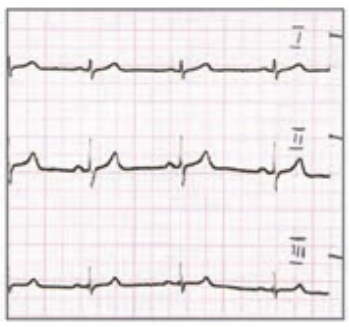
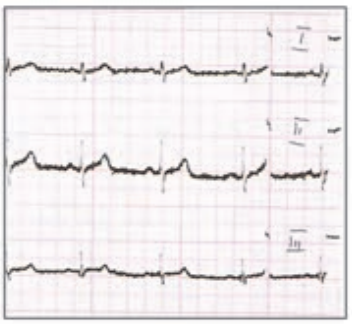
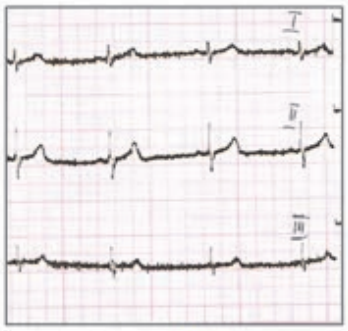
W standardowym badaniu elektrokardiograficznym elektrodę C4 należy umieścić
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Audiometria impedancyjna polega na pomiarze