Pytanie 1
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Wynik: 21/40 punktów (52,5%)
Wymagane minimum: 20 punktów (50%)
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
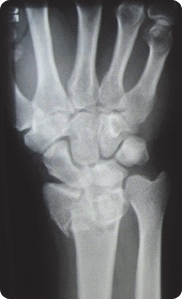
Na radiogramie uwidoczniono złamanie nasady
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
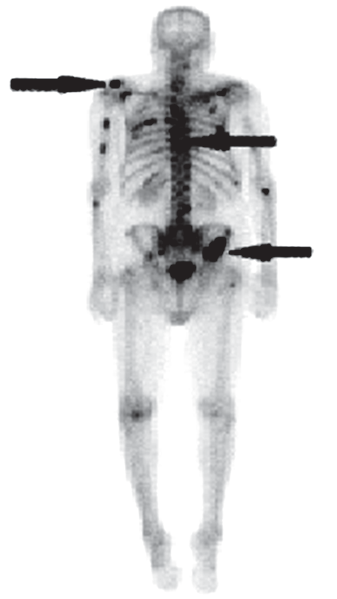
Na scyntygramie kości strzałkami oznaczono ogniska
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest
„Ognisko zimne” w obrazie scyntygraficznym oznacza
Jaki czas należy ustawić do wykonania zdjęcia rentgenowskiego dwójki górnej lewej?
| Tabela ekspozycji | |||
|---|---|---|---|
| wartości | czasu (s) | napięcia (kV) | natężenia (mA) |
| zęby przedtrzonowe i kły | 0,160 | 60 | 8 |
| siekacze | 0,120 | 60 | 8 |
| zęby trzonowe | 0,200 | 60 | 8 |
| ekspozycja zgryzowo-skrzydełkowa | 0,180 | 66 | 6 |
Technikę bramkowania oddechowego stosuje się w badaniu MR
Do wczesnych odczynów popromiennych po radioterapii zalicza się
W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Urografia polega na
Pomiar densytometryczny BMD metodą DXA z kręgosłupa powinien obejmować kręgi
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

W badaniu EKG elektrodę przedsercową V4 należy umocować
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Hiperfrakcjonowanie dawki w radioterapii oznacza napromienienie pacjenta
Na obrazie uwidoczniono
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
Na obrazie rentgenowskim strzałką zaznaczono
Do planowego badania TK klatki piersiowej z użyciem środka cieniującego pacjent powinien zgłosić się
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
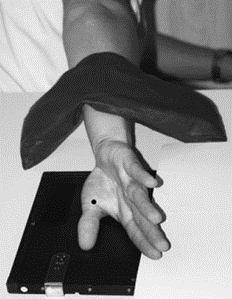
Zestaw rentgenogramów przedstawia
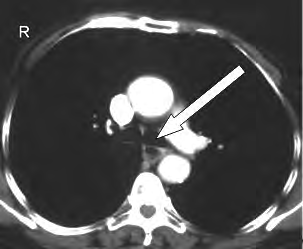
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
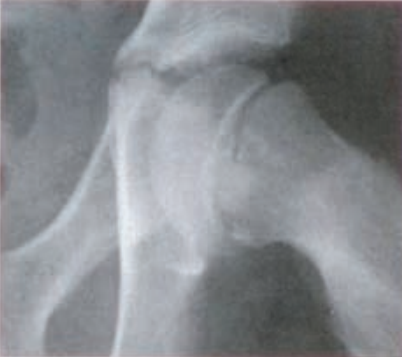
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Przyczyną zaniku kostnego jest
Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
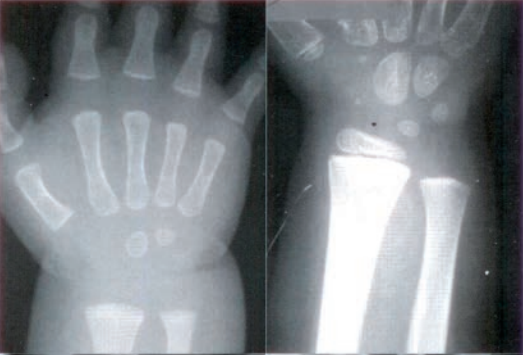
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?
Który z nowotworów jest hormonozależny?
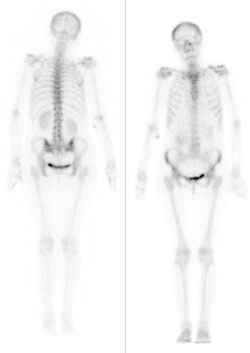
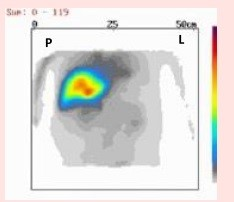
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
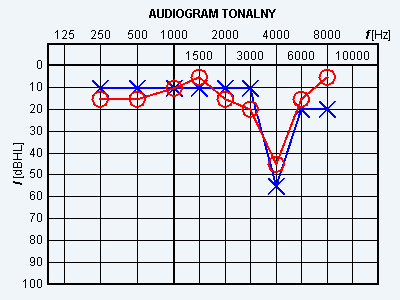
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Fala głosowa rozchodzi się
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
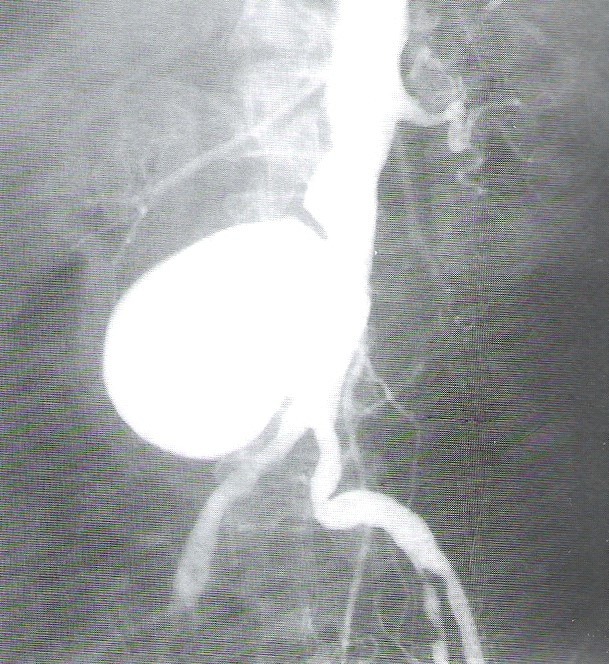
Cholangiografia to badanie radiologiczne