Pytanie 1
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Które badanie zostało zarejestrowane na przedstawionym radiogramie?

W technice napromieniania SSD mierzona jest odległość źródła promieniowania
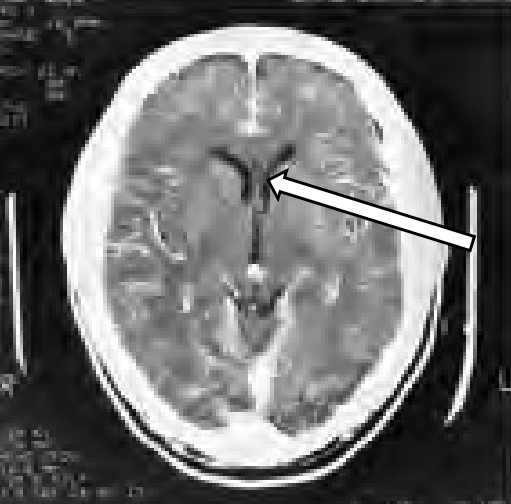
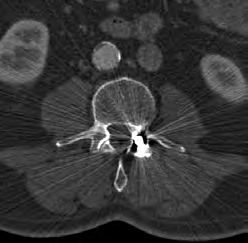
Którą strukturę anatomiczną oznaczono na skanie TK głowy?
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Zamieszczone na ilustracji obrazy dotyczą badania
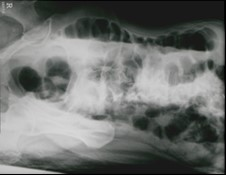
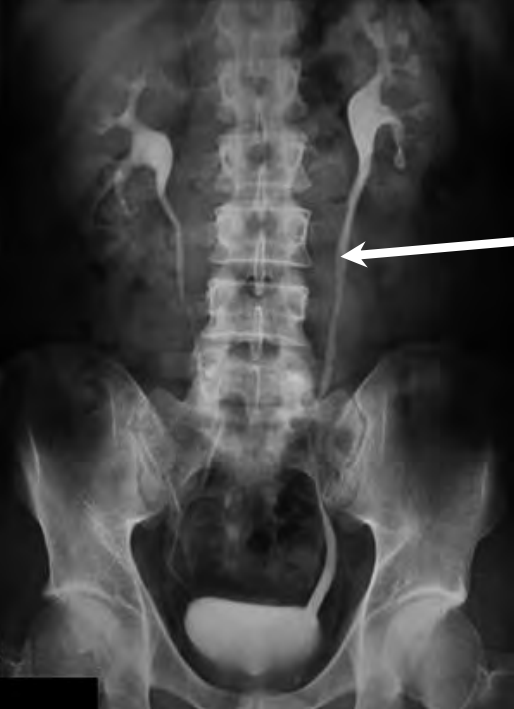
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
Objawem późnego odczynu popromiennego po teleradioterapii jest
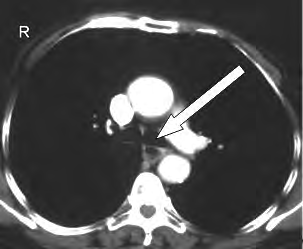
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
Chorobą układu oddechowego typu obturacyjnego jest
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
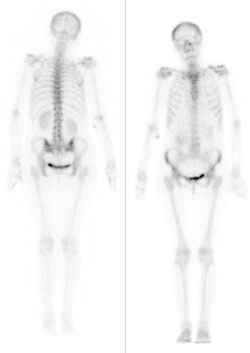
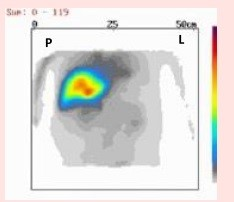
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
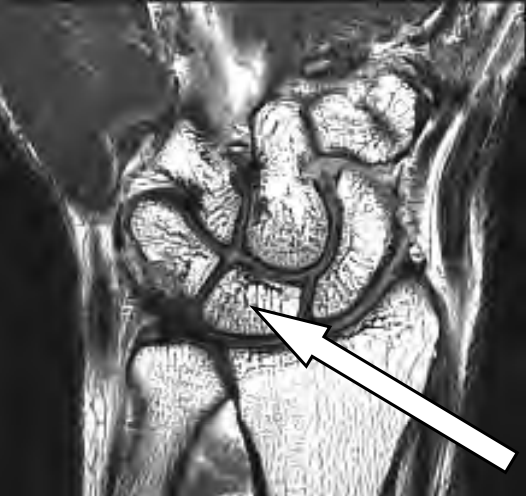
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
Który artefakt jest widoczny na skanie tomografii komputerowej?
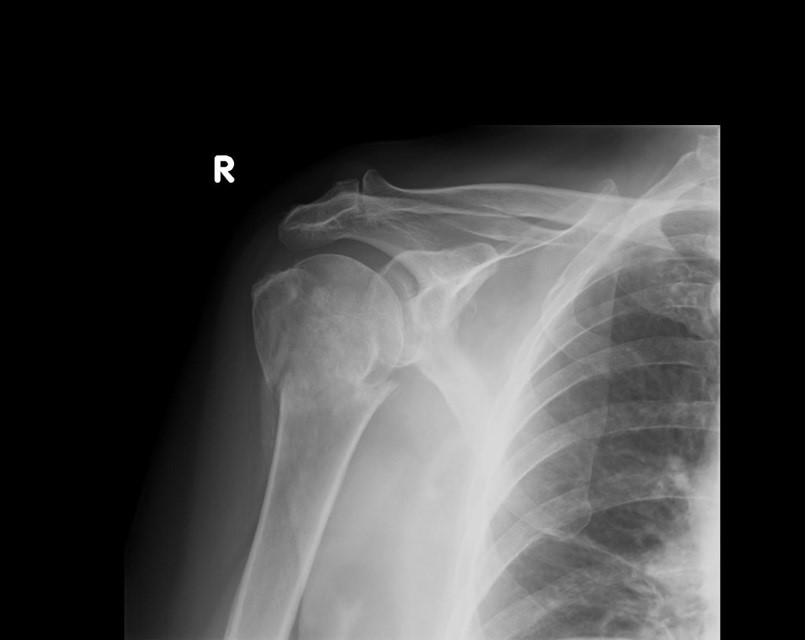
Na radiogramie uwidoczniono złamanie
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
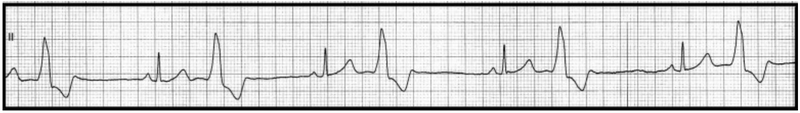
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Zgodnie z obowiązującą procedurą radiologiczną zdjęcie jamy brzusznej przy podejrzeniu zapalenia nerek zostanie wykonane w projekcji
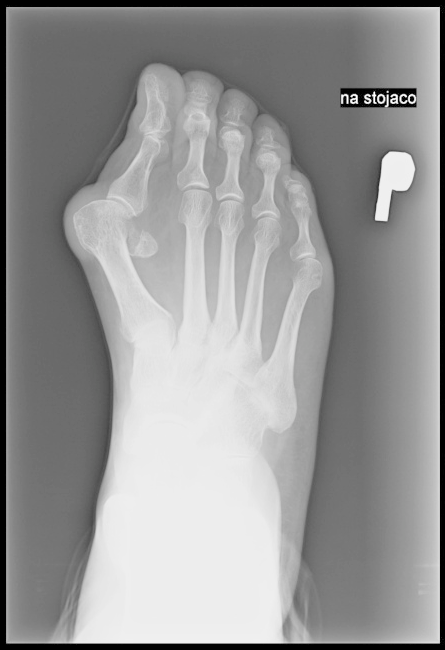
Na radiogramie uwidoczniono
Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
Podczas badania gammakamerą źródłem promieniowania jest
Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
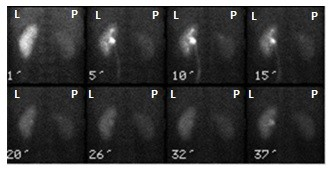
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

Obiektywną metodą badania słuchu jest audiometria
Który system informatyczny jest wykorzystywany do archiwizowania i przesyłania obrazów na stacje diagnostyczne w standardzie DICOM?
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
Parametr SNR w obrazowaniu MR oznacza
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
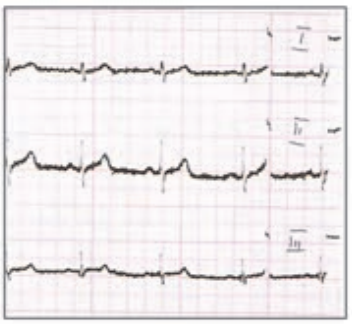
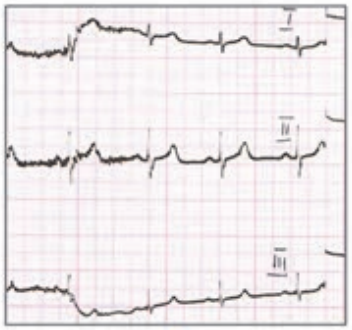
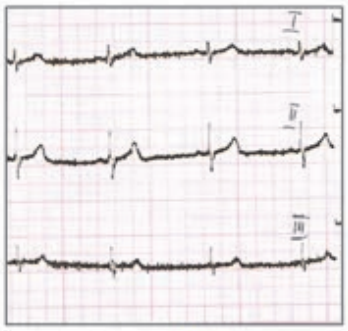
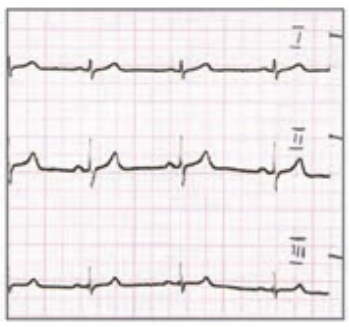
Który elektrokardiogram jest poprawny technicznie?
Kasety do pośredniej radiografii cyfrowej CR są wyposażone
Jaka jest standardowa odległość OF do wykonania rentgenowskich zdjęć kości i stawów kończyny górnej?
Który radiofarmaceutyk może zostać podany pacjentowi w scyntygrafii perfuzyjnej mózgu?
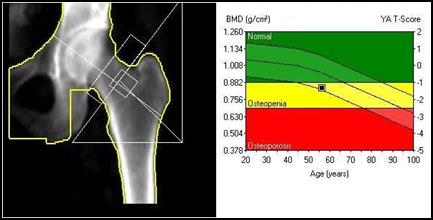
Na obrazie uwidoczniono