Pytanie 1
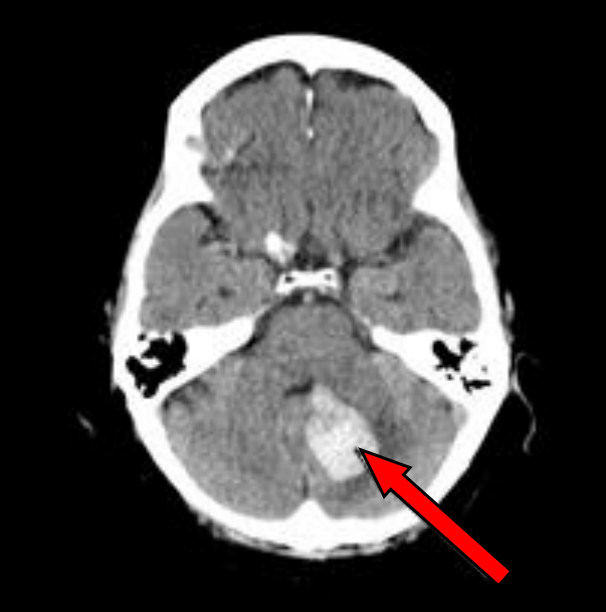
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar

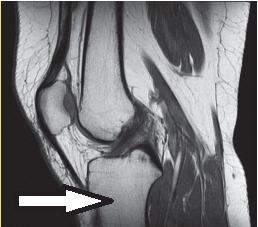
Którą kość oznaczono na obrazie rezonansu magnetycznego?
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Przyczyną zaniku kostnego jest
W badaniu EKG odprowadzenie I rejestruje różnicę potencjałów między
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
Obraz stawu kolanowego otrzymano metodą
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
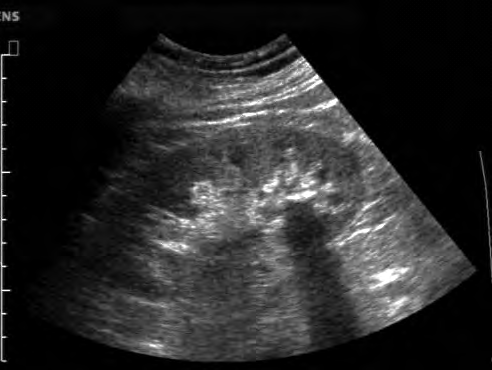
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
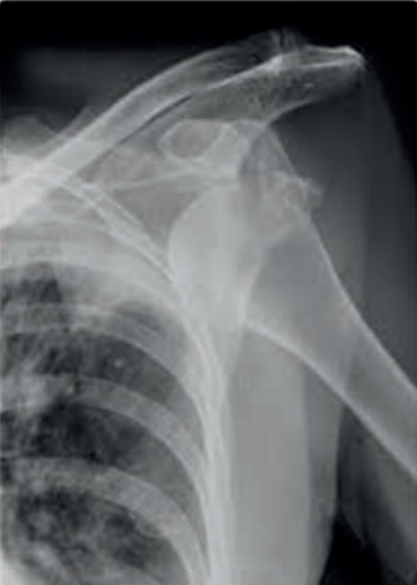
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Do wykonania stomatologicznego zdjęcia rentgenowskiego techniką kąta prostego promień centralny należy ustawić prostopadle do
Ultrasonograficzne środki kontrastowe to
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
Do planowego badania TK klatki piersiowej z użyciem środka cieniującego pacjent powinien zgłosić się
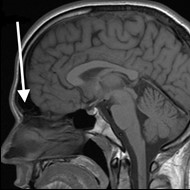
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
Technikę bramkowania oddechowego stosuje się w badaniu MR
Wyniosłość międzykłykciowa znajduje się na nasadzie
W radiografii mianem SID określa się
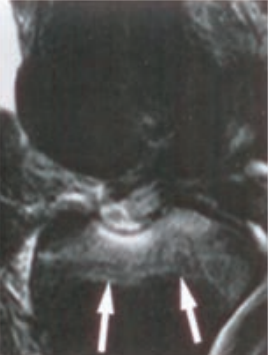
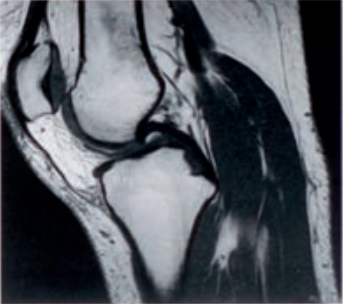
Którą metodę badania zastosowano w obrazowaniu stawu kolanowego?
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
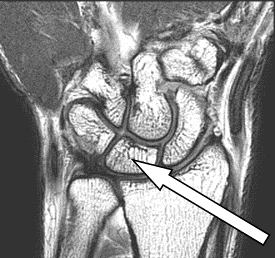
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
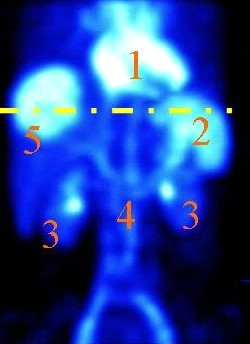
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
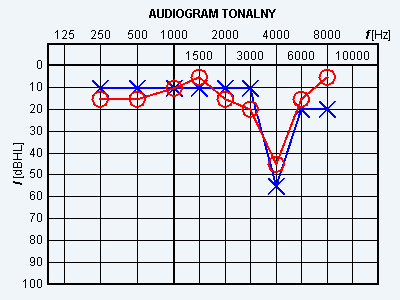
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
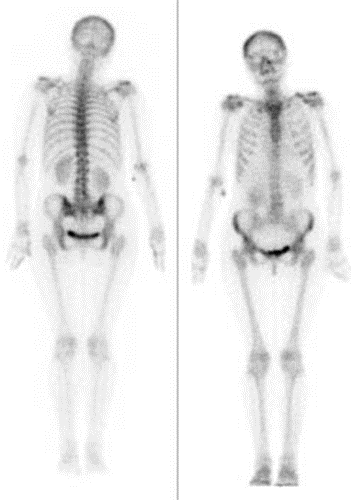
Podczas teleradioterapii piersi lewej narządem krytycznym jest
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Rytm alfa i beta rejestruje się podczas badania
W radioterapii hadronowej leczenie odbywa się przy użyciu
Promieniowanie rentgenowskie jest
W leczeniu izotopowym tarczycy należy podać
Przedstawiony obraz został zarejestrowany podczas wykonania
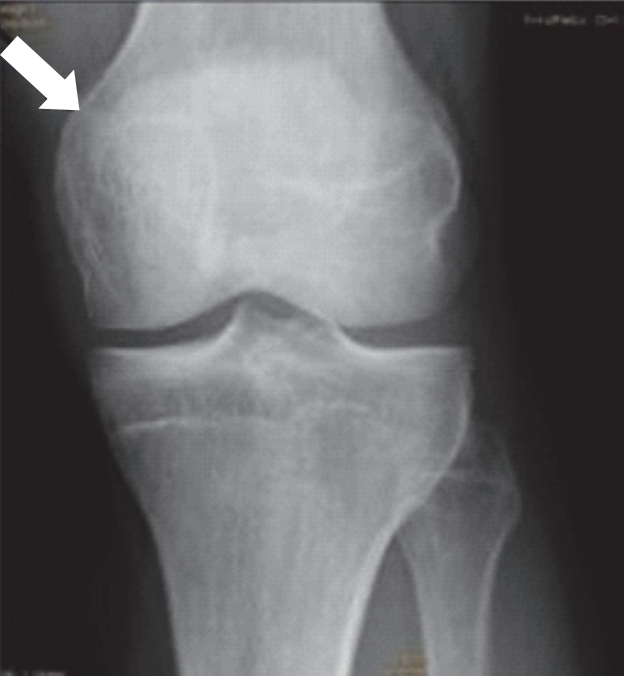
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
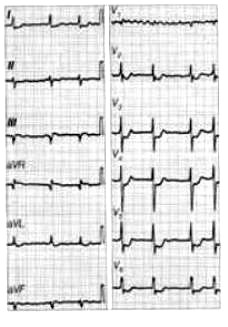
Na elektrokardiogramie uwidoczniono
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Obrazowanie w sekwencjach STIR, FLAIR, SE wykonywane jest w badaniu
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?