Pytanie 1
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
Wynik: 6/40 punktów (15,0%)
Wymagane minimum: 20 punktów (50%)
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
Charakterystyka OSPL90 przedstawia
Które urządzenie służy do pomiaru impedancji ucha środkowego?
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Gdy woskowina zatka dźwiękowód we wkładce usznej, należy
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Dobrze wykonany odlew z ucha musi mieć prawidłowo uwidocznione następujące elementy anatomiczne:
Brak odpowiedzi na to pytanie.
Podczas wykonywania wycisku z ucha, po założeniu tamponu, protetyk powinien sprawdzić, czy tampon
Brak odpowiedzi na to pytanie.
Zamieszczony audiogram przedstawia wynik badania pacjenta
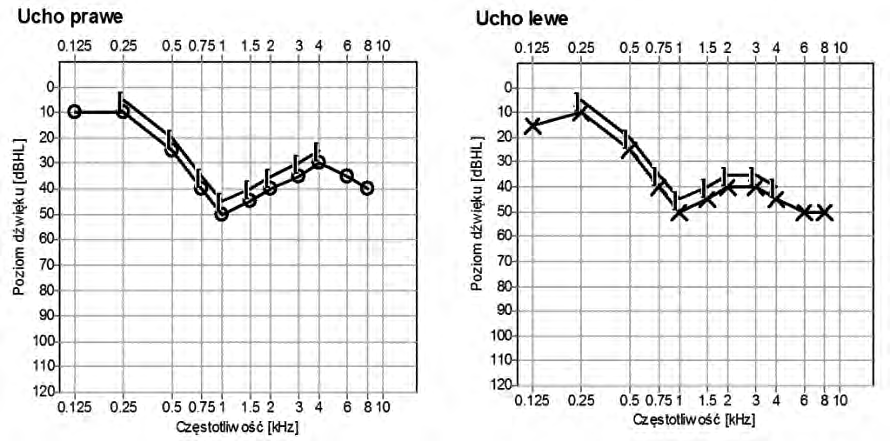
Brak odpowiedzi na to pytanie.
Anamnezę przeprowadza się w celu
Brak odpowiedzi na to pytanie.
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Brak odpowiedzi na to pytanie.
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
Brak odpowiedzi na to pytanie.
Która z odpowiedzi najpełniej określa cel anamnezy z pacjentem niedosłyszącym?
Brak odpowiedzi na to pytanie.
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Brak odpowiedzi na to pytanie.
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Brak odpowiedzi na to pytanie.
Który z czynników doboru aparatu słuchowego stanowi czynnik audiologiczny?
Brak odpowiedzi na to pytanie.
W celu wyeliminowania negatywnego wpływu hałasu na rozumienie mowy, w aparatach słuchowych można zastosować
Brak odpowiedzi na to pytanie.
Zgodnie z rozporządzeniem Ministra Pracy i Polityki Socjalnej, pracodawca ma obowiązek zapewnić pracownikom indywidualną ochronę słuchu przy przekroczeniu dopuszczalnej wartości hałasu
Brak odpowiedzi na to pytanie.
Instytucjami dofinansowującymi zakup aparatów słuchowych są:
Brak odpowiedzi na to pytanie.
Badaniem obiektywnym będącym odpowiednikiem próby Carharta (Tone Decay Test) jest
Brak odpowiedzi na to pytanie.
Do punktu protezycznego zgłosił się zaprotezowany pacjent, który skarży się, że przebywając na ulicy słyszy za głośno, także w domu dźwięki typu „stuk naczyń” również są dla niego za głośne. Jakich zmian należy dokonać w aparatach słuchowych aby poprawić pacjentowi komfort słyszenia?
Brak odpowiedzi na to pytanie.
Który lekarz wystawia wniosek na wykonanie aparatu słuchowego i następnie współpracuje z protetykiem słuchu podczas dobierania aparatów słuchowych?
Brak odpowiedzi na to pytanie.
W audiometrii impedancyjnej nie jest możliwe wykonanie
Brak odpowiedzi na to pytanie.
Wizyta kontrolna pacjenta z aparatem słuchowym w punkcie protetycznym powinna obejmować
Brak odpowiedzi na to pytanie.
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Brak odpowiedzi na to pytanie.
Co powinien robić pacjent używający aparat słuchowy, aby zmniejszyć niebezpieczeństwo wystąpienia zwarcia w układzie elektrycznym aparatu?
Brak odpowiedzi na to pytanie.
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Brak odpowiedzi na to pytanie.
Jaki wpływ na percepcję pacjenta i wynik badania słuchu audiometrią tonalną mają maskery wąskopasmowe prezentowane ipsilateralnie w stosunku do sygnału tonalnego generowanego przez audiometr?
Brak odpowiedzi na to pytanie.
Metody doboru aparatów słuchowych opierające się na przebiegu progu słyszalności to
Brak odpowiedzi na to pytanie.
W celu detekcji tonu o częstotliwości 250 Hz przez osobę z prawidłowym słuchem niezbędna jest prezentacja dźwięku o poziomie ciśnienia akustycznego
Brak odpowiedzi na to pytanie.
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Brak odpowiedzi na to pytanie.
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Brak odpowiedzi na to pytanie.
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Brak odpowiedzi na to pytanie.
Dla narządu słuchu szczególnie szkodliwy jest hałas
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Brak odpowiedzi na to pytanie.
Które rozwiązanie techniczne jest wykorzystywane przez protetyków słuchu do precyzyjnego dopasowania aparatów słuchowych?
Brak odpowiedzi na to pytanie.
Układ przewodzeniowy narządu słuchu tworzą
Brak odpowiedzi na to pytanie.
Aparat słuchowy wewnątrzuszny kosztuje 2 950 zł. Jaką refundację otrzyma do jednego aparatu słuchowego inwalida wojenny?
Brak odpowiedzi na to pytanie.
Podstawą działania aparatów słuchowych typu BAHA jest
Brak odpowiedzi na to pytanie.