Pytanie 1
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
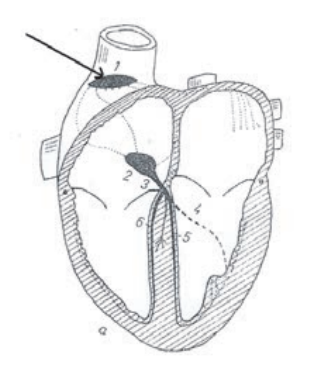
Strzałką na schemacie oznaczono
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
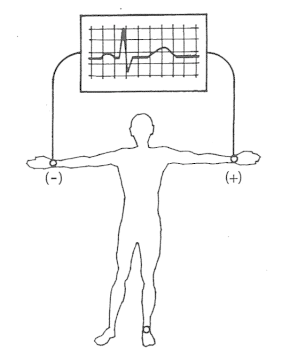
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Warstwa półchłonna (WP) służy do obliczania
Na obrazie uwidoczniono
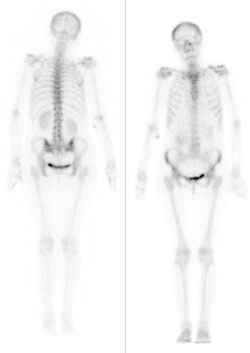
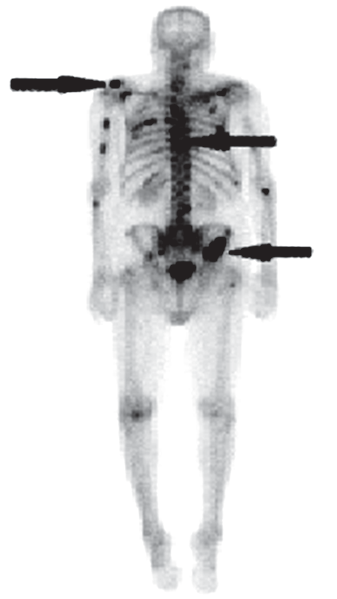
Na scyntygramie kości strzałkami oznaczono ogniska
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
Przedstawiony obraz został zarejestrowany podczas wykonania
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
W obrazowaniu MR wykorzystuje się moment magnetyczny
W badaniu PET stosuje się tylko radioizotopy emitujące
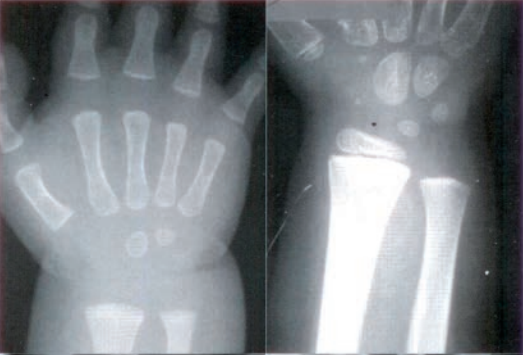
Zestaw rentgenogramów przedstawia
Do wczesnych odczynów popromiennych po radioterapii zalicza się
Parametr SNR w obrazowaniu MR oznacza
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
Rumień skóry pojawiający się podczas radioterapii jest objawem
W brachyterapii MDR stosowane są dawki promieniowania
Jak przebiega promień centralny w projekcji AP czaszki?
W radiografii mianem SID określa się
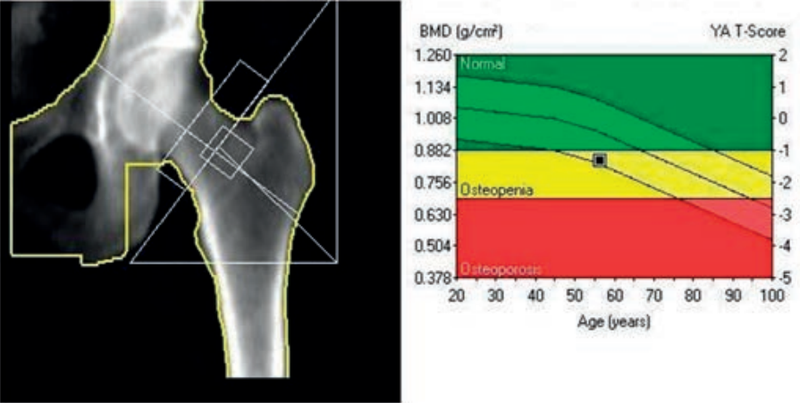
Przyczyną zaniku kostnego jest
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
W badaniu EKG odprowadzenie I rejestruje różnicę potencjałów między
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Cholangiografia to badanie radiologiczne
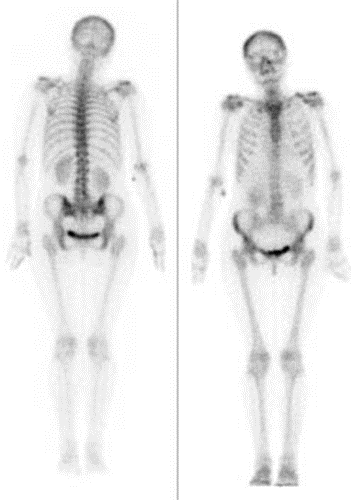
Zamieszczone obrazy związane są z badaniem
Chorobą układu oddechowego typu obturacyjnego jest
W badaniu cystografii wstępującej środek kontrastowy należy podać
Wskazaniem do wykonania badania spirometrycznego jest
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Ligand stosuje się
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
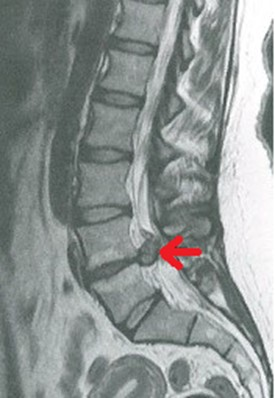
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Podczas badania EEG otwarcie oczu powoduje
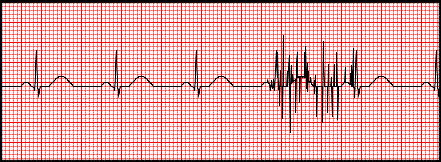
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez