Pytanie 1
Limfografia to badanie kontrastowe
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Limfografia to badanie kontrastowe
W scyntygrafii dynamiczne badanie najczęściej rozpoczyna się
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
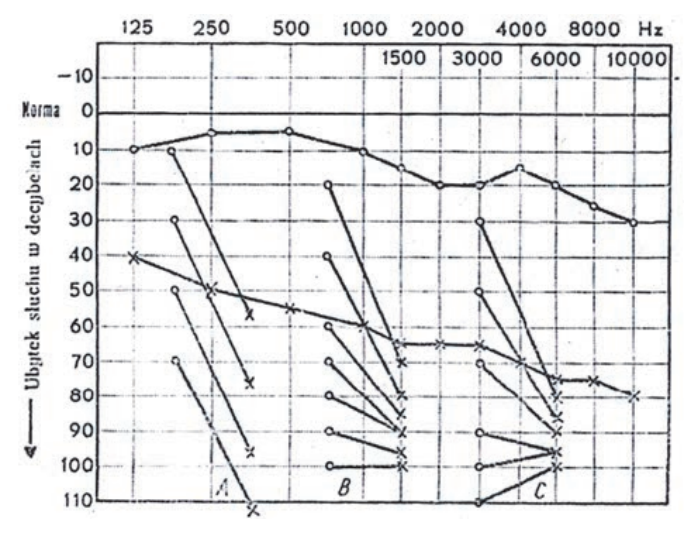
Audiogram przedstawia próbę
Promieniowanie rentgenowskie jest
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
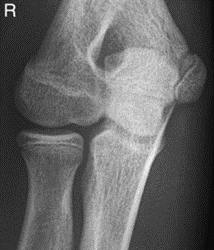
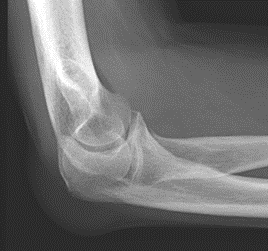
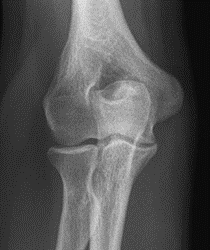
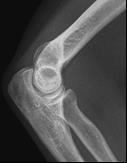
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
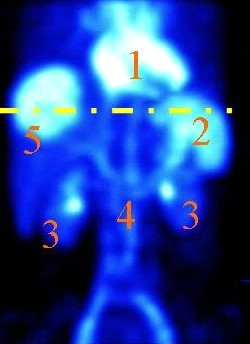
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
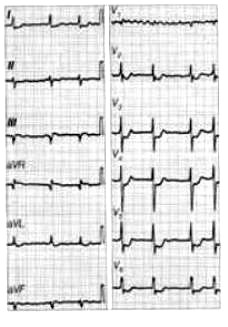
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
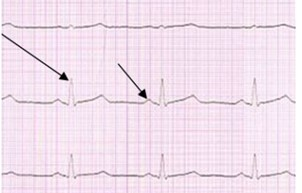
Na elektrokardiogramie strzałki wskazują załamki
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
W radioterapii hadronowej leczenie odbywa się przy użyciu
Które badanie, zgodnie z zakresem kompetencji, może samodzielnie wykonać technik elektroradiolog?
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
Pielografia zstępująca umożliwia diagnostykę
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
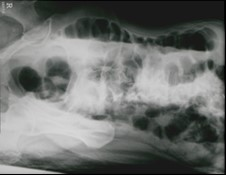
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
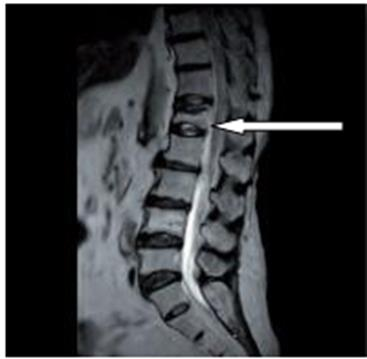
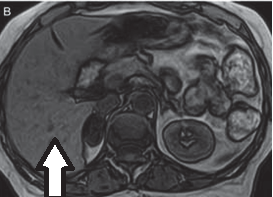
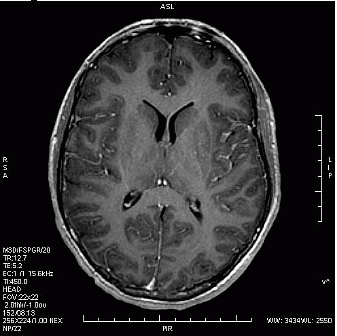
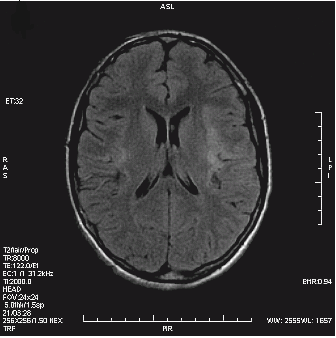
Na przekroju poprzecznym rezonansu magnetycznego strzałką oznaczono
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
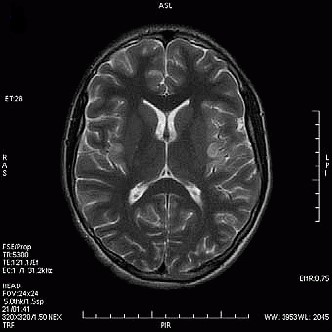
Na którym obrazie MR jest widoczne pasmo saturacji?
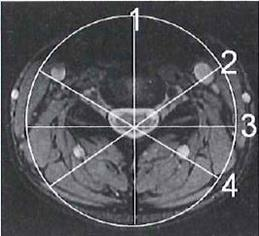

Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
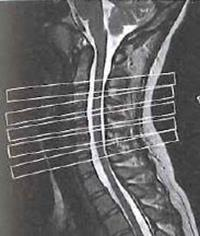
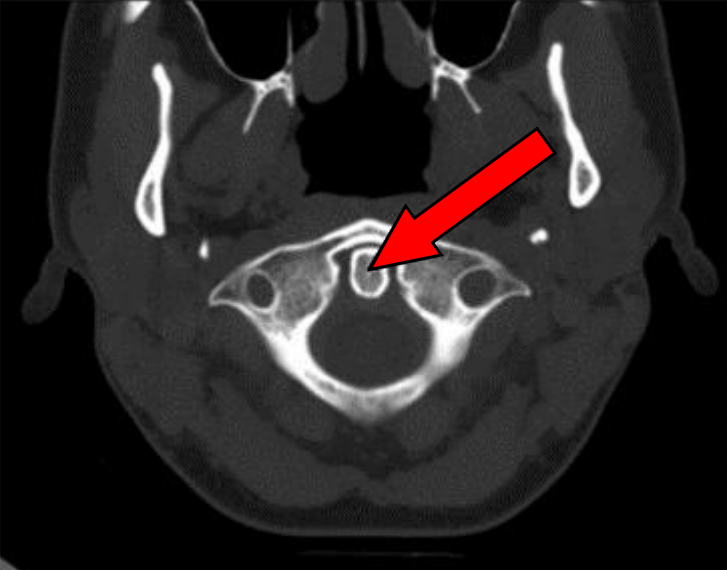
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Jak zgodnie ze standardem należy ustawić pacjenta do badania rentgenowskiego w skosie tylnym prawym?
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
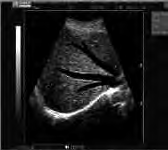
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
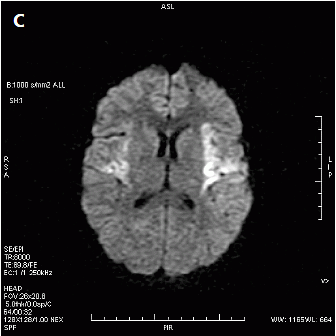
Który obraz MR mózgu został wykonany w sekwencji DWI?
W zapisie EKG linia izoelektryczna obrazuje
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
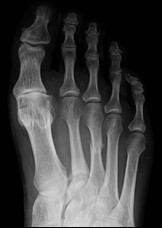
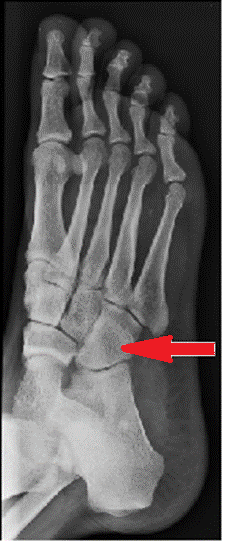
Na radiogramie stopy uwidocznione jest złamanie trzonu
W brachyterapii MDR stosowane są dawki promieniowania
Skrótem CTV w radioterapii oznacza się
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Na elektrokardiogramie uwidoczniono
Na radiogramie stopy strzałką wskazano kość
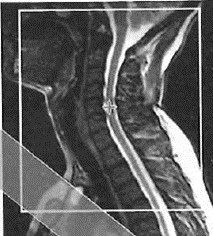
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg