Pytanie 1
Promieniowanie rentgenowskie jest
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Promieniowanie rentgenowskie jest
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
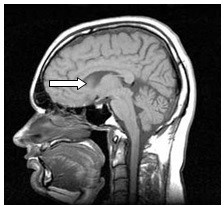
Zaznaczona strzałką struktura anatomiczna na obrazie rezonansu magnetycznego to
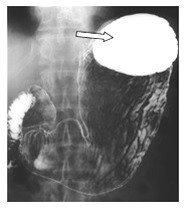
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
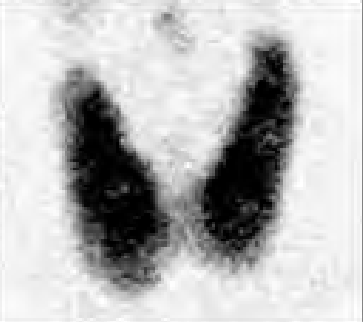
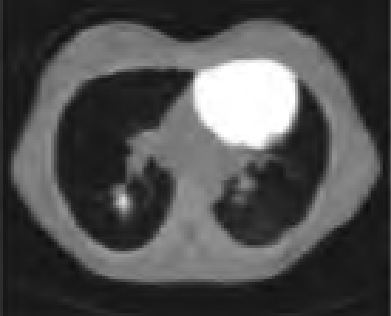
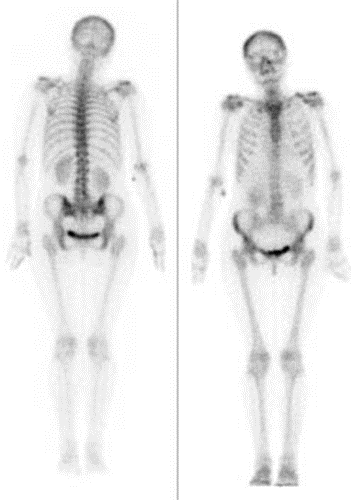
Na którym obrazie zarejestrowano badanie scyntygraficzne?
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
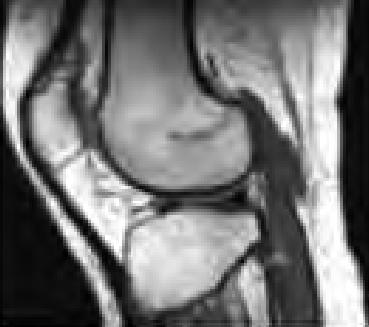
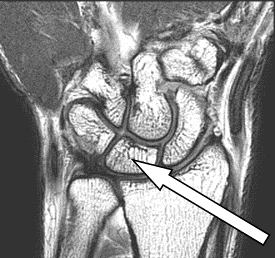
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Do środków kontrastujących negatywnych należą
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
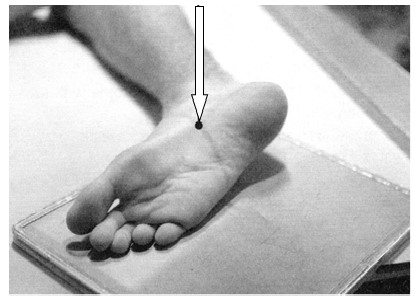
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Zwiększenie napięcia na lampie rentgenowskiej powoduje
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
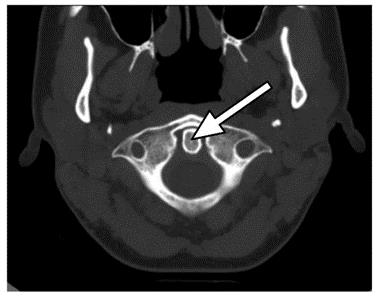
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
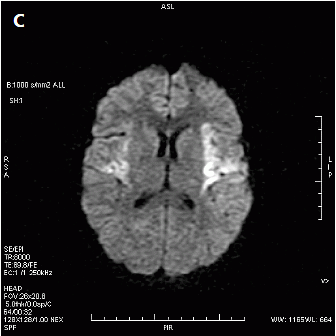
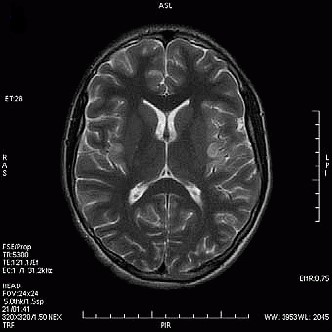
Który obraz MR mózgu został wykonany w sekwencji DWI?
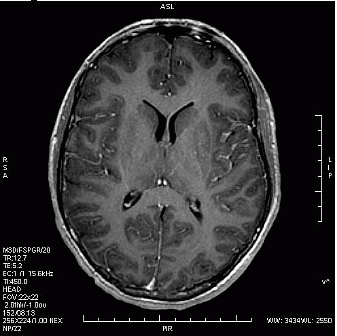
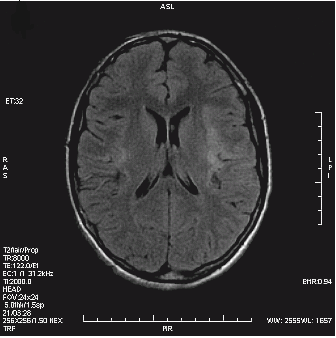
Fistulografia to badanie kontrastowe
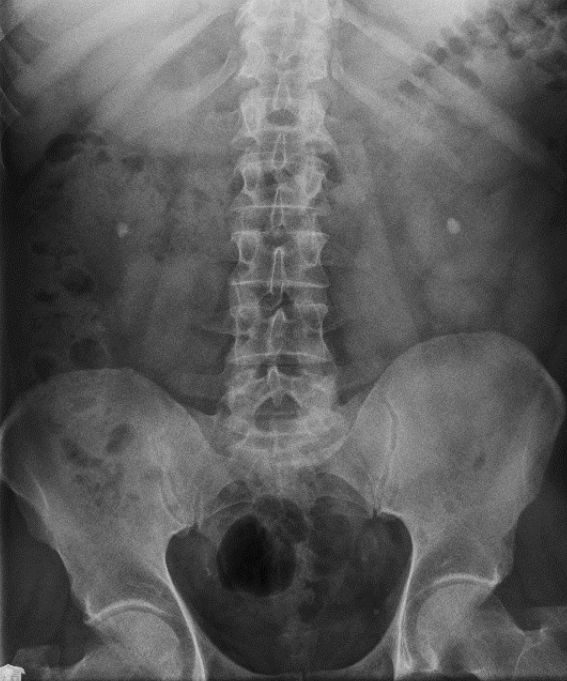
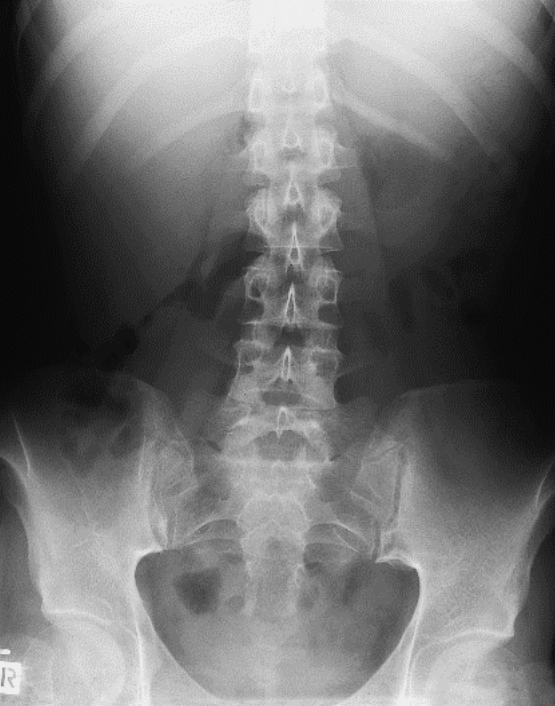
Na którym radiogramie uwidoczniona jest kamica nerkowa?
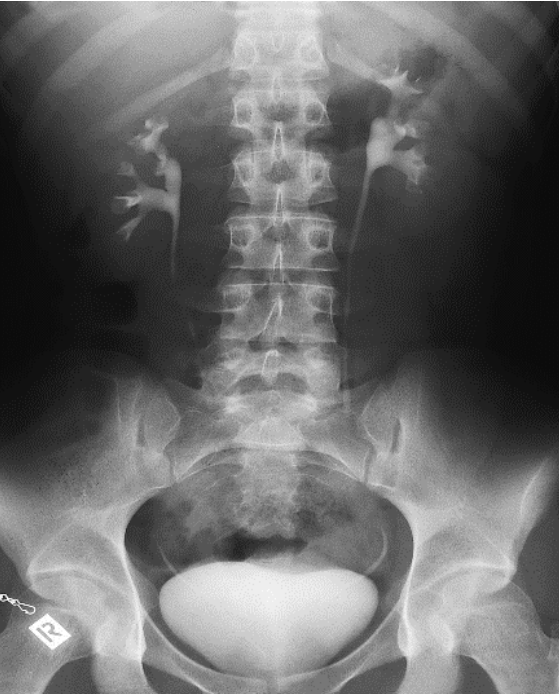
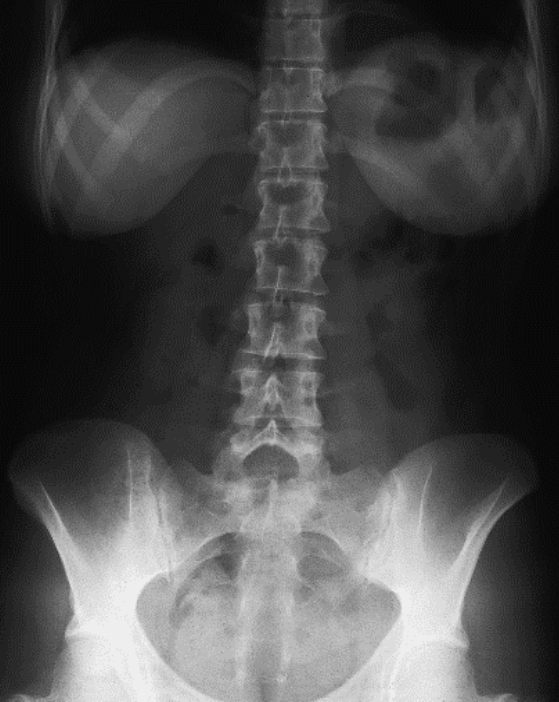
Do badania mammograficznego w projekcji skośnej przyśrodkowo-bocznej kąt lampy powinien być ustawiony w zakresie
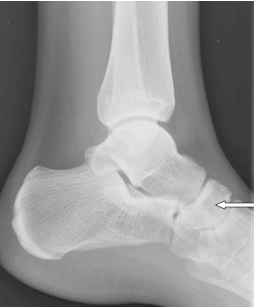
Na radiogramie strzałką oznaczono
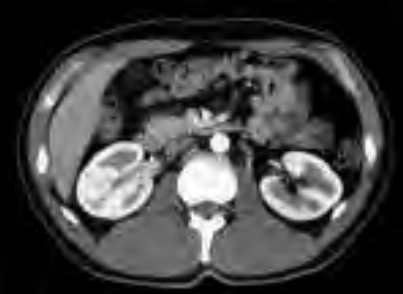
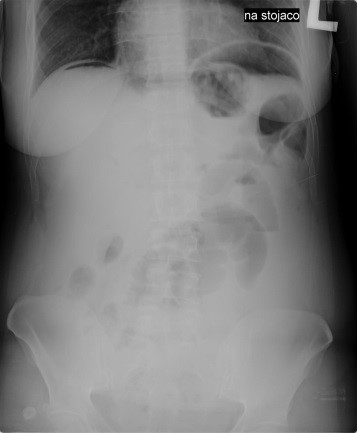
Radiogram jamy brzusznej uwidacznia
Zdjęcie zatok przynosowych wykonuje się w pozycji
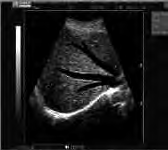
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

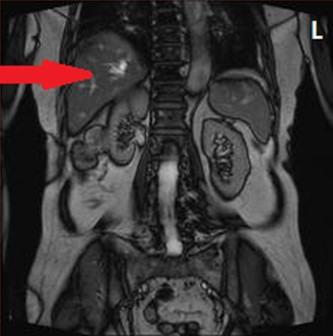
Na obrazie MR jamy brzusznej strzałką wskazano
Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
Przedstawiony obraz został zarejestrowany podczas wykonania
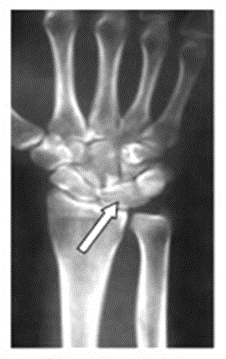
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność