Pytanie 1
Rozwojowi biofilmu w kanale endoskopu giętkiego sprzyja
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Rozwojowi biofilmu w kanale endoskopu giętkiego sprzyja
Zjawisko implozji zachodzi w trakcie
Gdy ciśnienie w komorze sterylizatora nagle wzrasta, zawór bezpieczeństwa natychmiast się otwiera, uwalniając do atmosfery nadmiar
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Dezynfekcja na wysokim poziomie eliminuje
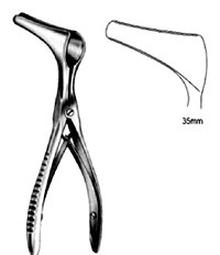
Przedstawione narzędzie to
Igły Yeressa, wykorzystywane w trakcie operacji laparoskopowych, mają na celu
Jakie urządzenia medyczne można czyścić za pomocą ultradźwięków?
Woda w stanie gazowym jest wprowadzana do komory sterylizacyjnej podczas procesu dezynfekcji?
Do czego wykorzystuje się myjnię ultradźwiękową?
Sprzęt medyczny jest klasyfikowany do procesów dekontaminacji, łącznie ze sterylizacją, na podstawie
W dużych zestawach narzędziowych umieszczonych w pojemnikach do sterylizacji należy je układać w sterylizatorze parowym
W celu uniknięcia ostatniego etapu płukania zaleca się użycie wody w pełni zdemineralizowanej, aby nie doszło do
Cena za 250 sztuk papieru sterylizacyjnego, ułożonego w naprzemiennych kolorach białym i zielonym, wynosi 125,00 zł. Jaką kwotę należy przeznaczyć na 100 sztuk pakietów z fartuchami barierowymi?
Opatrunki chirurgiczne są poddawane procesowi sterylizacji
Metoda sterylizacji tlenkiem etylenu jest właściwa do sterylizacji
Do spakowania jednej pary nożyczek chirurgicznych potrzeba 20 cm rękawa papierowo-foliowego.
Koszt jednego metra bieżącego tego rękawa wynosi 0,4 zł.
Jaką kwotę trzeba przeznaczyć na zapakowanie jednej pary nożyczek chirurgicznych?
Według klasyfikacji Spauldinga, wyroby o średnim ryzyku mają kontakt
Preparaty zawierające aldehyd glutarowy
Nieprawidłowy rezultat testu szczelności może sugerować
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Wg klasyfikacji Spauldinga, wziernik nosowy jest klasyfikowany jako sprzęt
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
Jednoparametrowe wskaźniki chemiczne zaliczane są do jakiego rodzaju (klasy)?
W myjni ultradźwiękowej możliwe jest czyszczenie
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Specjalne wcięcia na powierzchni narzędzi atraumatycznych
Jaką ilość ładunku można umieścić w komorze sterylizatora o objętości 54 litry?
Na podstawie oceny zapisu dotyczącego kontroli parametrów, właściwego wyniku wskaźnika biologicznego oraz wskaźnika chemicznego, powinno następować zwolnienie każdego wsadu zawierającego
Odgryzacz kostny działa prawidłowo, gdy test funkcjonalny potwierdzi, że krawędź tnąca przechodzi przez materiał testowy
Pęseta tęczówkowa jest stosowana w operacjach
Procedura maszynowej dezynfekcji obejmująca etapy: wstępne płukanie, mycie z zastosowaniem środka myjącego o neutralnym pH, dwa pośrednie płukania, a następnie dezynfekcja termiczna w temperaturze 90°C przez 5 minut, gwarantuje inaktywację i eliminację
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
Neuroendoskop to urządzenie wykorzystywane w różnych procedurach
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Zanim olej zostanie użyty do konserwacji, modułowe instrumenty powinny być
W pozycji otwartej lub zapiętej na pierwszy ząbek, jakie narzędzia powinno się pakować?
Osady kamienne na przyrządach medycznych mogą rozpuszczać się w środowisku
Zestawy ginekologiczne zabezpieczono w 1 warstwę papieru sterylizacyjnego oraz 1 warstwę włókniny. Koszt 100 sztuk papieru wynosi 150 zł, a włókniny 160 zł. Jaki będzie całkowity koszt zapakowania 50 zestawów ginekologicznych?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.