Pytanie 1
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Skrótem CTV w radioterapii oznacza się
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
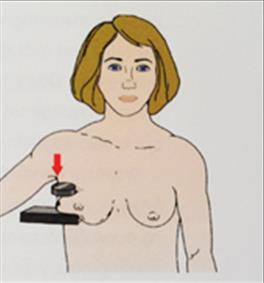
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
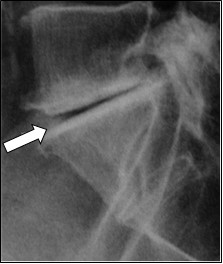
Na rentgenogramie strzałką zaznaczono
Cholangiografia to badanie radiologiczne
Promieniowanie rentgenowskie jest
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
Które obszary napromieniowania powinien określić lekarz radioterapeuta u pacjenta z nowotworem stercza po wcześniejszej prostatektomii?
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
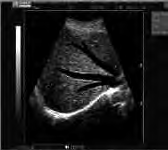
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Do wykonania stomatologicznego zdjęcia rentgenowskiego techniką kąta prostego promień centralny należy ustawić prostopadle do
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
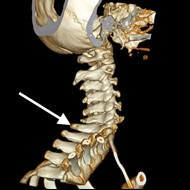
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
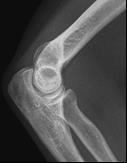
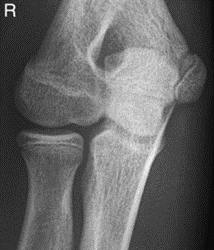
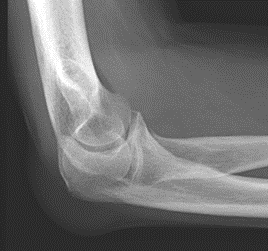
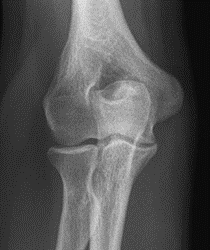
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
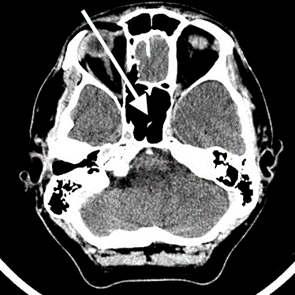
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
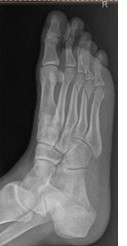
Na rentgenogramie stopy uwidocznione jest złamanie
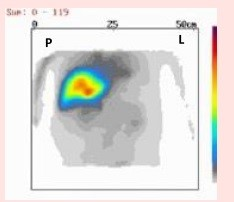
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
W diagnostyce mammograficznej punktowy ucisk sutka stosuje się w projekcji
Którą strukturę anatomiczną zaznaczono strzałką na rentgenogramie?
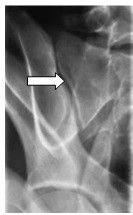
Na radiogramie uwidoczniono
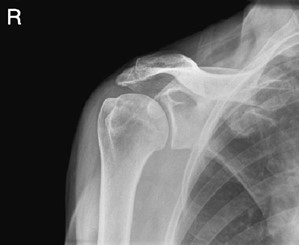
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
W zapisie EKG zespół QRS odzwierciedla
Technik elektroadiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta
W radioterapii hadronowej leczenie odbywa się przy użyciu
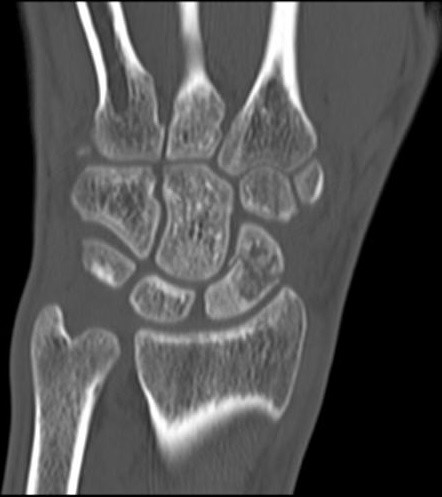
Na obrazie TK nadgarstka uwidocznione jest złamanie kości