Pytanie 1
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
W badaniu PET stosuje się tylko radioizotopy emitujące
W brachyterapii MDR stosowane są dawki promieniowania
Na obrazie rentgenowskim strzałką zaznaczono
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Którym skrótem w badaniu spirometrycznym oznaczana jest pojemność życiowa płuc?
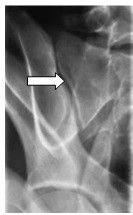
Którą strukturę anatomiczną zaznaczono strzałką na rentgenogramie?
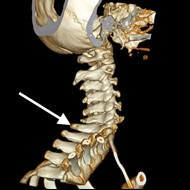
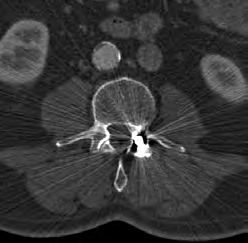
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
Technika stereotaktyczna polega na napromienianiu nowotworu
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Które zdjęcia należy wykonać pacjentom z chorobą reumatoidalną stawów kolanowych?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
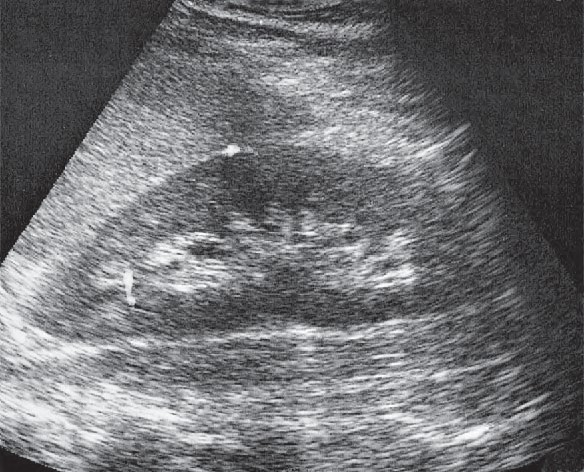
Który narząd widoczny jest na wydruku badania ultrasonograficznego?
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
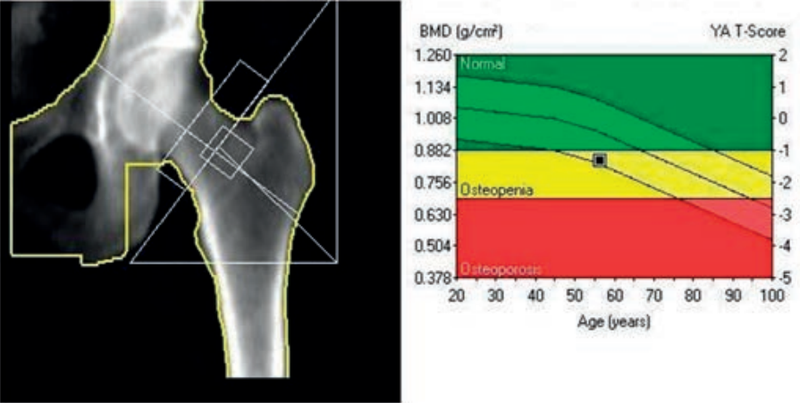
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
W radiografii mianem SID określa się
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
Technikę bramkowania oddechowego stosuje się w badaniu MR
W ultrasonografii występuje zależność:
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
Który artefakt jest widoczny na skanie tomografii komputerowej?
Obrazowanie portalowe w radioterapii służy do
Które obszary napromieniowania powinien określić lekarz radioterapeuta u pacjenta z nowotworem stercza po wcześniejszej prostatektomii?
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
W diagnostyce metodą rezonansu magnetycznego biorą udział
W medycynie nuklearnej wykorzystuje się:
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Zamieszczone obrazy związane są z badaniem
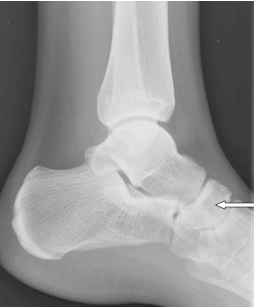
Na radiogramie strzałką oznaczono
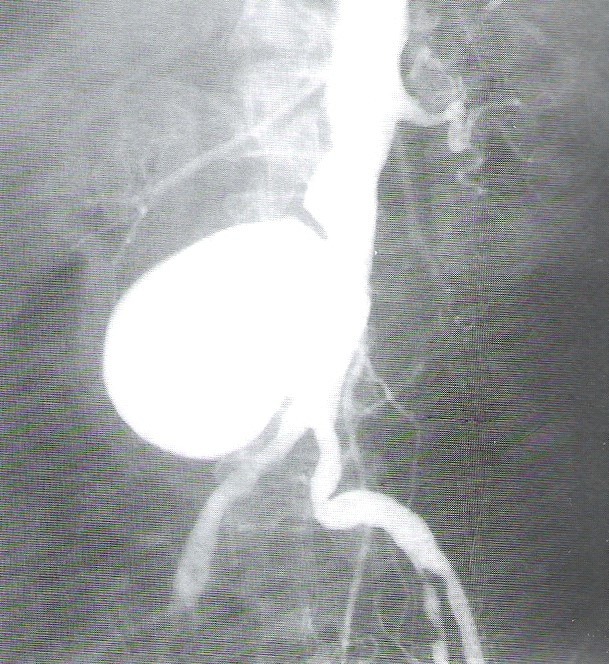
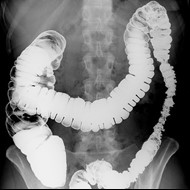
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada