Pytanie 1
Model roboczy do protezy całkowitej, wykonywanej metodą polimeryzacji termicznej, należy odlać z gipsu klasy
Wynik: 20/40 punktów (50,0%)
Wymagane minimum: 20 punktów (50%)
Model roboczy do protezy całkowitej, wykonywanej metodą polimeryzacji termicznej, należy odlać z gipsu klasy
Usunięcie zębów gipsowych oraz uformowanie kształtu wyrostka zębodołowego na modelu, związane z wykonaniem protez natychmiastowych, należy do czynności
Użycie zbyt dużej ilości monomeru w trakcie zarabiania masy akrylowej może skutkować
Do polerowania nabłyszczającego protez akrylowych używa się
Do wykonania protezy ruchomej metodą wlewową należy użyć
Utrata kontaktu zwarciowego zębów przeciwstawnych określana jest jako
Materiałem pomocniczym, używanym do puszkowania zamkniętego metodą wlewową, jest agar lub
Zjawisko utraty kontaktu zwarciowego zębów przeciwstawnych, określane jest jako
W trudnych warunkach anatomicznych, przy zanikłym podłożu, płyta wzornika zwarciowego górnego powinna zostać
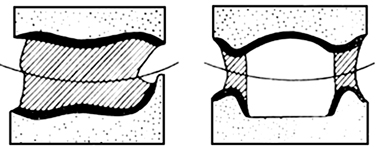
Prawidłowo wykonane obrzeże dolnej łyżki indywidualnej przedstawia schemat
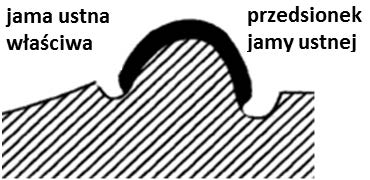
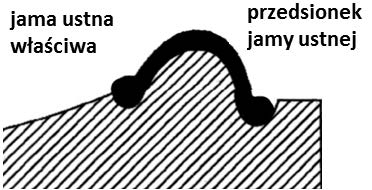
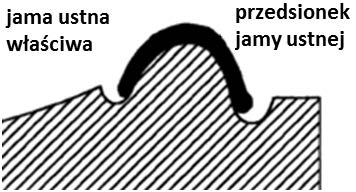
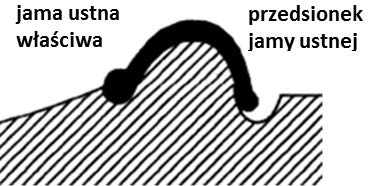
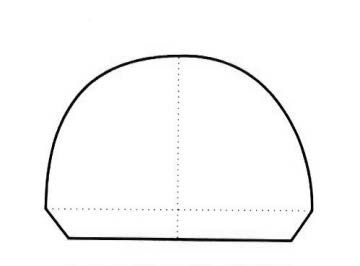
Obcinanie, według szkoły amerykańskiej, oznacza formowanie podstawy modelu szczęki w kształcie
Dla którego rodzaju uzupełnień bazę stanowi wycisk funkcjonalny (czynnościowy)?
W której metodzie punktami orientacyjnymi dla poprawnego ustawienia zębów przednich są fałdy podniebienne i brodawka przysieczna?
Przyklejenie do płyty protezy woskowych kanałów w trakcie puszkowania jest charakterystyczne dla zamiany wosku na akryl metodą
Przy wykonaniu protez całkowitych powierzchnię zgryzową ustawianych zębów w metodzie sferycznej należy dostosować do
Gwałtowne podwyższenie temperatury do 100°C w trakcie polimeryzacji protez akrylowych może spowodować
Condylator oraz zęby typu Condyloform są charakterystyczne dla metody ustawiania zębów według
Twarda płyta wzornika zwarciowego nie może być wykonana
Prawidłowy wycisk czynnościowy żuchwy musi spełniać następujący warunek:
Który rysunek przedstawia IV klasę braków w uzębieniu według klasyfikacji Kennedy`ego?
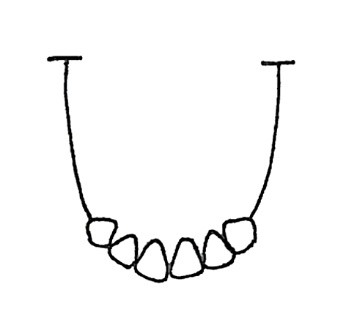
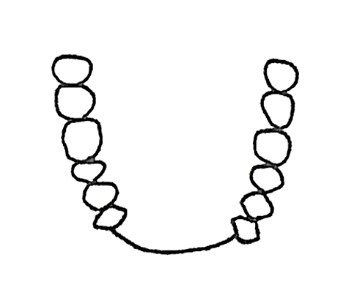
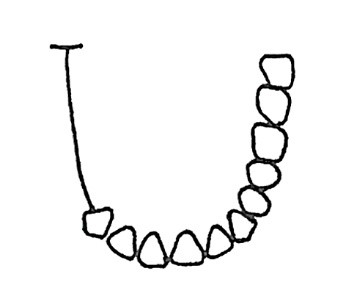
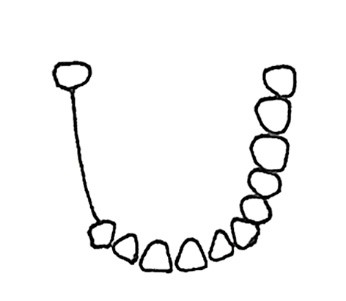
Do której metody ustawiania zębów w protezach całkowitych są wykorzystywane przedstawione na rysunku wzorniki zwarciowe?
Do rejestracji powierzchni okludalnych zębów górnych w systemach artykulacyjnych służy
Indywidualne łyżki wyciskowe wykonywane są w celu pobrania wycisku czynnościowego do wykonania protezy
Cecha kąta według Mühlreitera dotyczy
W biofunkcjonalnej metodzie odbudowy bezzębia modele robocze należy zamontować w artykulatorze
Która metoda ustawiania zębów w protezach całkowitych wymaga użycia kaloty?
Do statycznych metod ustawiania zębów w protezach całkowitych zalicza się metodę
Ustawienie zębów w III klasie według klasyfikacji Angle’a świadczy
Linia uśmiechu zaznaczona przez lekarza dentystę na powierzchni przedsionkowej wzornika zwarciowego wyznacza technikowi
Urządzenie służące do wykonywania uzupełnień z tworzyw termoplastycznych metodą wtryskowo-ciśnieniową przedstawiono na ilustracji




Elongacje zębów powstają na skutek
Który schemat przedstawia kształt podstawy gipsowego modelu szczęki opracowanego według szkoły (metody) amerykańskiej?
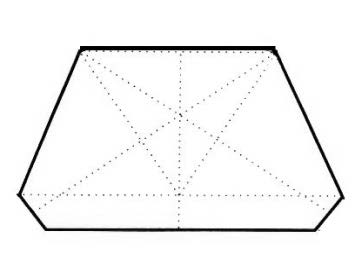
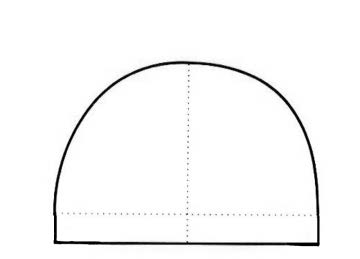
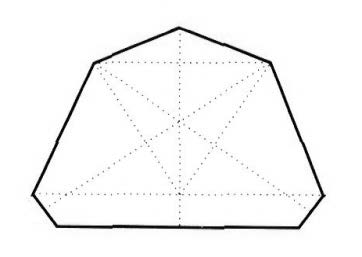
W której metodzie punktami orientacyjnymi dla poprawnego ustawienia zębów przednich są fałdy podniebienne i brodawka przysieczna?
Indywidualna łyżka wyciskowa wykonywana jest w celu pobrania wycisku czynnościowego do protezy
W której metodzie ustawiania zębów wzorniki zwarciowe należy ukształtować sferycznie?
Utrata kontaktu zwarciowego zębów przeciwstawnych określana jest jako
W której metodzie ustawiania zębów stosuje się zęby blokowe o powierzchniach żujących ukształtowanych według wycinka kuli o promieniu 12 cm?
Zaniechanie wykonania tylnego uszczelnienia protezy całkowitej górnej może powodować
Do umocowania protez overdenture w jamie ustnej służą
Z którego materiału należy wykonać łyżkę indywidualną przy użyciu urządzenia do formowania wgłębnego?