Pytanie 1
W której metodzie ustawiania zębów wzorniki zwarciowe należy ukształtować sferycznie?
Wynik: 16/40 punktów (40,0%)
Wymagane minimum: 20 punktów (50%)
W której metodzie ustawiania zębów wzorniki zwarciowe należy ukształtować sferycznie?
Do wykonania protezy ruchomej metodą wlewową należy użyć
W celu naprawy złamanej protezy akrylowej całkowitej, po jej sklejeniu woskiem lepkiem należy
Ilustracja przedstawia protezę woskową w trakcie puszkowania charakterystycznego dla zamiany wosku na akryl metodą
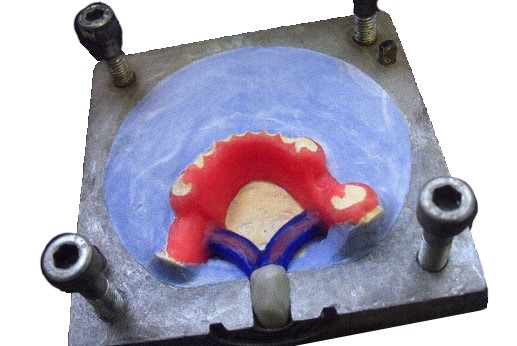
Materiałami pomocniczym, używanym do puszkowania metodą wlewową, są agar oraz
Zjawisko utraty kontaktu zwarciowego zębów przeciwstawnych, określane jest jako
Protezą typu nakładowego jest
Prawidłowy wycisk czynnościowy żuchwy musi spełniać następujący warunek:
W biofunkcjonalnej metodzie odbudowy bezzębia modele robocze należy zamontować w artykulatorze
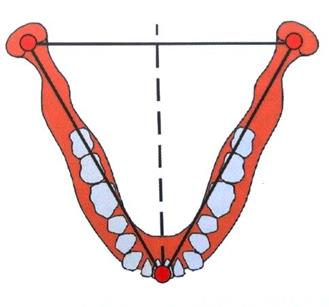
Na ilustracji przedstawiono trójkąt
W trudnych warunkach anatomicznych, przy zanikłym podłożu, płyta wzornika zwarciowego górnego powinna zostać
Łyżka indywidualna jest przeznaczona do wykonania wycisku
Przy wykonaniu protez całkowitych powierzchnię zgryzową ustawianych zębów w metodzie sferycznej należy dostosować do
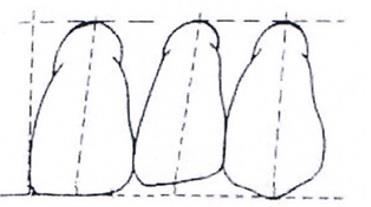
Cecha kąta według Mühlreitera dotyczy
Przyczyną pękania płyty protezy całkowitej górnej w linii pośrodkowej, w czasie jej użytkowania przez pacjenta, najczęściej jest
Na podstawie badań Spee’a i Monsona Fehr opracował własną metodę ustawiania zębów, zaliczaną do teorii
Metoda polegająca na ustawieniu w protezie górnej zębów dolnych bocznych lewych po stronie prawej, a dolnych bocznych prawych po stronie lewej oraz rezygnacji z jednego przedtrzonowca, jest stosowana podczas ustawiania zębów w zgryzie
W procesie wstępnego polerowania protez akrylowych, do złagodzenia rys powstałych podczas mechanicznej obróbki frezami, należy użyć
Podniesienie wysokości zwarcia w protezach akrylowych polimeryzowanych termicznie może być spowodowane
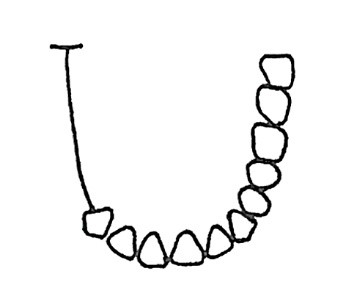
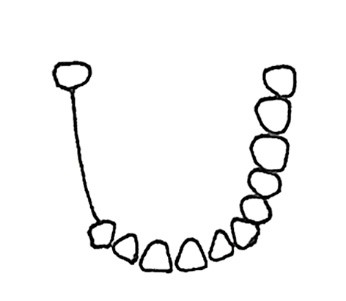
Który rysunek przedstawia IV klasę braków w uzębieniu według klasyfikacji Kennedy`ego?
Ile stadiów stomatopatii protetycznych wyróżnia klasyfikacja Newtona?
Przyczyną stukania zębami w czasie mowy, u pacjentów użytkujących protezy całkowite akrylowe, może być
Która metoda ustawiania zębów w protezach całkowitych wymaga użycia kaloty?
W krążku ćwicznym Friela wysokość stożków wynosi
Podczas opracowywania podstawy modelu diagnostycznego, płaszczyzna guza szczęki powinna być
Do statycznych metod ustawiania zębów w protezach całkowitych zalicza się metodę
Indywidualne łyżki wyciskowe wykonywane są w celu pobrania wycisku czynnościowego do wykonania protezy
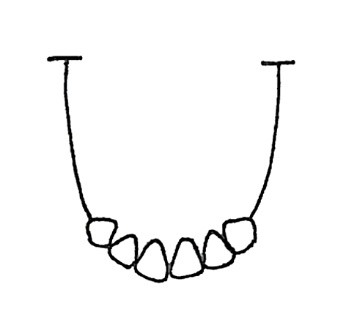
Rysunek przedstawia sposób ustawiania zębów przednich górnych w protezie całkowitej, charakterystyczny dla metody
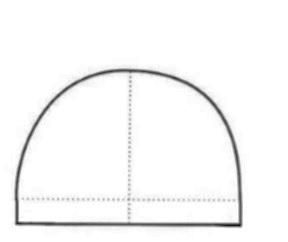
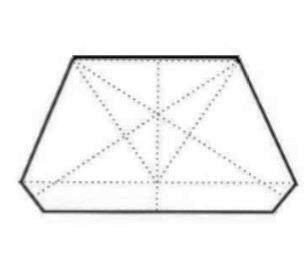
Na której ilustracji przedstawiony jest schemat podstawy modelu gipsowego szczęki, opracowanego według szkoły (metody) amerykańskiej?
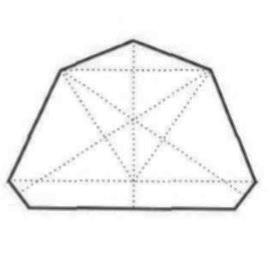
Trójkąt Bonwille’a powstaje z połączenia punktów zlokalizowanych na obydwu wyrostkach stawowych żuchwy oraz na
Podczas którego ruchu żuchwy występuje fenomen Christensena?
Model roboczy do protezy całkowitej, wykonywanej metodą polimeryzacji termicznej, należy odlać z gipsu klasy
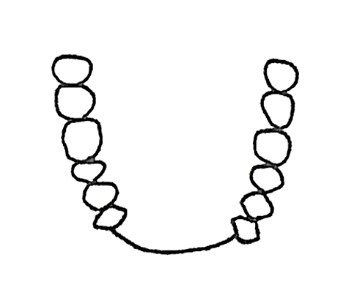
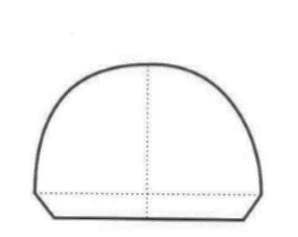
Do której metody ustawiania zębów w protezach całkowitych są wykorzystywane przedstawione na rysunku wzorniki zwarciowe?
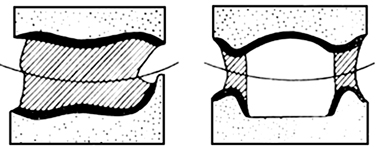
Które elementy zaznaczono cyfrą 1?
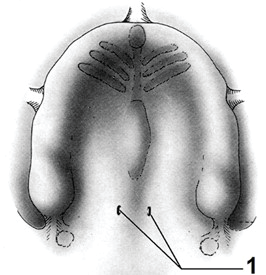
Wzorniki zwarciowe do wykonania protez całkowitych metodą biofunkcjonalną, należy wykonać na
Zaniechanie wykonania tylnego uszczelnienia protezy całkowitej górnej może powodować
Przedstawiony na ilustracji przyrząd służy do

Do rejestracji powierzchni okludalnych zębów górnych w systemach artykulacyjnych służy
Prawidłowo wykonane obrzeże dolnej łyżki indywidualnej przedstawia schemat
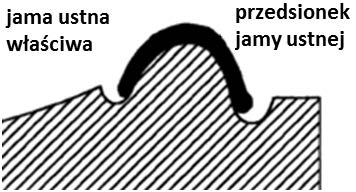
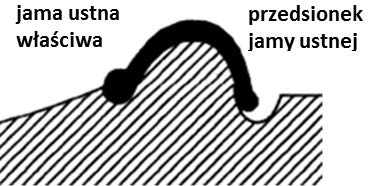
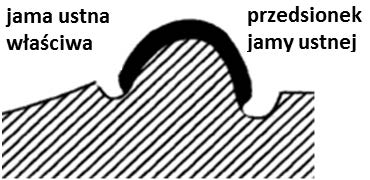
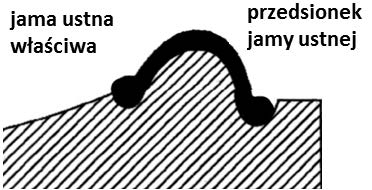
Uformowanie wklęsłej dla języka podczas modelowania płyty protezy dolnej od strony językowej służy