Pytanie 1
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
Do grupy aparatów na przewodnictwo kostne zaliczamy aparaty
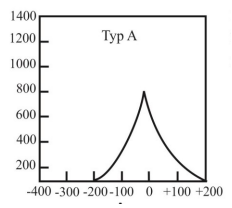
Charakterystyka OSPL90 przedstawia
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
W procesie dopasowania aparatów słuchowych u dziecka w wieku 0÷4 lat niezbędna jest współpraca protetyka z zespołem lekarzy. W skład tego zespołu wchodzi audiolog oraz
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Każda instrukcja obsługi aparatu słuchowego powinna zawierać informacje, które umożliwią osobie niedosłyszącej samodzielne wykonanie
Która z wymienionych metod dopasowania aparatów słuchowych jest oparta na percepcji dźwięków naturalnych?
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Klient skarży się, że używając aparatu słuchowego w domu, za głośno słyszy stuk naczyń, a po wyjściu z domu odczuwa dyskomfort, gdyż zbyt głośno odbiera hałas uliczny. Jakie działania należy podjąć, aby poprawić komfort słyszenia klienta?
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
W procedurze dopasowania aparatów słuchowych u dzieci protetyk ma za zadanie
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Czynnikiem wpływającym na powstanie niedosłuchu odbiorczego nie jest
Co jest umowną granicą ucha zewnętrznego?
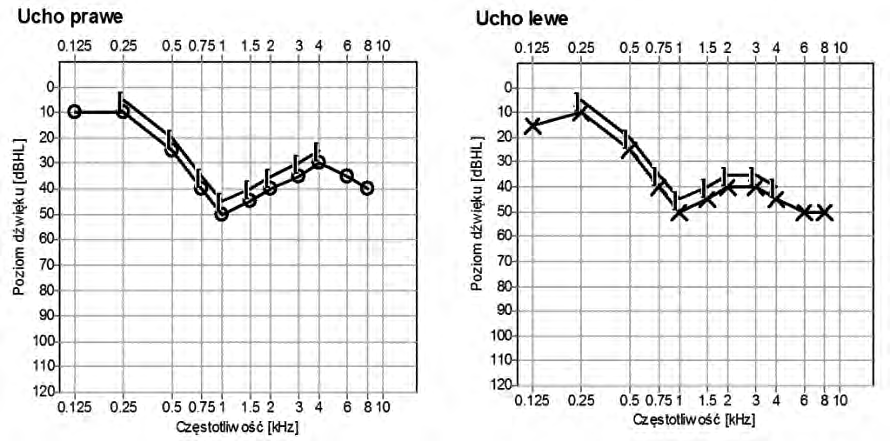
Zamieszczony audiogram przedstawia wynik badania pacjenta
Wskazaniem do natychmiastowej wymiany baterii w aparacie słuchowym przez pacjenta jest stwierdzenie
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Atrybutem wrażenia słuchowego, za pomocą którego można uszeregować dźwięki na skali od niskich do wysokich, jest
Natężenie dźwięku fali bezpośredniej maleje
Dla narządu słuchu szczególnie szkodliwy jest hałas
Wizyta kontrolna pacjenta z aparatem słuchowym w punkcie protetycznym powinna obejmować
W którym aparacie pacjent ma możliwość wyboru przynajmniej dwóch różnych zestawów ustawień aparatu dostosowanych do różnych warunków akustycznych?
Na podstawie wyniku tympanometrii można stwierdzić
Zastosowanie stereolitografii przy produkcji wkładek pozwala pominąć proces
Przyczyną głębokiego obustronnego niedosłuchu odbiorczego może być
W przypadku patologii układu przewodzącego dźwięk w uchu można za pomocą specjalnych urządzeń wzmocnić transmisję sygnału przez kość. Do urządzeń tych nie należy
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Jeśli poziom dźwięku wynosi 100 dB, to wartość skuteczna ciśnienia akustycznego jest równa
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
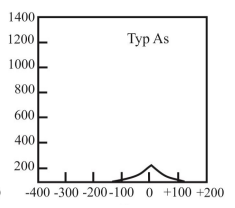
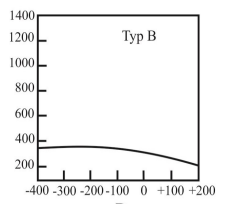
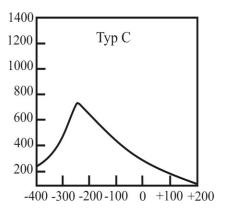
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
Który z elementów nie występuje w analogowym aparacie słuchowym?
Jeżeli osłuchiwany aparat słuchowy sprawia wrażenie sprawnego pomimo uwag pacjenta o słabym wzmocnieniu dźwięków, należy