Pytanie 1
Który preparat można zastosować do dezynfekcji właściwej przez zanurzenie wyrobu przedstawionego na ilustracji?

Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Który preparat można zastosować do dezynfekcji właściwej przez zanurzenie wyrobu przedstawionego na ilustracji?

Po połączeniu 19,85 litra wody z 150 ml koncentratu środka dezynfekcyjnego, jakie stężenie ma powstały roztwór roboczy?
Wskaźnik biologiczny używany do kontroli procesu sterylizacji zawiera substancje umieszczone na nośniku
Wyrób medyczny przedstawiony na zdjęciu, stosowany w stomatologii, to

Jak najlepiej układać przezroczyste opakowania papierowo-foliowe w koszu do sterylizacji?
Jakie właściwości ma papier stosowany w sterylizacji?
Zestaw chirurgiczny przeznaczony do leczenia przepukliny powinien być poddany sterylizacji
Jakim środkiem należy myć kontenery wykonane z aluminium?
Każdy proces sterylizacji przy użyciu pary wodnej powinien być monitorowany za pomocą wskaźników biologicznych, gdy sterylizuje się
Na podstawie przedstawionej etykiety wskaż, które stężenie preparatu dezynfekcyjnego należy zastosować, aby uzyskać działanie inaktywujące bakterie, grzyby i prątki w najkrótszym czasie działania.
| SPEKTRUM DZIAŁANIA | STĘŻENIE (%) | CZAS DZIAŁANIA |
|---|---|---|
| Dezynfekcja narzędzi (bakteriobójczy, grzybobójczy, prątkobójczy) (M. terrae) wg DGHM (Niemieckie Towarzystwo Higieny i Mikrobiologii) | 2,0 3,0 5,0 | 1 godz. 30 min. 15 min. |
| Działanie wirusobójcze wobec wszystkich wirusów osłonionych (łącznie z HBV, HCV, HIV) - zgodnie z zaleceniami RKI (Instytut Roberta Kocha) 01/2004 r. | 0,5 | 15 min. |
| EN 14476 działanie wirusobójcze | 1,0 | 15 min. |
| Działanie wirusobójcze wg DVV (Niemieckie Towarzystwo Zwalczania Chorób Wirusowych) (Adeno, Papova, SV 40, Vaccinia, Polio) | 1,0 2,0 3,0 | 1 godz. 30 min. 15 min. |
| Parametry działania wg metodyki PZH B, F, V, Tbc | 2,0 3,0 5,0 | 2 godz. 1 godz. 30 min. |
Co należy zrobić z wsadem, jeśli w trakcie procesu sterylizacji doszło do przerwy w dostawie energii elektrycznej?
Emulgacja, która występuje podczas procesu czyszczenia, polega na
Wskaźnikiem, który znajduje się na opakowaniach do sterylizacji i informuje jedynie o kontakcie opakowania z czynnikiem sterylizującym, jest wskaźnik
Jakie parametry dezynfekcji maszynowej są odpowiednie dla sprzętu medycznego wrażliwego na temperaturę?
Jaką minimalną odległość należy zachować pomiędzy składowanymi materiałami sterylnymi a miejscem higieny rąk oraz innymi obszarami, które mogą być narażone na zachlapanie wodą, środkami dezynfekcyjnymi i lekami?
Jaką wartość A0, definiującą śmiertelność mikroorganizmów według normy EN-PN ISO 15883-1, należy osiągnąć w trakcie dezynfekcji termicznej dla wyrobów medycznych o krytycznym znaczeniu?
Jakie opakowanie sterylizacyjne jest odpowiednie do pakowania wyrobów medycznych przeznaczonych do sterylizacji nadtlenkiem wodoru?
Okres przechowywania instrumentów po użyciu na sucho, bez wcześniejszej obróbki, powinien być ograniczony do
Czas degazacji po procesie sterylizacji tlenkiem etylenu nie jest uzależniony od
Gdzie w komorze myjni powinien być zainstalowany test monitorujący parametry dezynfekcji termicznej?
Oblicz ilość środka czyszczącego potrzebnego do sporządzenia 5 litrów 0,25% roztworu roboczego?
Podaj klasyfikację kategorii ryzyka według Spauldinga.
Aby przygotować 5 litrów roztworu dezynfekującego o stężeniu 2,5%, ile należy użyć
Do przeprowadzania sterylizacji plazmowej materiał powinien być umieszczony w rękaw.
Do narzędzi tnących o dwóch ostrzach zalicza się
W etylenowym tlenku nie jest możliwe przeprowadzanie sterylizacji
Na jak długi czas starczy 365 jednostek testów z Bacillus atrophaeus, jeśli każdego dnia realizowany jest jeden proces sterylizacji?
Jakiego rodzaju są chemiczne wskaźniki emulacyjne, które stosuje się do monitorowania procesów sterylizacji?
Czynnikiem, który penetruje sprzęt i wyroby medyczne podczas procesu sterylizacji, jest
Akceptowalny Poziom gwarancji sterylności (SAL) wynosi
Jakie opakowanie sterylizacyjne nie powinno być stosowane w procesie sterylizacji parowej?
Drobnoustroje cechujące się najwyższą odpornością na stresy fizyko-chemiczne w procesie dekontaminacji to
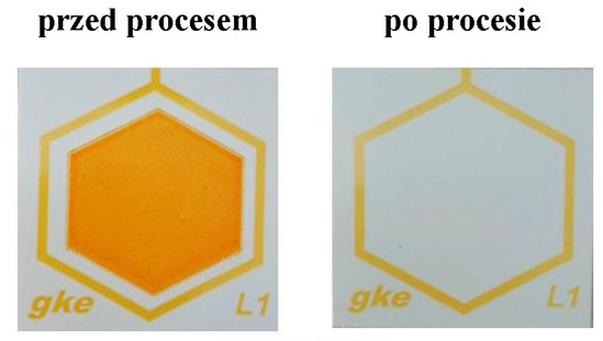
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
Zaleca się użycie wskaźników biologicznych do monitorowania każdego wsadu w każdym cyklu podczas procesu sterylizacji?
Co należy zrobić w przypadku, gdy czepek zostanie zanieczyszczony materiałem biologicznym?
Jak długo trwa faza ekspozycji w procesie sterylizacji w temperaturze 134°C?
Ile wody trzeba zastosować, aby przygotować 10 litrów 1,5% roztworu roboczego środka dezynfekującego?
Powstawanie mlecznobiałych osadów na narzędziach jest związane z nadmierną obecnością w wodzie
Preparat stosowany do dezynfekcji powierzchni zainfekowanych grzybami powinien posiadać właściwości dezynfekujące wobec mikroorganizmu
Wartość A0=60 jest uznawana za wartość minimalną w procesie dezynfekcji