Pytanie 1
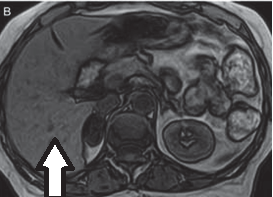
Na przekroju poprzecznym rezonansu magnetycznego strzałką oznaczono
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Na przekroju poprzecznym rezonansu magnetycznego strzałką oznaczono

Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
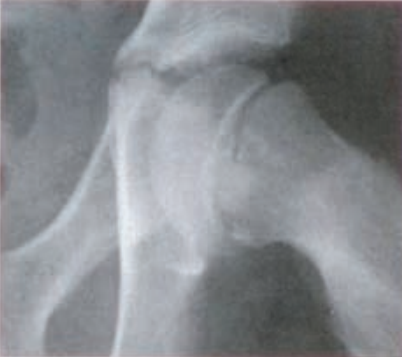
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
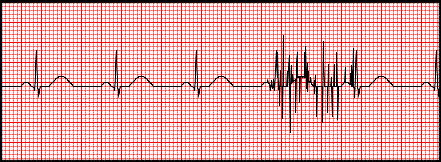
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Wyniosłość międzykłykciowa znajduje się na nasadzie
Badanie gęstości mineralnej kości metodą DXA należy wykonać
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Który załamek odzwierciedla repolaryzację komór w zapisie EKG?
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
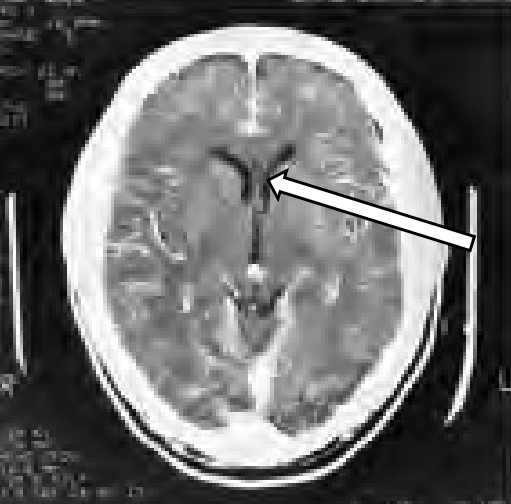
Którą strukturę anatomiczną oznaczono na skanie TK głowy?
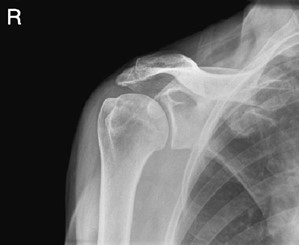
Na radiogramie uwidoczniono
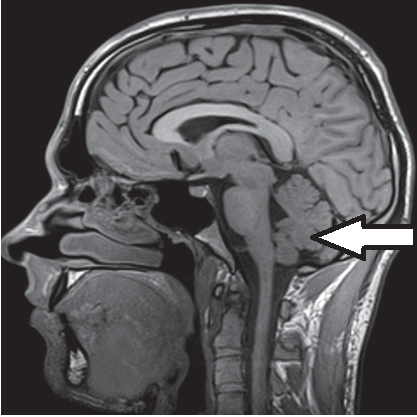
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
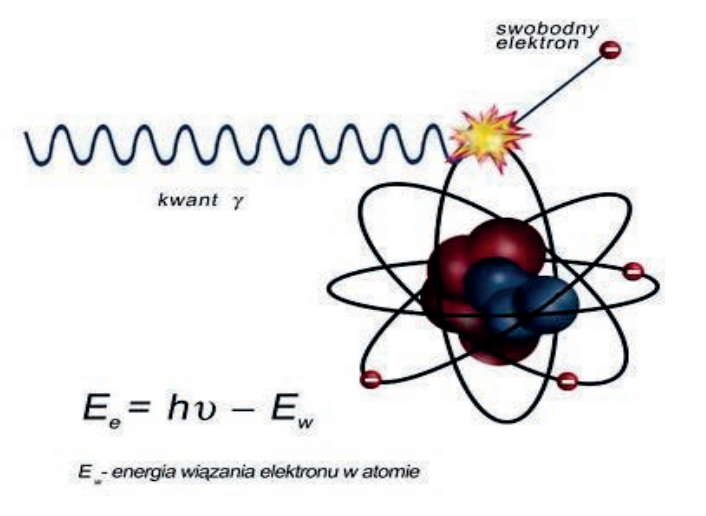
Proces chemicznego wywoływania radiogramów polega na
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
Skrótem CTV w radioterapii oznacza się
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Na zamieszczonej rycinie przedstawiono
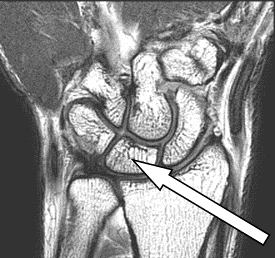
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
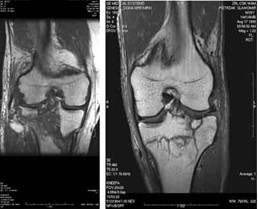
Którą metodą i w której płaszczyźnie zostało wykonane badanie stawu kolanowego zobrazowane na zdjęciach?
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
SPECT to
Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
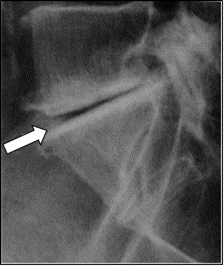
Na zamieszczonym rentgenogramie strzałką zaznaczono
Wskazaniem do wykonania badania spirometrycznego jest
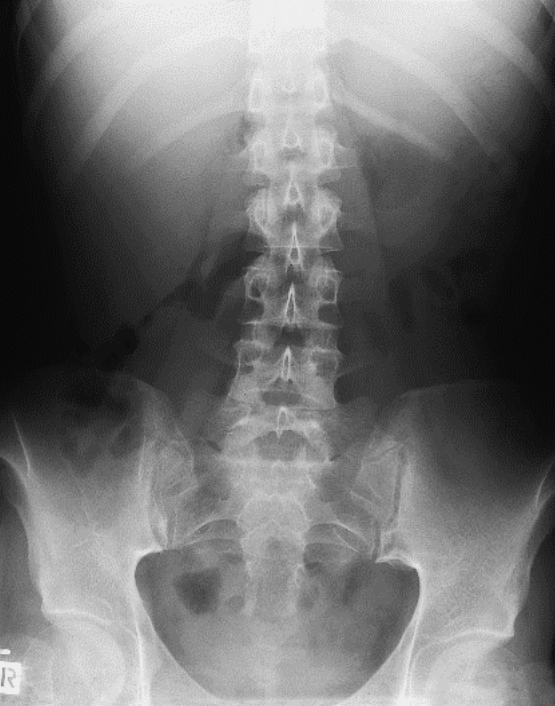
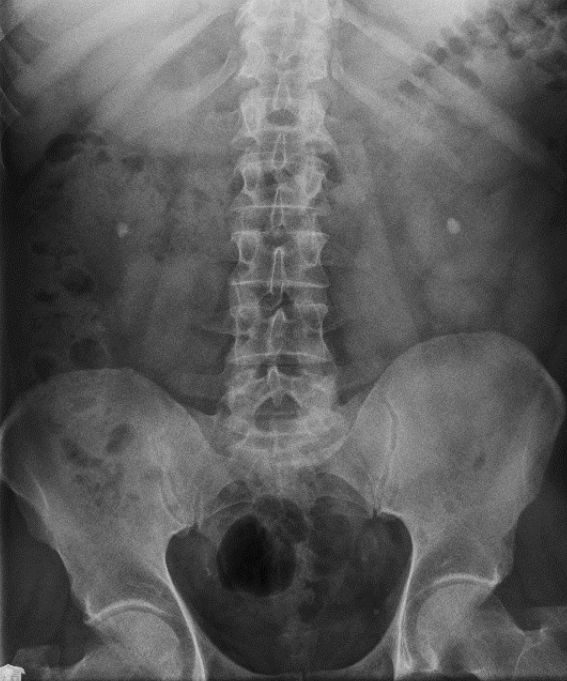
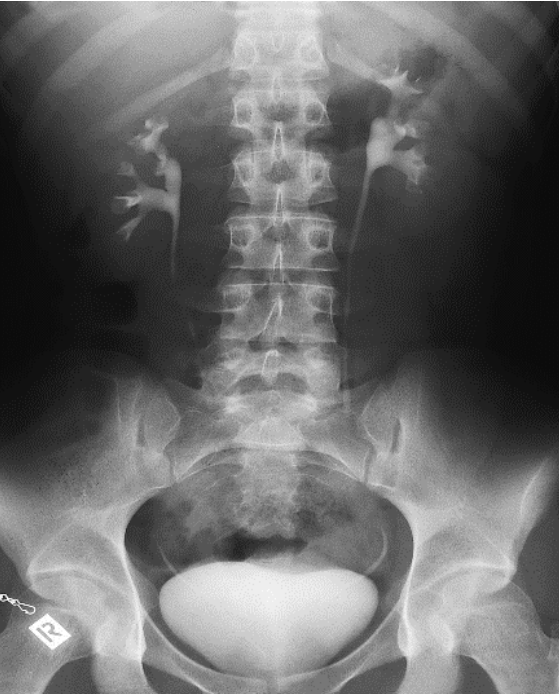
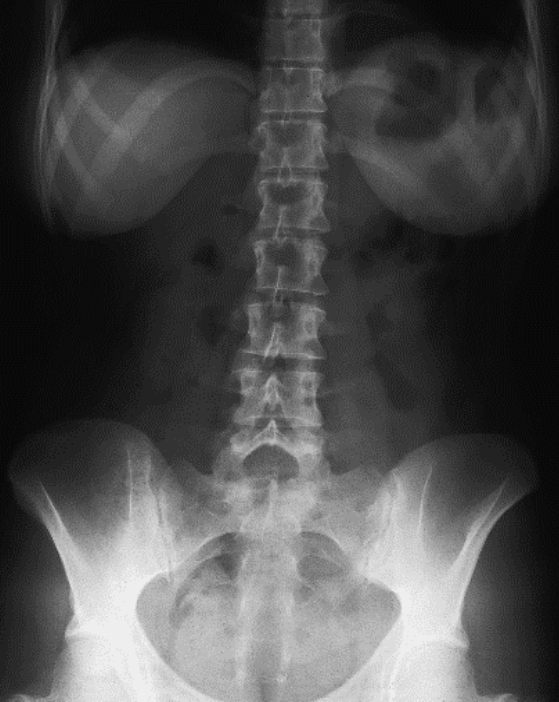
Na którym radiogramie uwidoczniona jest kamica nerkowa?
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
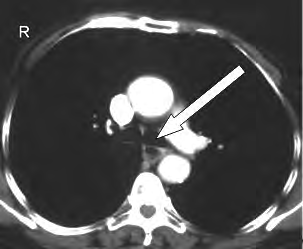
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
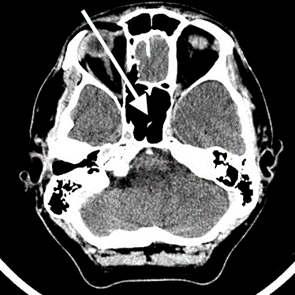
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
W diagnostyce metodą rezonansu magnetycznego biorą udział
W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Ultrasonograficzne środki kontrastowe to