Pytanie 1
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Profilaktyka skierowana do grupy o podwyższonym ryzyku wystąpienia chorób układu stomatognatycznego, która polega na identyfikacji choroby oraz wczesnym rozpoczęciu terapii, realizowana poprzez przeprowadzanie badań przesiewowych i regularnych kontrolnych wizyt stomatologicznych, nazywana jest
Kod 1 objawów chorobowych wykorzystuje się do określenia kategorii potrzeb terapeutycznych przyzębia w badaniu wskaźnikiem CPITN, co oznacza?
Któremu pacjentowi należy stosować ćwiczenie Rogersa?
Podczas usuwania osadów nazębnych z powierzchni żujączej zęba należy używać końcówki skalera ultradźwiękowego
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
U nieletniego pacjenta wykonano badanie wskaźnikiem CPITN. O czym informują wyniki z 2 i 5 sekstantu?
Elementem, który powiększa średnicę uchwytu instrumentu kanałowego i jest wykonany z silikonu, jest
Metodę Torella w profilaktyce fluorkowej można wdrażać u dzieci, które osiągnęły
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Po przeprowadzeniu badania jamy ustnej pacjenta, w dokumentacji medycznej zanotowano diagnozę: "12 caries secundaria", co oznacza
Podczas zabiegu dentystycznego lekarz zauważył u pacjenta symptomy wczesnego etapu hipoglikemii. W przypadku, gdy pacjent jest przytomny, co należy mu podać do spożycia?
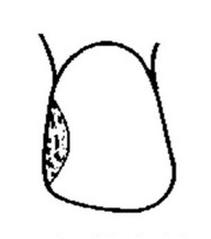
Do której klasy, zgodnie z klasyfikacją ubytków próchnicowych według Blacka, należy ubytek przedstawiony na rysunku?
Który wskaźnik wskazuje na liczbę zębów dotkniętych próchnicą w określonej populacji lub u pojedynczej osoby z uzębieniem stałym?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
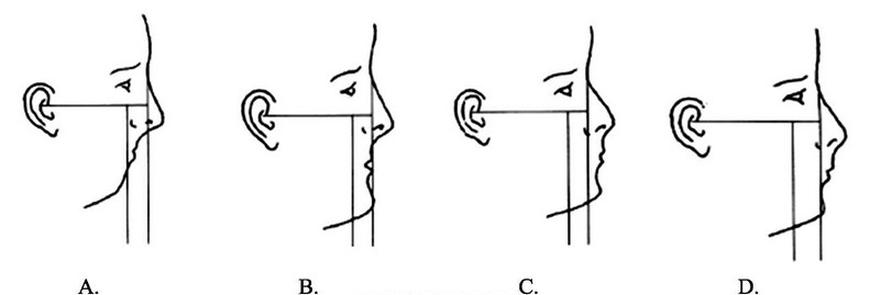
Podczas pracy w żuchwie, należy ustawić głowę pacjenta leżącego w taki sposób, aby płaszczyzna zgryzowa jego zębów
Jaka forma próchnicy rozwija się w zębie, który nie ma żywej miazgi?
W jakiej strefie działalności zespołu stomatologicznego powinno się przekazywać instrumenty?
Zabieg, który polega na nałożeniu żywicy łączącej w miejscu styku wypełnienia kompozytowego z tkankami zęba po upływie 2-3 tygodni od wprowadzenia, mający na celu zredukowanie szpary, która powstała wskutek skurczu polimeryzacyjnego wypełnienia, nazywany jest
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Aby przygotować pastę kortyzonową do uszczelniania endodontycznego, jakie składniki należy połączyć?
Termin siodełkowatości (w języku angielskim "col") odnosi się do
Higienistka, gdy wypełniała kartę stomatologiczną, popełniła błąd w zapisie. Jakie działania powinna podjąć, aby poprawić ten błąd?
Materiałami dentystycznymi, które nazywamy sealery, są
Wskaźnikiem krwawienia dziąseł stosowanym do oceny wczesnych faz choroby przyzębia jest
Który test oceny żywotności zęba przeprowadza się poprzez dotyk powierzchni zęba watą nasączoną chlorkiem etylu?
Na rysunku przedstawiono

Jaki jest wskaźnik intensywności próchnicy w grupie 50 osób z próchnicą, które mają łącznie 171 chorych zębów?
Należy wykonać wycisk podstawowy przy użyciu masy o gęstej konsystencji, a po jego odpowiednim przygotowaniu powinno się zrobić na jego podstawie wycisk uzupełniający (korekcyjny) przy użyciu masy o rzadkiej konsystencji. Jakie są zastosowane techniki pobierania wycisków?
Jakie narzędzie jest wykorzystywane do badania ran chirurgicznych?
Gdy zgryz jest prawidłowy, w miarę otwierania się ust, główki stawowe w stawie skroniowo-żuchwowym poruszają się
Podczas pracy w obrębie żuchwy należy ustawić głowę pacjenta leżącego w taki sposób, aby płaszczyzna zgryzowa jego zębów
Dzieci w wieku do 5 lat przy przodozgryzie powinny
Płukanie jamy ustnej roztworami fluorków w grupach powinno być przeprowadzane pod kontrolą specjalisty u dzieci powyżej
Na zlecenie lekarza dentysty, higienistka stomatologiczna w ramach swojej pracy zawodowej może przeprowadzać zabieg
Jakiej substancji należy użyć w trakcie amputacji przyżyciowej?
Określ właściwą sekwencję działań po zrealizowaniu wycisku dwufazowego?
Zmiana związana z rozszerzeniem naczyń krwionośnych, często obserwowana u osób w starszym wieku, nazywana jest językiem
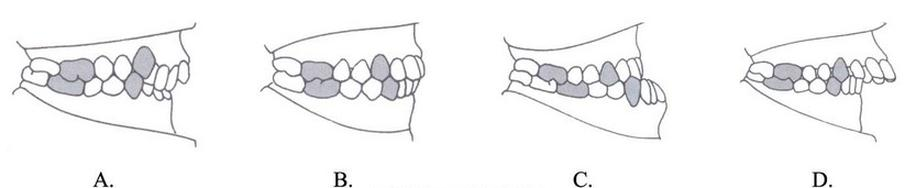
Na którym diagramie zębowym oznaczono próchnicę wtórną?
Jakie schorzenie może powodować kwasową erozję zębów?