Pytanie 1
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Jakie narzędzie pozwala na delikatne i bezpieczne chwycenie naczyń?
Co należy zrobić z wsadem, jeśli w trakcie procesu sterylizacji doszło do przerwy w dostawie energii elektrycznej?
Preparaty, które nie mogą być używane do dezynfekcji narzędzi z plastiku mających kontakt z tkankami lub układem oddechowym, to te, które zawierają
Jak należy składować materiały po procesie sterylizacji?
Okres przechowywania instrumentów po użyciu na sucho, bez wcześniejszej obróbki, powinien być ograniczony do
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
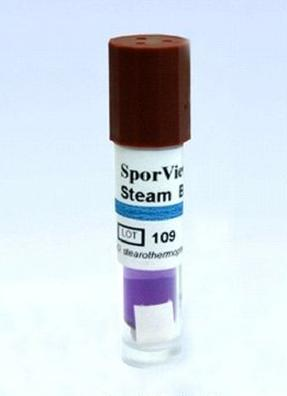
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Wyroby medyczne wrażliwe na temperaturę, umieszczone w torebce papierowo-foliowej, powinny być poddane procesowi sterylizacji
Fazy sterylizacji to: próżnia, iniekcja substancji sterylizującej, dyfuzja, plazma, wentylacja oraz wyrównanie ciśnień?
Jaką minimalną odległość powinny zachować materiały sterylne ustawione bezpośrednio na regałach oraz półkach od podłogi?
Jaką jednostkę wsadu wykorzystuje się w procesie sterylizacji?
Jednoparametrowe wskaźniki chemiczne zaliczane są do jakiego rodzaju (klasy)?
W sytuacji nagłego wzrostu ciśnienia w komorze sterylizatora, zawór bezpieczeństwa natychmiast się otwiera, uwalniając do atmosfery nadmiar
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Zagrożenie korozją wżerową zwiększa się wraz z
Zaleca się użycie wskaźników biologicznych do monitorowania każdego wsadu w każdym cyklu podczas procesu sterylizacji?
Sprzęt medyczny jest klasyfikowany do procesów dekontaminacji, łącznie ze sterylizacją, na podstawie
Preparat używany do higienicznej dezynfekcji rąk to,
W jakim procesie sterylizacji faza sterylizacji jest poprzedzona wielokrotnymi impulsami pary wodnej?
Narzędzia do zakładania szwów są wykorzystywane w procedurach
Jakie opakowanie jednorazowe powinno być użyte do pakowania narzędzi przeznaczonych do sterylizacji parowej?
Ręce zanieczyszczone krwią powinny być zdezynfekowane
Gdy zauważysz korozję wżerową na narzędziu, powinieneś je
Pęseta atraumatyczna jest wykorzystywana do chwytania
Czas dezynfekcji zaczyna się od chwili
Podczas przeprowadzania kontroli wydajności sterylizatora parowego należy zastosować test
W początkowej fazie korozji wżerowej narzędzie chirurgiczne wykazuje zmiany korozyjne o charakterystycznym wyglądzie
Jakie stężenie będzie miało otrzymane rozwiązanie robocze po połączeniu 250 ml koncentratu środka dezynfekującego z 4,75 l wody?
Bronchofiberoskop to urządzenie endoskopowe
Prewencja zakażeń krwiopochodnych bazuje na zasadzie,
Do przeprowadzania sterylizacji plazmowej materiał powinien być umieszczony w rękaw.
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
W procesie dezynfekcji narzędzi, które mają styczność z ranami, minimalna wartość A₀ powinna wynosić
Wskaźniki chemiczne stosowane w określonych metodach badawczych należą do kategorii
Aby przygotować 10 litrów 5% roztworu roboczego środka dezynfekcyjnego, ile należy użyć?
Jakie stężenie będzie miał roztwór uzyskany z połączenia 10 ml koncentratu środka dezynfekcyjnego i 990 ml wody?
Który etap dezynfekcji rąk przedstawia zdjęcie?

Na rękawie papierowo-foliowym przeznaczonym do sterylizacji parą wodną?
Zgodnie z obowiązującymi wytycznymi dotyczącymi sterylizacji, wprowadzonymi w 2017 roku, czas pomiędzy używaniem narzędzi a ich dekontaminacją nie powinien przekraczać