Pytanie 1
Klient skarży się, że używając aparatu słuchowego w domu, za głośno słyszy stuk naczyń, a po wyjściu z domu odczuwa dyskomfort, gdyż zbyt głośno odbiera hałas uliczny. Jakie działania należy podjąć, aby poprawić komfort słyszenia klienta?
Wynik: 20/40 punktów (50,0%)
Wymagane minimum: 20 punktów (50%)
Klient skarży się, że używając aparatu słuchowego w domu, za głośno słyszy stuk naczyń, a po wyjściu z domu odczuwa dyskomfort, gdyż zbyt głośno odbiera hałas uliczny. Jakie działania należy podjąć, aby poprawić komfort słyszenia klienta?
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Najczęściej używanymi mikrofonami pomiarowymi w akustyce są mikrofony
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
Aby uzyskać poprawę jakości słyszenia przez telefon komórkowy osobie wyposażonej w aparat słuchowy, należy
Co jest główną przyczyną powstania urazu akustycznego narządu słuchu?
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie
Przyczyną głębokiego obustronnego niedosłuchu odbiorczego może być
Dopasowanie otwarte aparatu słuchowego należy zastosować u pacjentów z ubytkiem słuchu w zakresie częstotliwości
Charakterystyka OSPL90 przedstawia
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
Krzywe izofoniczne powstają przez porównanie głośności tonów o różnych częstotliwościach z głośnością wzorca o zadanych poziomach ciśnienia akustycznego i częstotliwości wynoszącej
Do przygotowania negatywu odlewu z ucha należy wykorzystać
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
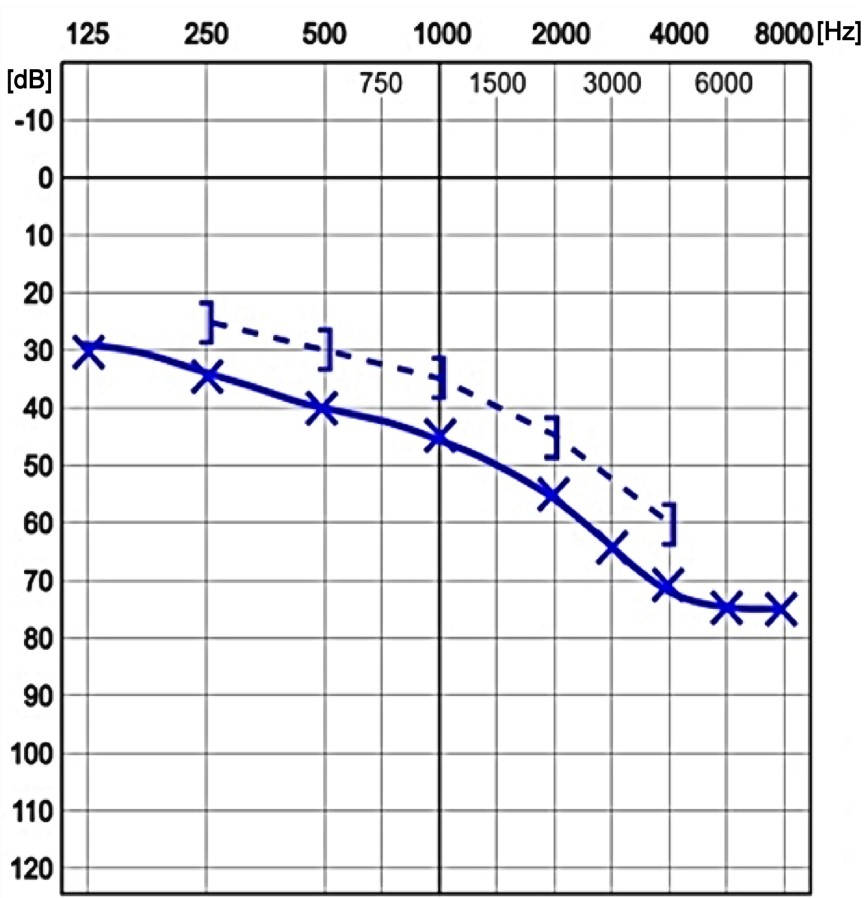
Przedstawiony audiogram wskazuje na niedosłuch typu
Który z programów bezpośrednio nie służy do dopasowywania aparatów słuchowych?
Badanie słuchu audiometrią mowy nie znajduje zastosowania podczas
Protezy słuchu na pewno nie pobierze odlewu z ucha u pacjenta, u którego stwierdzi
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może wymienić
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Otoskopowanie ma na celu sprawdzenie stanu
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Jakie są przyczyny powstawania niedosłuchu odbiorczego?
Istniejące testy słowne stosowane u dzieci wykorzystywane są obecnie jedynie w celu
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
W procesie produkcji wkładek metodą p-n-p protetyk słuchu najpierw przygotowuje odlew z ucha, a następnie aby przygotować negatyw tego odlewu, musi go
Na podstawie wyniku tympanometrii można stwierdzić
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Dla narządu słuchu szczególnie szkodliwy jest hałas
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Która z wymienionych instytucji udziela pomocy pacjentowi w zakresie dofinansowania zakupu aparatu słuchowego?
Który program komputerowy umożliwia instalację aplikacji producentów aparatów słuchowych oraz przechowywanie danych diagnostycznych pacjentów?
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Różnica pomiędzy progiem odruchu strzemiączkowego w audiometrii impedancyjnej a progiem słyszenia w audiometrii tonalnej dla tonów niskich i średnich, mniejsza od 60 dB, może świadczyć o wystąpieniu