Pytanie 1
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Podczas sterylizacji przy użyciu tlenku etylenu następuje eliminacja mikroorganizmów poprzez
Zgodnie z obowiązującymi wytycznymi, etykieta umieszczona na pojemniku z narzędziami zanurzonymi w środku dezynfekcyjnym powinna zawierać
Koszt 100 metrów rękawa papierowo-foliowego wynosi 100,00 zł. Ile będzie kosztować rękaw potrzebny do zrealizowania 100 pakietów o długości 25 cm?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Przedstawiony na ilustracji sprzęt medyczny poddawany jest procesowi maszynowej dezynfekcji przy parametrach temperatury i czasu wynoszących odpowiednio

Pozłacane uchwyty lub pozłacane końcówki pęset wskazują na
Wyrób medyczny przedstawiony na zdjęciu, stosowany w stomatologii, to

Jakie stężenie uzyskamy po połączeniu 75 ml koncentratu środka dezynfekcyjnego z 4 925 ml wody?
Chemiczne wskaźniki procesu typu 1 są w stanie zmieniać kolor po ekspozycji
Według klasyfikacji Spauldinga, wyroby zaliczane do wysokiego ryzyka powinny być poddane
Czynnikiem stosowanym do sterylizacji, który wykazuje dużą zdolność przenikania przez materiały takie jak tworzywa sztuczne, guma, metal i szkło, niezależnie od ich wymiarów oraz formy, jest
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Kiedy wskaźniki fizyczne pokazują właściwe parametry, co to oznacza?
Jakie preparaty są potrzebne do wykonania mycia w myjni ultradźwiękowej?
Jakie właściwości ma papier stosowany w sterylizacji?
Jakie narzędzia powinny być zdemontowane przed procesem dezynfekcji?
Kleszcze rodzaju pean powinny być umyte i zdezynfekowane w stanie
Przedstawiony na zdjęciu przyrząd testowy ETS służy do pomiaru parametrów fizycznych procesu, podobnie jak tradycyjny test

Odgryzacz kostny działa prawidłowo, gdy test funkcjonalny potwierdzi, że krawędź tnąca przechodzi przez materiał testowy
Na rękawie materiału papierowo-foliowego znajduje się wskaźnik chemiczny klasy
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
W zestawach narzędzi wykonanych ze stali nierdzewnej znajdują się wskaźniki chemiczne rodzaju
Jakie czynności mogą zwiększać prawdopodobieństwo powstawania biofilmu na narzędziach?
Jaką ilość mililitrów środka czyszczącego zużywa się w ciągu miesiąca, jeśli na jeden cykl mycia myjnia-dezynfektor potrzebuje 30 mililitrów tego preparatu, a w trakcie miesiąca realizowane są 150 procesy?
Implant, który utracił swoje właściwości użytkowe i ma być zniszczony, to
Jaki znak jest umieszczany na wskaźnikach do monitorowania procesu sterylizacji radiacyjnej?
Jakie jest zastosowanie testu kontrolnego dla zgrzewu?
Zestaw do usuwania szwów składa się z
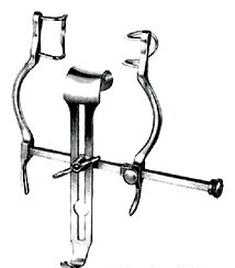
Przedstawiony na ilustracji hak trzyłyżkowy, skażony HIV, po dezynfekcji należy poddać sterylizacji
W początkowym stadium korozji wżerowej narzędzia chirurgiczne mogą wykazywać zmiany korozyjne w postaci
Maski oddechowe z wolnymi przestrzeniami powinny
Po połączeniu 19,85 litra wody z 150 ml koncentratu środka dezynfekcyjnego, jakie stężenie ma powstały roztwór roboczy?
Narzędzia chirurgiczne powinny być konserwowane przy użyciu lubrykatora na bazie oleju
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Przyrząd składający się z piętki, sprężyny, lusterka, uchwytu, szyjki, poprzecznie rowkowanej powierzchni oraz prostych, zaokrąglonych końcówek to
Jaką minimalną odległość należy zachować pomiędzy składowanymi materiałami sterylnymi a miejscem higieny rąk oraz innymi obszarami, które mogą być narażone na zachlapanie wodą, środkami dezynfekcyjnymi i lekami?
Po użyciu sprzęt i produkty medyczne przeznaczone do jednorazowego użytku powinny zostać poddane
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Jakiej zasady należy się trzymać, gdy przygotowuje się roztwór do mycia w myjni ultradźwiękowej?