Pytanie 1
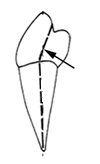
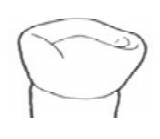
Na rysunku przedstawiono pierwszy przedtrzonowiec dolny. Strzałką zaznaczono
Wynik: 21/40 punktów (52,5%)
Wymagane minimum: 20 punktów (50%)
Na rysunku przedstawiono pierwszy przedtrzonowiec dolny. Strzałką zaznaczono

Podścielenie protezy częściowej akrylowej metodą bezpośrednią wykonuje się
Do wykonania klamry Adama na ząb przedtrzonowy należy użyć drutu
Obcinanie, według szkoły amerykańskiej, oznacza formowanie podstawy modelu szczęki w kształcie
Obszar zęba oporowego, zajmujący powierzchnie bezpośrednio sąsiadujące z luką, określany jest jako
Śrubę ortodontyczną w górnej płycie Schwarza najczęściej umieszcza się centralnie między
Naprawa złamanej klamry w protezie szkieletowej, wykonana w najbardziej poprawny sposób, powinna polegać na
Dużym łącznikiem możliwym do zastosowania wyłącznie w dolnej protezie szkieletowej jest
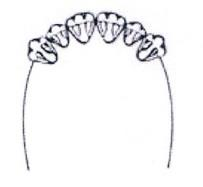
Która ilustracja przedstawia schemat braków zębowych klasy III, w klasyfikacji Kennedy’ego?
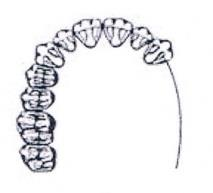
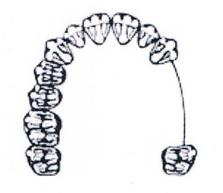
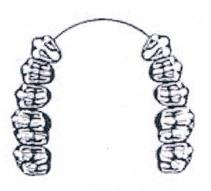
W protezie szkieletowej duży łącznik zębowy powinien być położony na powierzchniach zębów równoległych do analizatora lub na powierzchniach
Epitezy twarzy wykonane z materiałów sztywnych charakteryzują się
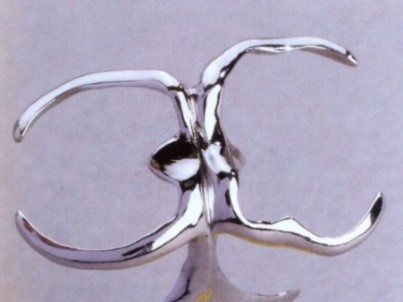
Na ilustracji przedstawiono klamrę
Ile zębów trzonowych występuje w pełnym uzębieniu mlecznym?
Kolejnym etapem klinicznym, po wykonaniu łyżek indywidualnych do protez całkowitych, jest
Koronę akrylanową stosuje się jako uzupełnienie
Którym preparatem należy zaizolować formy gipsowe po wyparzeniu wosku, przed założeniem masy akrylowej, w technice puszkowania?
Cechą charakteryzującą dolny łuk zębowy jest to, że
Podczas wykonywania wkładu koronowo-korzeniowego metodą pośrednią należy zastosować wosk
Proces infiltracji podbudowy polega na
Klasa I braków zębowych w klasyfikacji Galasińskiej-Landsbergerowej oznacza braki
Opracowanie górnego modelu gipsowego przez ścięcie zębów do wysokości szyjek oraz zdjęcie gipsu od strony przedsionkowej i grzbietu wyrostka jest niezbędne podczas wykonania protezy
Płytka Schwarza należy do aparatów
W aparacie do rozrywania szwu podniebiennego, wąsy śruby Hyrax łączy się z metalowymi pierścieniami przy użyciu
Który element druciany przedstawiony jest na ilustracji kolorem niebieskim?
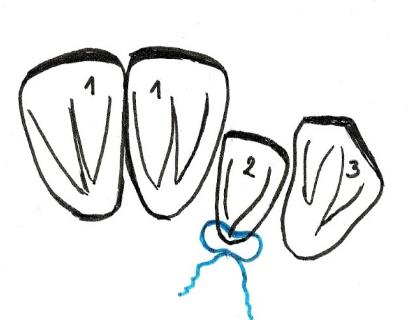
Językową powierzchnię drugiego przedtrzonowca dolnego ilustruje rycina
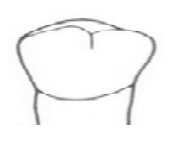
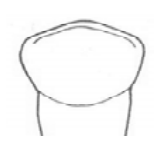
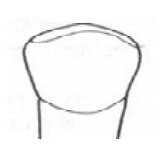
Którym materiałem połączone są metalowe pierścienie z wąsami śruby Hyrax, w aparacie do rozrywania szwu podniebiennego?
Która nieprawidłowość zgryzowa jest rozpatrywana względem płaszczyzny poziomej?
Która substancja, dodana w niewielkiej ilości do zarabianego gipsu, jest katalizatorem dodatnim?
W której technologii wykorzystywany jest tlenek cyrkonu?
Która klasa oraz klasyfikacja dotyczy uzębienia mlecznego i oznacza sytuację, kiedy linia za drugimi zębami trzonowymi mlecznymi jest prosta?
Przyczyną pękania płyty protezy całkowitej górnej w linii pośrodkowej, w czasie jej użytkowania przez pacjenta, najczęściej jest
W procesie lutowania temperatura lutowia jest
Do której grupy szyn należy szyna Michigan?
Otwór ślepy jest charakterystycznym elementem budowy
Naprawę uszkodzonego aparatu ortodontycznego należy wykonać na
Który opis nie jest zgodny z charakterystyką epitez twarzy?
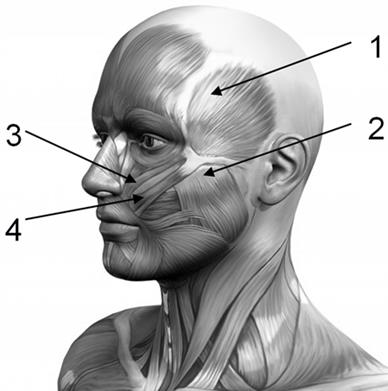
Którym numerem oznaczony jest na ilustracji mięsień żwacz?
Który element układu kostnego mózgoczaszki składa się z części łuskowej, bębenkowej i skalistej?
Wał podniebienny to
Śruba Hyrax jest montowana w aparacie