Pytanie 1
W metodzie doboru aparatu słuchowego NAL-NL1 wykorzystuje się
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
W metodzie doboru aparatu słuchowego NAL-NL1 wykorzystuje się
Najczęstszymi przyczynami zniekształconego dźwięku w cyfrowych aparatach słuchowych są:
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
W audiometrii impedancyjnej nie jest możliwe wykonanie
Natężenie dźwięku fali bezpośredniej maleje
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Co jest główną przyczyną powstania urazu akustycznego narządu słuchu?
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
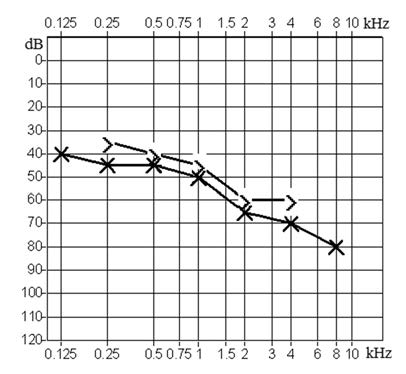
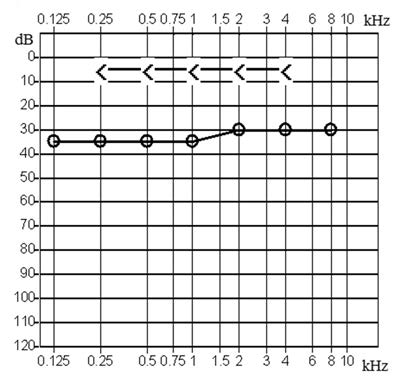
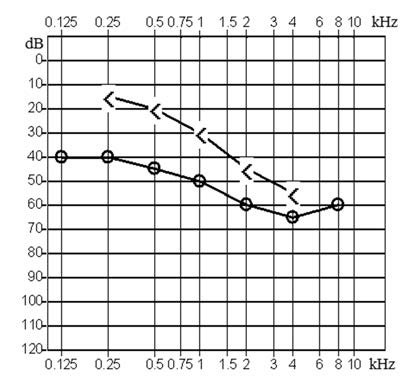
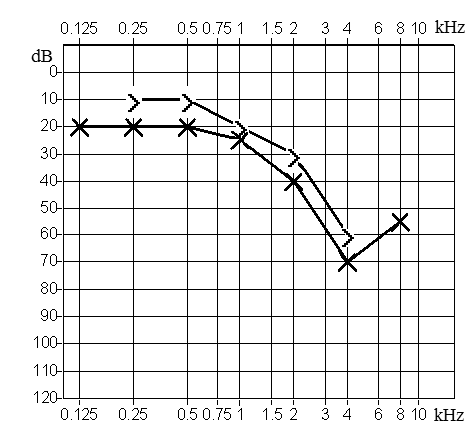
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
W jakich jednostkach miary wyraża się poziom głośności?
Który układ obróbki dźwięku, stosowany w cyfrowych aparatach słuchowych, realizuje funkcję kompresji w szerokim zakresie dynamiki?
Uszkodzenie kosteczek słuchowych powoduje wystąpienie niedosłuchu typu
Dopasowanie do dużych ubytków słuchu zapewniają w największym stopniu aparaty słuchowe
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Do skutków wrodzonego niedosłuchu jednostronnego zalicza się
Otoskopowanie ma na celu sprawdzenie stanu
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Audiometria behawioralna (Behavioral Observation Audiometry – BOA), polegająca na obserwacji dziecka podczas zabawy, pozwala badającemu ocenić
Jedną z obiektywnych i efektywnych metod badania słuchu stosowanych u dzieci jest TEOAE, czyli otoemisja
Dla ubytków wysokoczęstotliwościowych należy stosować aparaty słuchowe
Badanie zrozumiałości mowy w polu swobodnym pozwala na określenie
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
W celu zaprotezowania pacjenta, u którego występuje stromoopadający ubytek słuchu typu odbiorczego, należy zastosować aparat
Jakie parametry wkładki usznej mają znaczący wpływ na zmianę charakterystyki przenoszenia dla częstotliwości powyżej 3 000 Hz?
Które rozwiązanie techniczne jest wykorzystywane przez protetyków słuchu do precyzyjnego dopasowania aparatów słuchowych?
Co jest przeciwwskazaniem do pobrania wycisku (odlewu) ucha?
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Z jakich elementów składa się system pętli induktofonicznej?
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Jakie informacje uzyskane od pacjenta nie są istotne dla protetyka słuchu podczas przeprowadzania wywiadu?
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Rolą układu przewodzącego ucha jest
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Który audiogram jest charakterystyczny dla urazu akustycznego?
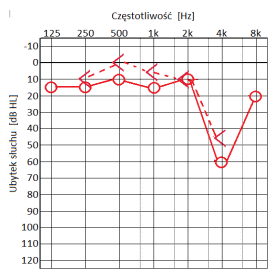
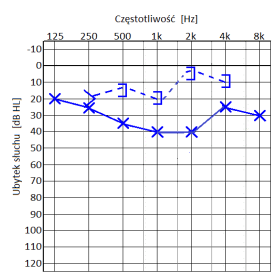
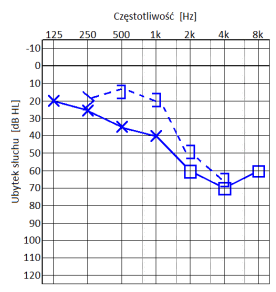
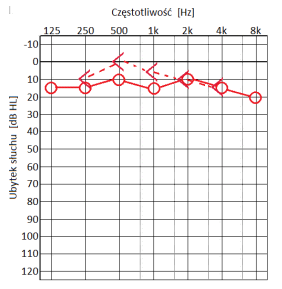
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
Dziecko z centralnymi zaburzeniami przetwarzania słuchowego wymaga zaopatrzenia w
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do