Pytanie 1
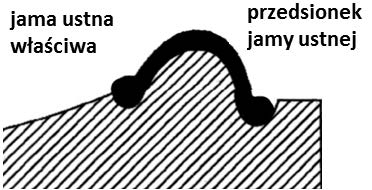
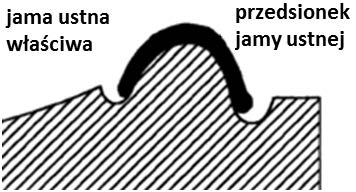
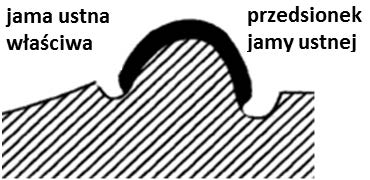
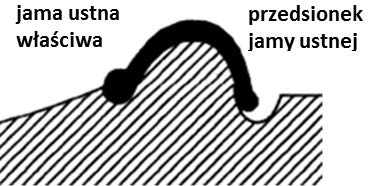
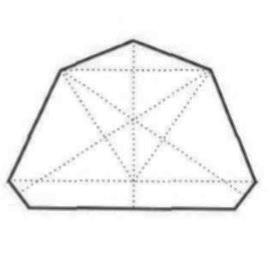
Obcinanie, według szkoły amerykańskiej, oznacza formowanie podstawy modelu szczęki w kształcie
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Obcinanie, według szkoły amerykańskiej, oznacza formowanie podstawy modelu szczęki w kształcie
Modelowanie protezy szkieletowej z wosku odlewowegowykonuje się na modelu
Który z wymienionych systemów modeli dzielonych należy do bezpinowych?
Wskaż wadę protez zewnątrzustnych wykonanych z materiałów silikonowych.
W celu zwiększenia siły i trwałości zespolenia metalu z kompozytem należy na powierzchni metalu przeprowadzić proces
Na podstawie badań Spee’a i Monsona Fehr opracował własną metodę ustawiania zębów, zaliczaną do teorii
W którym miejscu znajduje się punkt glabella?
Szynoproteza jest uzupełnieniem protetycznym stosowanym w leczeniu
W celu zapewnienia odpowiedniej ilości miejsca na ekspansję masy ogniotrwałej, pierścień metalowy przed wypełnieniem masą należy
Utrata kontaktu zwarciowego zębów przeciwstawnych określana jest jako
Ile stadiów stomatopatii protetycznych wyróżnia klasyfikacja Newtona?
Cecha kąta dotyczy zębów
Ząb oznaczony jako 64 w systemie Viohla to
W procesie lutowania temperatura lutowia jest
Podczas którego ruchu żuchwy występuje fenomen Christensena?
Rysunek przedstawia rzut zębów przednich. Kropkami zaznaczono położenie łuku wargowego i językowego w aparacie Klammt'a. Do leczenia której wady zgryzu stosuje się przedstawione położenie łuków w tym aparacie?
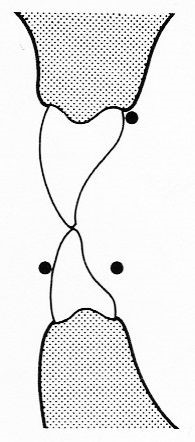
Który rysunek przedstawia prawidłowy przebieg doginanej klamry protetycznej?




W krążku ćwicznym Friela wysokość stożków wynosi
Który typ ramienia klamry umieszcza się na głębokości 0,4 - 0,8 mm, na powierzchni retencyjnej?
Dla pacjenta po chorobie nowotworowej, ze znacznym ubytkiem tkanki kostnej w obrębie podniebienia, należy wykonać
Szyny zgryzowe repozycyjne są konstrukcjami, które
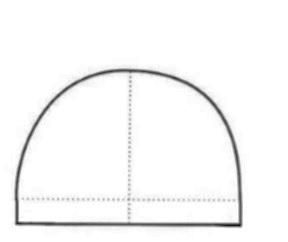
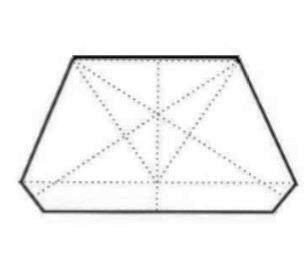
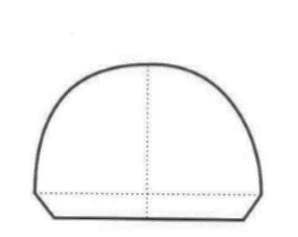
Na której ilustracji przedstawiony jest schemat podstawy modelu gipsowego szczęki, opracowanego według szkoły (metody) amerykańskiej?
W jakiej kolejności wypadają zęby mleczne?
Które oznaczenie wskazuje mleczny siekacz górny boczny prawy?
W której technologii wykorzystywany jest tlenek cyrkonu?
Dużym łącznikiem możliwym do zastosowania wyłącznie w dolnej protezie szkieletowej jest
Rebazacja polega na
Który z wosków charakteryzuje się całkowitym spalaniem, posiada wysoką konturowość, a jego głównym składnikiem jest wosk Karnauba?
Prawidłowo wykonane ramię retencyjne klamry jest
Dla którego rodzaju uzupełnień bazę stanowi wycisk funkcjonalny (czynnościowy)?
Naprawę uszkodzonego aparatu ortodontycznego należy wykonać na
Według klasyfikacji Angle’a, o tyłozgryzie z wychyleniem górnych siekaczy świadczy
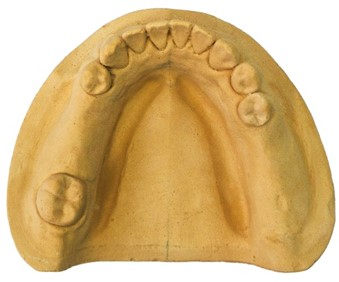
Do której klasy, zgodnie z klasyfikacją według Galasińskiej-Landsbergerowej, należą braki zębowe widoczne na ilustracji?
Szyna Gunninga-Porta stosowana jest do leczenia
Przyjmując za kryterium podziału sposób działania, do grupy aparatów mechanicznych zalicza się
Przyczyną powstania diastemy prawdziwej jest
Podczas wykonywania odlewu protezy szkieletowej techniką przez model, lej odlewniczy uzyskuje się
Indywidualna łyżka wyciskowa wykonywana jest w celu pobrania wycisku czynnościowego do protezy
Z którego materiału należy wykonać łyżkę indywidualną przy użyciu urządzenia do formowania wgłębnego?
Prawidłowo wykonane obrzeże dolnej łyżki indywidualnej przedstawia schemat