Pytanie 1
Dokumentacja dotycząca procesu dekontaminacji powinna zawierać między innymi
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Dokumentacja dotycząca procesu dekontaminacji powinna zawierać między innymi
Ciężkie komplety narzędziowe powinny być umieszczane w sterylizatorze parowym
Emulgacja, która występuje podczas procesu czyszczenia, polega na
Aby stworzyć nieprzepuszczalny system bariery sterylnej z materiału Tyvek-folia, konieczne jest
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Białko, gdy jest narażone na wodę o temperaturze przekraczającej 45 °C, doświadcza
Do narzędzi tnących o dwóch ostrzach zalicza się
Aby otrzymać 10 litrów 1,5% roztworu roboczego środka dezynfekcyjnego, jakie ilości składników należy połączyć?
Opatrunki chirurgiczne są poddawane procesowi sterylizacji
Po połączeniu 225 ml koncentratu z wodą otrzymano 9 litrów roztworu roboczego o stężeniu
Jaką metodę dezynfekcji należy zastosować dla sprzętu medycznego odpornego na wysoką temperaturę?
Ilustracja przedstawia spinak Backhaus służący do

Gastroskop jest poddawany procesowi czyszczenia oraz dezynfekcji
Kto w sterylizatorni określa termin ważności dla sprzętu sterylnego?
Określ typ wózka wsadowego oraz parametry wykonania dezynfekcji maszynowej silikonowego woreczka Ambu?
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Jakie jest dopuszczalne stężenie zapewnienia sterylności (SAL)?
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
Kraniki stosowane przy instrumentach laparoskopowych powinny być poddawane myciu oraz dezynfekcji?
Jakie substancje czynne są wykorzystywane do dezynfekcji na wysokim poziomie?
W warunkach szpitalnych stosuje się rękawy oraz torebki papierowo-foliowe w następujących metodach sterylizacji?
Jaką ilość mililitrów środka czyszczącego zużywa się w ciągu miesiąca, jeśli na jeden cykl mycia myjnia-dezynfektor potrzebuje 30 mililitrów tego preparatu, a w trakcie miesiąca realizowane są 150 procesy?
Stan filtra w dnie komory myjni-dezynfektora powinien być sprawdzany przynajmniej raz
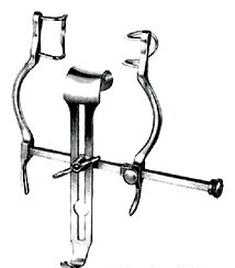
Przedstawiony na ilustracji hak trzyłyżkowy, skażony HIV, po dezynfekcji należy poddać sterylizacji
Jak można pozbyć się mlecznobiałych osadów z narzędzi?
Maski oddechowe z wolnymi przestrzeniami powinny
Jakie mają zastosowanie preparaty alkoholowe?
Wskaż odpowiednią procedurę obsługi kontenerów podczas ich mycia oraz dezynfekcji w sposób maszynowy?
Do dezynfekcji urządzeń medycznych wykonanych z gumy lub materiałów syntetycznych, mających bezpośredni kontakt z tkankami (np. fiberoskopy), nie dopuszcza się używania preparatów zawierających
Jakie wskaźniki chemiczne są przeznaczone do kontroli pakietu sterylizowanego za pomocą pary wodnej?
Kolejne etapy: usuwanie powietrza, nawilżanie wsadu, proces sterylizacji, usuwanie gazu oraz aeracja, to składniki procedury sterylizacji?
Do narzędzi tnących zaliczają się:
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Sprzęt, który przeszedł sterylizację tlenkiem etylenu, może być udostępniony użytkownikowi
Wartość współczynnika redukcji mikroorganizmów dla sterylnych narzędzi wynosi
Alkohol nadaje się do usuwania z narzędzi, sprzętu oraz powierzchni resztek
W trakcie standardowej kontroli jakości mediów zasilających myjnię-dezynfektor do narzędzi chirurgicznych, zaleca się przeprowadzenie analizy
Według klasyfikacji Spauldinga, maski twarzowe do aparatów Ambu są sklasyfikowane jako wyroby
Podczas jednego cyklu w myjni dezynfektorze wykorzystuje się 200 ml środka czyszczącego. Koszt 5 litrów środka czyszczącego wynosi 90,00 zł. Oblicz wydatki na użycie środka czyszczącego po 40 cyklach?
Jaką metodę należy zastosować do sterylizacji materiałów opatrunkowych?