Pytanie 1
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
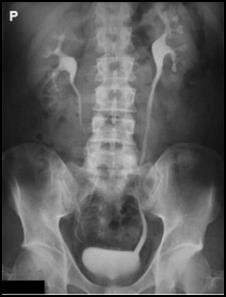
Na radiogramie uwidoczniono
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
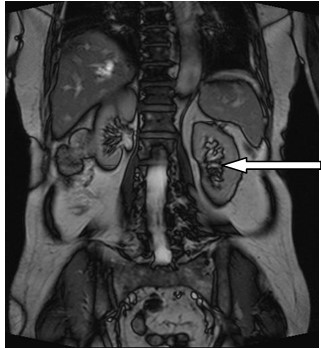
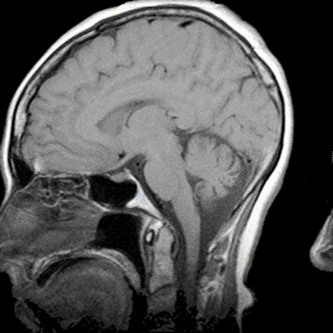
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
Na radiogramie uwidoczniono
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
W badaniu cystografii wstępującej środek kontrastowy należy podać
Standardowe badanie urografii polega na podaniu pacjentowi środka kontrastującego
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Który artefakt uwidoczniono na skanie RM głowy?
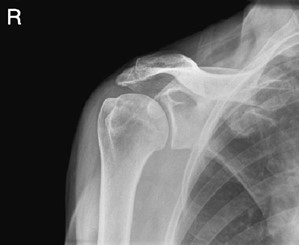
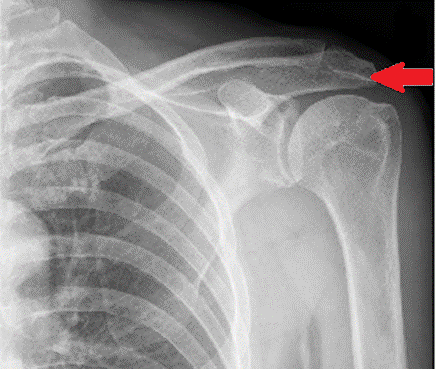
Na radiogramie stawu barkowego strzałką wskazano
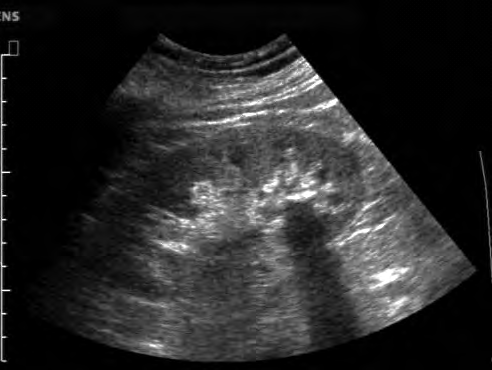
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
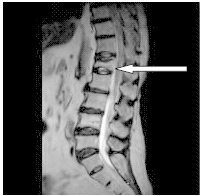
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
W radiografii mianem SID określa się
Na obrazie uwidoczniono
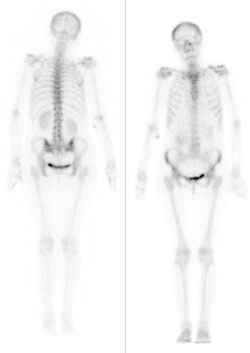
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Przedstawiony obraz został zarejestrowany podczas wykonania
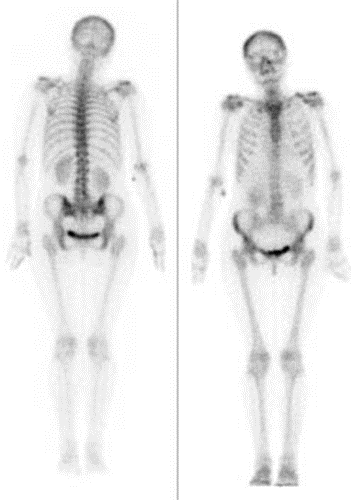
Na rentgenogramie uwidoczniono badanie
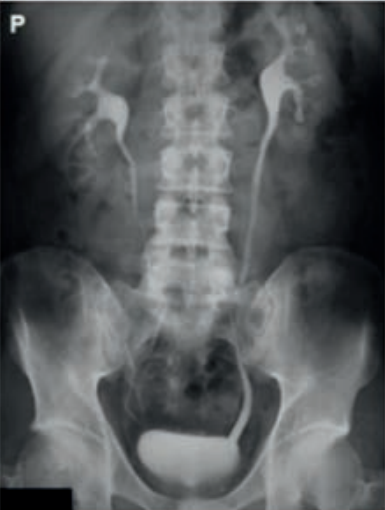
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
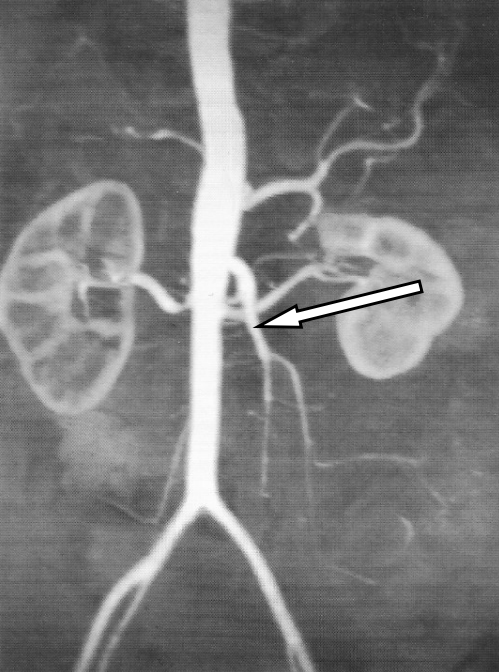
Którą tętnicę zaznaczono strzałką na obrazie MR?
Badanie gęstości mineralnej kości metodą DXA należy wykonać
Przy podejrzeniu ciała obcego w oczodole należy wykonać
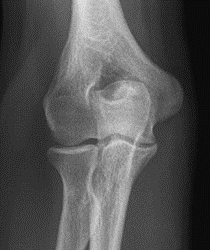
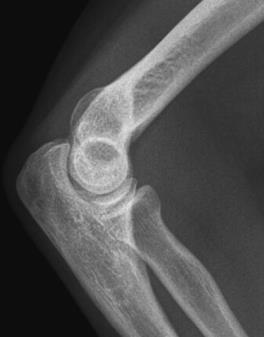
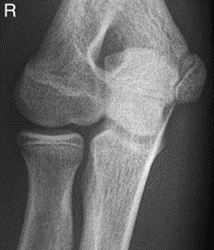
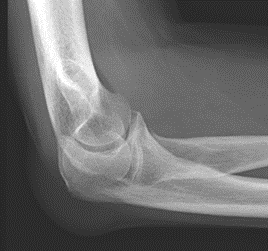
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
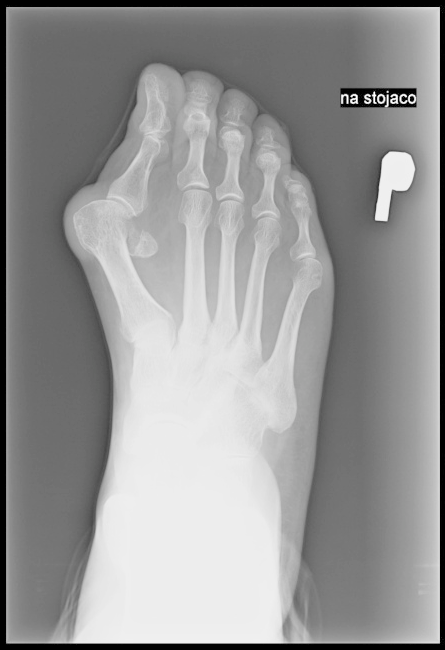
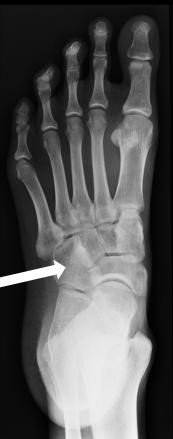
Którą kość zaznaczono strzałką na radiogramie stopy?
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Przedstawiony obraz został zarejestrowany podczas wykonywania

Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

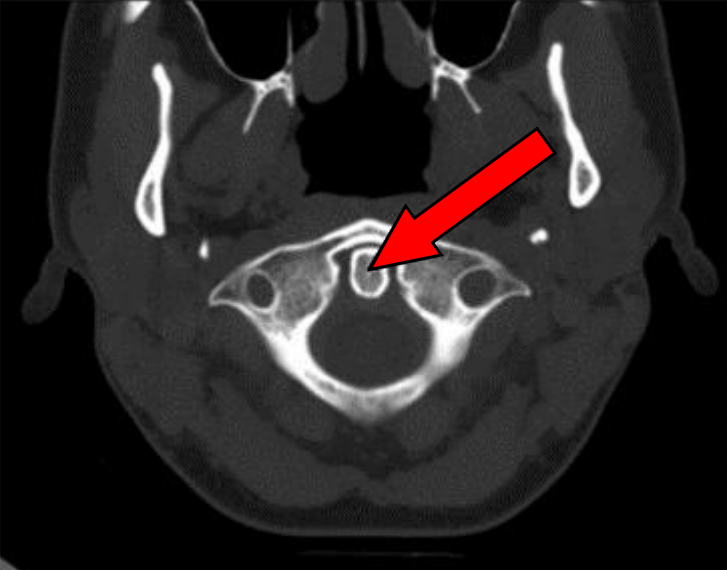
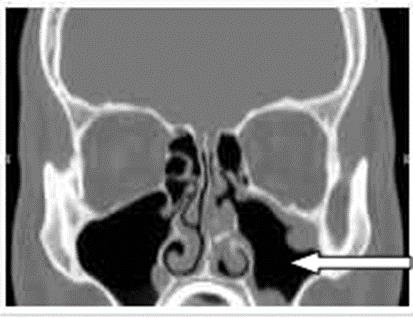
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
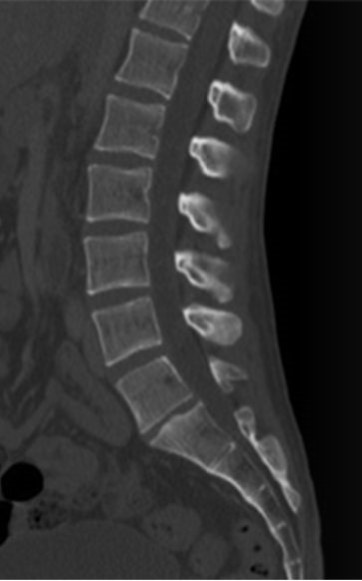
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
Ligand stosuje się