Pytanie 1
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Komfort użytkowania wkładki usznej zależy od prawidłowego wykonania odlewu z ucha, dlatego też konieczne jest, aby odlew uwidaczniał
Który materiał wykorzystuje się w technologii komputerowego wytwarzania obudów aparatów słuchowych?
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
Protetyk słuchu w trakcie anamnezy określa sytuacje akustyczne, w których pacjent odczuwa dyskomfort związany z utratą słuchu. Informacje te są pomocne przy wyborze
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
Jednym z podstawowych wskazań do wszczepienia implantu pniowego jest
Pacjent zgłosił się do punktu protetycznego, ponieważ jego aparat od kilku dni piszczy. Jakie działania powinien podjąć protetyk w pierwszej kolejności?
W której części ucha znajdują się kosteczki słuchowe?
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
Jaki kształt ma krzywa artykulacyjna w niedosłuchu odbiorczym o lokalizacji ślimakowej?
Narzędziem wykorzystywanym w próbie Webera jest
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Anamnezę przeprowadza się w celu
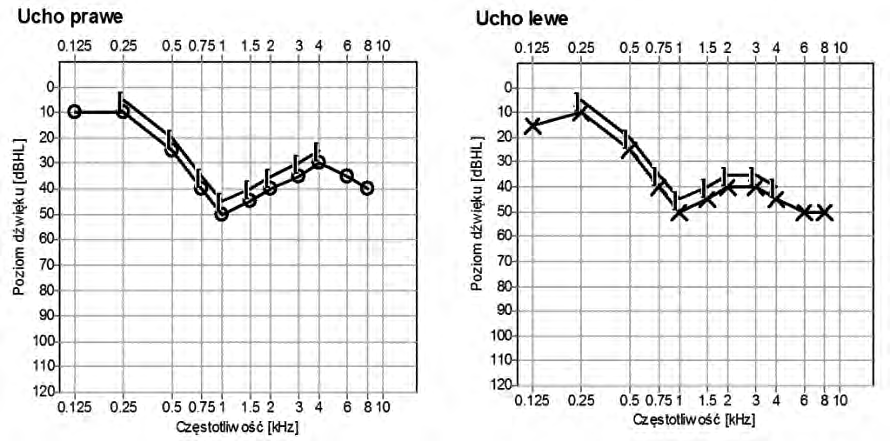
Zamieszczony audiogram przedstawia wynik badania pacjenta
Wrzecionko wchodzi w skład
Do przygotowania negatywu odlewu z ucha należy wykorzystać
W aparatach typu RIC słuchawka jest umieszczona bezpośrednio wewnątrz przewodu słuchowego zewnętrznego pacjenta, co pozwala
W celu prawidłowego dopasowania aparatu słuchowego u dzieci należy wykonać pomiar RECD, który określa
Która z wymienionych behawioralnych metod badania słuchu nie jest badaniem uwarunkowanym?
W audiometrii tonalnej próg przewodnictwa powietrznego jest wyznaczany w dobrze wyciszonej kabinie audiometrycznej standardowo dla zakresu częstotliwości
Przedstawiony audiogram wskazuje na niedosłuch typu
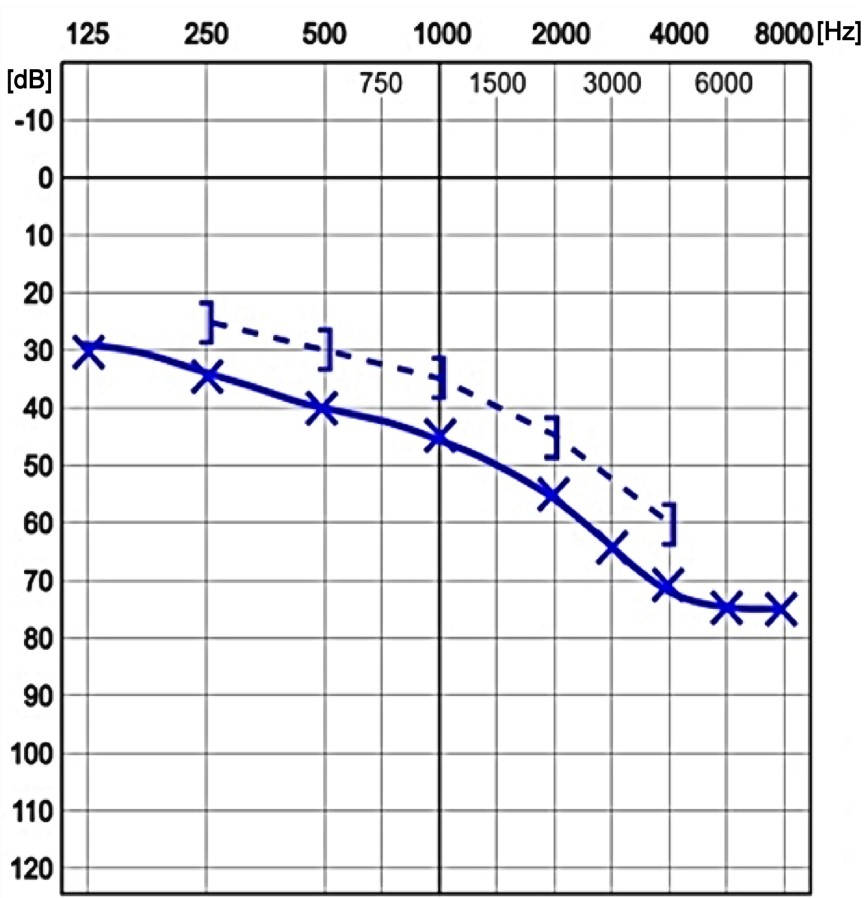
Które z wymienionych cech audiogramu mowy są charakterystyczne dla niedosłuchu przewodzeniowego?
Do punktu doboru aparatów słuchowych zgłosiło się niedosłyszące małżeństwo. Ze względu na duży niedosłuch nie słyszą w nocy płaczu dziecka. Protezyk słuchu powinien im zalecić zastosowanie
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
W ilu rzędach uporządkowane są najczęściej zewnętrzne komórki rzęsate u człowieka?
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
Badaniem słuchu pomocnym w wykryciu głuchoty czynnościowej jest
Do określenia związanych ze słyszeniem potrzeb dorosłego pacjenta można wykorzystać kwestionariusze
COSI jest procedurą opierającą się na
Metoda doboru aparatu słuchowego WHS bazuje na
Który rodzaj ubytku słuchu nie wymaga zastosowania aparatu wielokanałowego?
Dziecko z centralnymi zaburzeniami przetwarzania słuchowego wymaga zaopatrzenia w
Małe dzieci nie są w stanie ocenić, czy ich aparaty działają prawidłowo, dlatego protetyk słuchu powinien poinformować rodziców lub opiekunów o konieczności