Pytanie 1
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Wynik: 18/40 punktów (45,0%)
Wymagane minimum: 20 punktów (50%)
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Kiedy wskaźnik chemiczny dojdzie do swojego końcowego stanu, co to oznacza?
Informacja umieszczona na wyrobie medycznym Single use only wskazuje, że jest to wyrób
Zjawisko implozji zachodzi w trakcie
Preparat dezynfekujący, który neutralizuje Candida albicans, powinien działać na
Proporcja ucisków klatki piersiowej do wdechów podczas resuscytacji krążeniowo-oddechowej u dorosłego wynosi
Gdzie występują tępe elementy robocze?
Ile razy można wykorzystać włókninę sterylizacyjną w roli materiału opakowaniowego?
Czynnikiem stosowanym do sterylizacji, który wykazuje dużą zdolność przenikania przez materiały takie jak tworzywa sztuczne, guma, metal i szkło, niezależnie od ich wymiarów oraz formy, jest
W urządzeniu testowym procesu (PCD) do nadzoru nad wsadem sterylizacji parowej wykorzystywany jest wskaźnik
Dokument przedstawiający informacje na temat środka dezynfekcyjnego, w tym opis ewentualnych zagrożeń, jakie może on wywołać, to karta
Jakie substancje czynne są wykorzystywane do dezynfekcji na wysokim poziomie?
Na wózku do mycia i dezynfekcji narzędzi chirurgicznych w chirurgii małoinwazyjnej powinno się umieścić
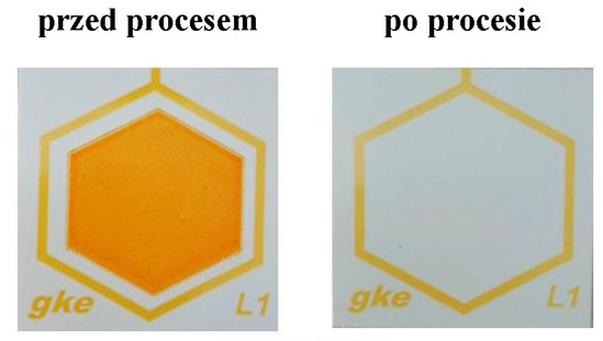
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
Według klasyfikacji Spauldinga, maski twarzowe do aparatów Ambu są sklasyfikowane jako wyroby
Jakich zasad należy przestrzegać, przygotowując płyn do czyszczenia w myjni ultradźwiękowej?
Faza, od której zaczyna się proces sterylizacji tlenkiem etylenu to
W obrębie pakietu poddawanego sterylizacji parą wodną umieszcza się wskaźniki chemiczne typu
W początkowym stadium korozji wżerowej narzędzia chirurgiczne mogą wykazywać zmiany korozyjne w postaci
Gdy ciśnienie w komorze sterylizatora nagle wzrasta, zawór bezpieczeństwa natychmiast się otwiera, uwalniając do atmosfery nadmiar
Kto sprawuje nadzór wewnętrzny nad procedurami dekontaminacji narzędzi?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Opatrunki chirurgiczne są poddawane procesowi sterylizacji
Przed przeprowadzeniem inspekcji wizualnej, aby zredukować ryzyko wystąpienia korozji ciernej, należy narzędzia przegubowe
Badania zabrudzeń stosuje się do analizy efektywności
Trokary, według klasyfikacji Spauldinga, zaliczane są do wyrobów medycznych w kategorii
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Po połączeniu 28,5 l wody z 1 500 ml środka dezynfekującego uzyskuje się roztwór o stężeniu
Aby przygotować 5 litrów roztworu chemicznego o stężeniu 4,5%, należy wykorzystać
Wskaźniki chemiczne monitorujące parametry dezynfekcji termicznej mają na celu kontrolowanie
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Jakie narzędzie charakteryzuje się pyszczkiem z twardą wkładką, przewlekanego złącza, ramionami oraz uchwytami pozłacanymi?
Zalecaną metodą dezynfekcji sprzętu wykonanego z silikonu jest dezynfekcja
Ile sztuk pakietów o długości 20 cm można uzyskać z 100 metrów rękawa papierowo-foliowego?
Do narzędzi tnących o dwóch ostrzach zalicza się
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Narzędzia do zakładania szwów są wykorzystywane w procedurach
Zalecaną metodą do wyjaławiania narzędzi chirurgicznych jest sterylizacja
Jaką wartość A0, definiującą śmiertelność mikroorganizmów według normy EN-PN ISO 15883-1, należy osiągnąć w trakcie dezynfekcji termicznej dla wyrobów medycznych o krytycznym znaczeniu?