Pytanie 1
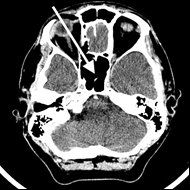
Na radiogramie TK głowy strzałką wskazano
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Na radiogramie TK głowy strzałką wskazano

Badanie gęstości mineralnej kości metodą DXA należy wykonać
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
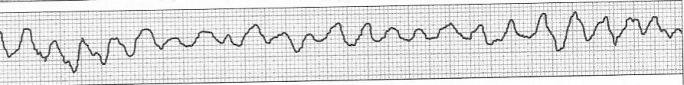
Zamieszczony elektrokardiogram przedstawia
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Rytm alfa i beta rejestruje się podczas badania
Przyczyną zaniku kostnego jest
Do środków kontrastujących negatywnych należą
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm × 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
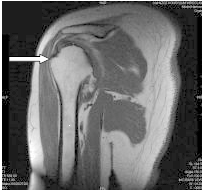
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
Promieniowanie rentgenowskie jest
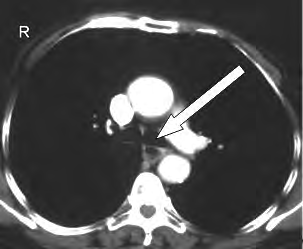
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
W których projekcjach wykonuje się standardowe badanie mammograficzne?
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
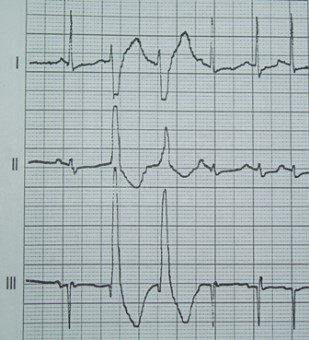
W przypadku migotania komór w zapisie EKG występuje
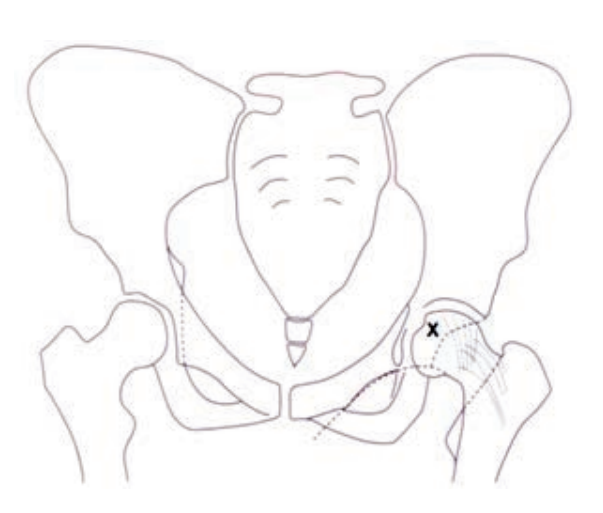
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Który detektor w radiografii wymaga laserowego czytnika obrazu?
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
W brachyterapii MDR stosowane są dawki promieniowania
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
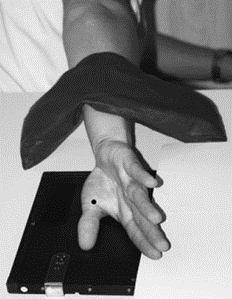
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
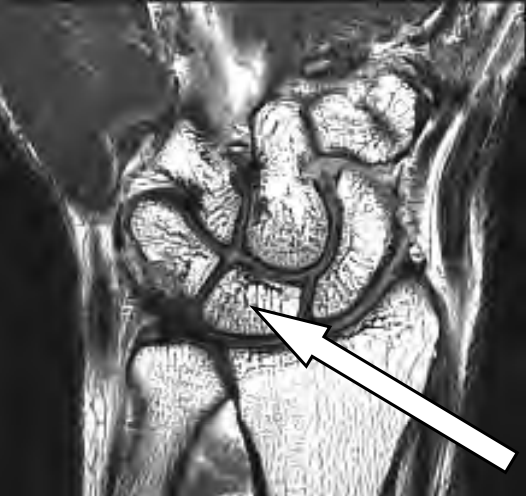
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
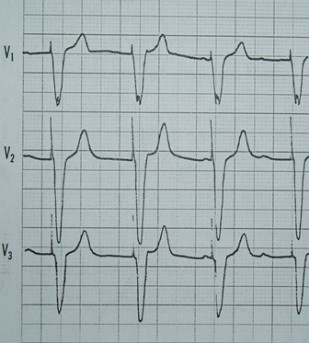
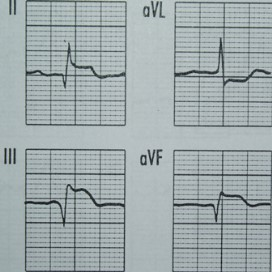
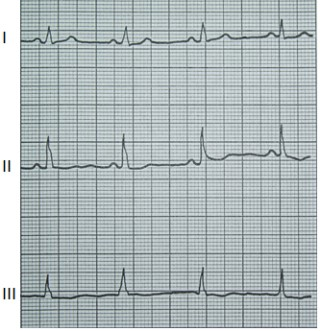
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
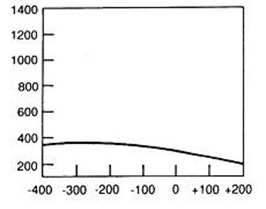
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Rumień skóry pojawiający się podczas radioterapii jest objawem
Który wynik badania tympanometrycznego potwierdza, że słuch badanego pacjenta jest w granicach normy?
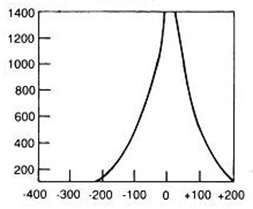
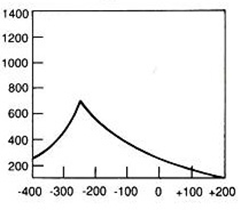
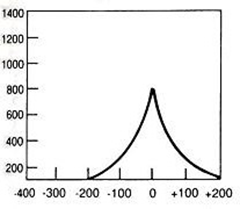
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?