Pytanie 1
Rytm alfa i beta rejestruje się podczas badania
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Rytm alfa i beta rejestruje się podczas badania
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
Który radioizotop jest emiterem promieniowania alfa?
W badaniu mammograficznym jedną z podstawowych projekcji jest projekcja
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
Teleterapia polega na napromienowaniu
Zamieszczony obraz został wykonany metodą
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
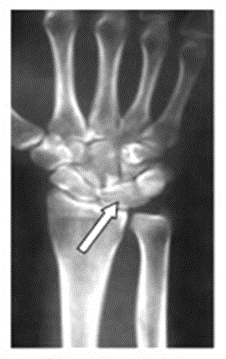
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
Do środków kontrastujących negatywnych należą
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
Skrótem CTV w radioterapii oznacza się
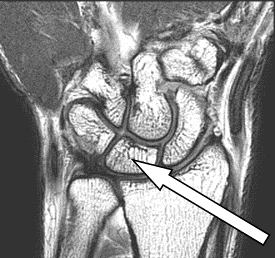
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
Technikę bramkowania oddechowego stosuje się w badaniu MR
Proces chemicznego wywoływania radiogramów polega na
W scyntygrafii kośćca „ogniska gorące” oznaczają miejsca
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
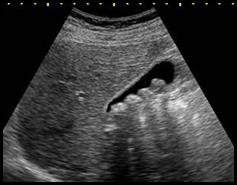
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
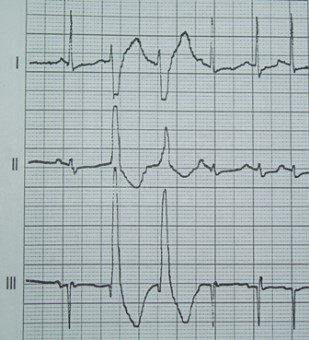
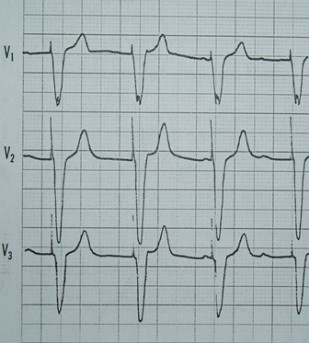
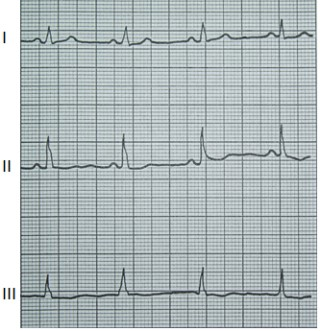
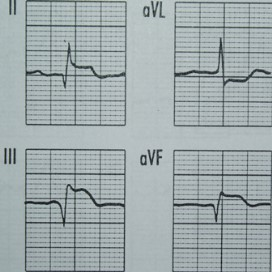
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
Wskaż przyczynę powstania artefaktu widocznego na obrazie MR.
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
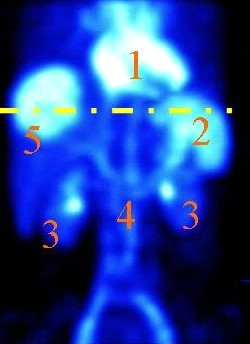
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
Który radioizotop jest emiterem promieniowania alfa?
Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
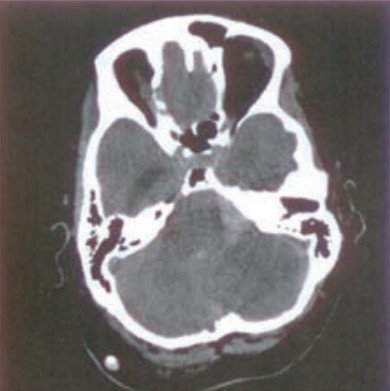
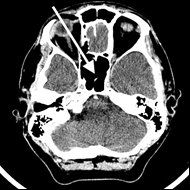
Na radiogramie TK głowy strzałką wskazano
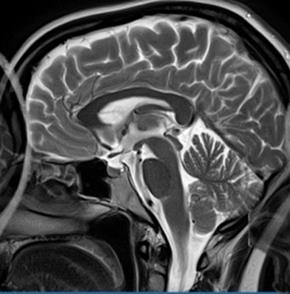
Który artefakt uwidoczniono na skanie RM głowy?
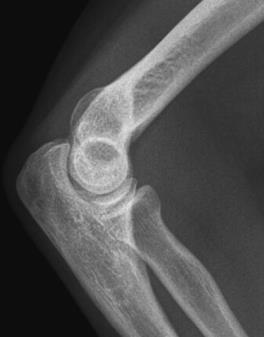
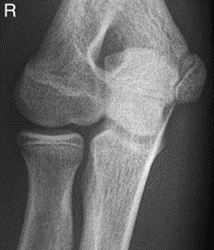
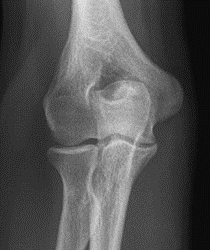
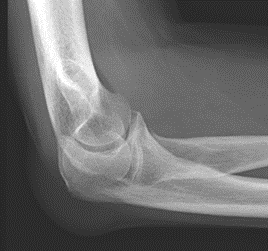
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
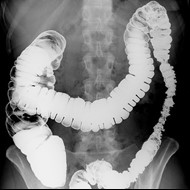
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Ligand stosuje się
W badaniu audiometrycznym do oceny przewodnictwa kostnego wybranego ucha słuchawkę kostną należy przyłożyć do
Które zdjęcia należy wykonać pacjentom z chorobą reumatoidalną stawów kolanowych?
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
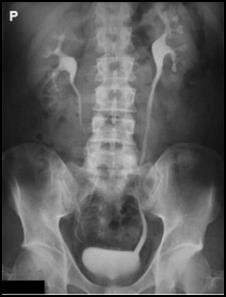
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?