Pytanie 1
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
Zintegrowane wskaźniki chemiczne
Nadzór nad dezynfekcją termiczną realizuje się przez kontrolowanie temperatury oraz
Preparat używany do higienicznej dezynfekcji rąk to,
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Do narzędzi tnących zaliczają się:
Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Test Bowie Dick'a realizowany jest w urządzeniach sterylizacyjnych
Aby efektywnie zastosować ultradźwięki w wodzie, należy wprowadzić środki
Jakie symbole powinno zawierać opakowanie preparatu dezynfekcyjnego eliminującego MRSA oraz Mycobakterium tuberculosis?
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Do jakich czynności wykorzystywane są detergenty?
Opakowanie wielorazowe, które jest przeznaczone do sterylizacji przy użyciu pary, to
W trakcie mycia w myjni dezynfektor wykorzystuje 5 ml środka czyszczącego na 1 litr wody. Myjnia zużywa 30 litrów wody na jeden cykl mycia. Oblicz, ile środka czyszczącego jest konieczne do przeprowadzenia 2 cykli mycia?
Wzierniki nosowe są stosowane w procedurach
Przedstawione na zdjęciu wyroby medyczne są

Cena za 250 sztuk papieru sterylizacyjnego, ułożonego w naprzemiennych kolorach białym i zielonym, wynosi 125,00 zł. Jaką kwotę należy przeznaczyć na 100 sztuk pakietów z fartuchami barierowymi?
Dlaczego ważne jest dokładne suszenie narzędzi po procesie mycia?
Jeżeli wskaźniki fizyczne pokazują poprawne wartości, to znaczy, że?
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0
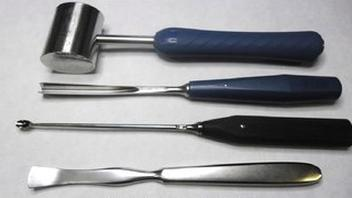
Systemy napędowe używane w chirurgii są poddawane czyszczeniu oraz dezynfekcji
Ile wskazników biologicznych będzie użytych do nadzoru nad procesami sterylizacji z implantami przez 5 dni, jeśli każdego dnia przeprowadza się trzy takie procesy, a każdy z nich kontrolowany jest za pomocą dwóch wskaźników?
Jaką jednostkę stosuje się do pomiaru temperatury?
Czy opakowania papierowo-foliowe mogą być wykorzystywane do procesu sterylizacji?
Wartość A0=60 jest uznawana za wartość minimalną w procesie dezynfekcji
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
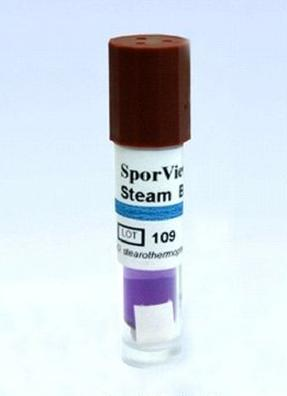
Aby kontrolować proces sterylizacji parą wodną w urządzeniu do testów, należy zastosować wskaźnik chemiczny typu
Haki powłokowe brzuszne, zgodnie z klasyfikacją Spauldinga, są klasyfikowane jako sprzęt
Nie należy używać wody do ostatniego płukania podczas ręcznego czyszczenia narzędzi?
Jakiej temperatury wymaga dezynfekcja termiczna sprzętu medycznego?
Ciężkie i duże zestawy narzędziowe umieszczone w kontenerach powinny być ustawiane w sterylizatorze parowym
Jaką ilość ładunku można umieścić w komorze sterylizatora o objętości 54 litry?
Jednoparametrowe wskaźniki chemiczne zaliczane są do jakiego rodzaju (klasy)?
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Gdzie występują tępe elementy robocze?
Emulatory są klasyfikowane jako testy należące do
Dokumentacja dotycząca procesów dekontaminacji powinna być prawidłowo prowadzona i musi zawierać:
Kleszcze rodzaju pean powinny być umyte i zdezynfekowane w stanie
Pakiet o wymiarach 350 mm x 650 mm x 350 mm podlega procesowi sterylizacji?