Pytanie 1
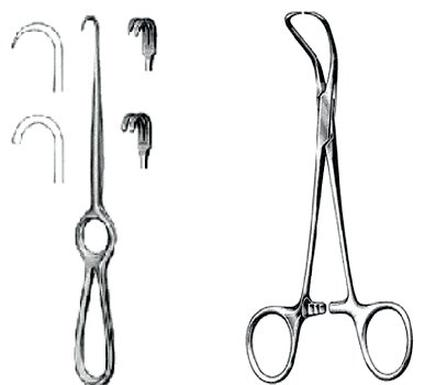
Na ilustracjach przedstawiono
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Na ilustracjach przedstawiono

Jaką minimalną przestrzeń należy zachować pomiędzy podłogą a materiałami sterylnymi, które są umieszczone na półkach w magazynie sterylnym?
Pęseta atraumatyczna jest wykorzystywana do chwytania
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
Wskaż poprawne zasady dotyczące obsługi kontenerów, które przechodzą przez proces mycia i dezynfekcji maszynowej.
Koszt 125 sztuk włókniny do sterylizacji o wymiarach 100 x 100 cm wynosi 125,00 zł, natomiast 100 sztuk papieru do sterylizacji w tym samym formacie kosztuje 130,00 zł.
Oblicz wydatki na zapakowanie 10 kontenerów perforowanych w jedną warstwę papieru oraz jedną warstwę włókniny?
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
Pakiet o wymiarach 650 mm x 350 mm x 350 mm jest poddawany procesowi sterylizacji
Preparat dezynfekujący, który neutralizuje Staphylococcus aureus (MRSA) powinien mieć skuteczność wobec
Które organizmy są najbardziej odporne na wpływ wysokich temperatur?
Jakie istnieje zagrożenie zakażenia u pacjenta z nienaruszoną skórą podczas kontaktu z urządzeniami medycznymi?
Jakie narzędzia chirurgiczne są wyposażone w zamki?
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Ręce zanieczyszczone krwią powinny być zdezynfekowane
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Jakie środki ochrony zabezpieczają personel przed wdychaniem tlenku etylenu?
Test sprawdzający skuteczność mycia maszynowego z substancją imitującą resztki zaschniętej krwi powinien
Implant, który utracił swoje właściwości użytkowe i ma być zniszczony, to
Kiedy następuje nagły wzrost ciśnienia pary w komorze sterylizatora, co się dzieje z zaworem bezpieczeństwa?
Biomateriały (materiały biomedyczne) to materiały stosowane do wytwarzania
Do narzędzi tnących o dwóch ostrzach zalicza się
W ciągu miesiąca do nadzorowania procesów sterylizacji wykorzystuje się 100 wskaźników zintegrowanych, 10 000 wskaźników emulacyjnych oraz 1000 wskaźników wieloparametrowych. Ile sztuk wskaźników kategorii IV, V oraz VI powinno zostać zakupionych do nadzorowania procesów sterylizacji w ciągu kwartału?
Które z poniższych mikroorganizmów charakteryzują się najwyższą odpornością na chemiczne środki dezynfekcyjne?
Jakie preparaty są używane do wstępnego mycia i dezynfekcji sprzętu anestezjologicznego?
Fazy sterylizacji to: próżnia, iniekcja substancji sterylizującej, dyfuzja, plazma, wentylacja oraz wyrównanie ciśnień?
W jakiej temperaturze i przez ile minut powinien być utrzymany proces sterylizacji w autoklawie, aby uznać go za skuteczny?
Jaką minimalną odległość powinny zachować materiały sterylne ustawione bezpośrednio na regałach oraz półkach od podłogi?
Na określenie czasu ważności pakietów po przeprowadzeniu sterylizacji nie oddziałują
Wartości parametrów dezynfekcji termicznej w myjniach-dezynfektorach przeznaczonych do narzędzi chirurgicznych wynoszą
Korozja naprężeniowa może powstać w wyniku sterylizacji narzędzi przegubowych.
Do jakiego celu wykorzystuje się klasyfikację Spauldinga?
Aby ocenić efektywność procesu dezynfekcji termicznej, jaki test należy przeprowadzić?
Pracownikom Centralnej Sterylizatorni, którzy nie mają odporności oraz mają niski poziom przeciwciał anty-HBs, zaleca się wykonanie szczepienia chroniącego przed zakażeniem
Jakie wewnętrzne wskaźniki chemiczne typu (klasy) są używane do monitorowania pakietu sterylizowanego parą wodną?
Sterylizator parowy może być używany po uzyskaniu pozytywnego rezultatu badania
Jakich zasad należy przestrzegać, przygotowując płyn do czyszczenia w myjni ultradźwiękowej?
Emulatory są klasyfikowane jako testy należące do
Po połączeniu 450 ml koncentratu środka dezynfekcyjnego z wodą otrzymano 18 litrów roztworu roboczego o stężeniu
Jakie preparaty są potrzebne do wykonania mycia w myjni ultradźwiękowej?