Pytanie 1
Podczas wykonywania badania EEG elektrodę P4 umieszcza się w okolicy
Wynik: 7/40 punktów (17,5%)
Wymagane minimum: 20 punktów (50%)
Podczas wykonywania badania EEG elektrodę P4 umieszcza się w okolicy
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
W brachyterapii MDR stosowane są dawki promieniowania
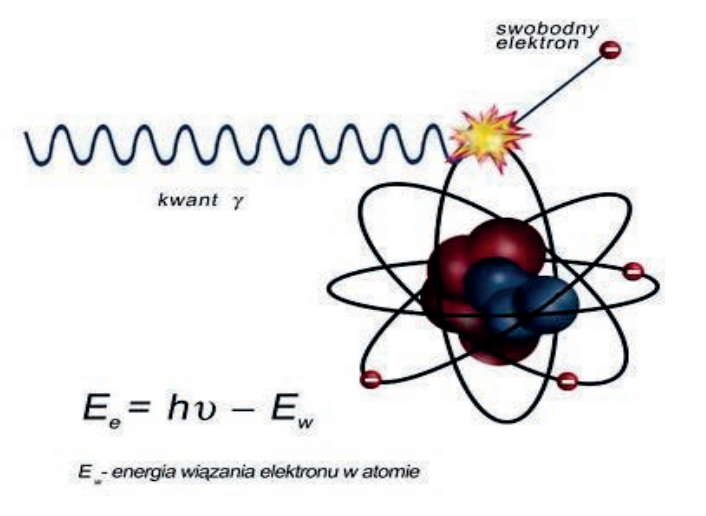
Promieniowanie rentgenowskie jest
Technika stereotaktyczna polega na napromienianiu nowotworu
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
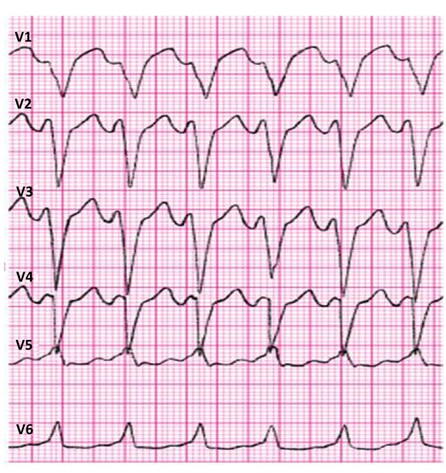
Które zaburzenie rytmu serca zarejestrowano na elektrokardiogramie?
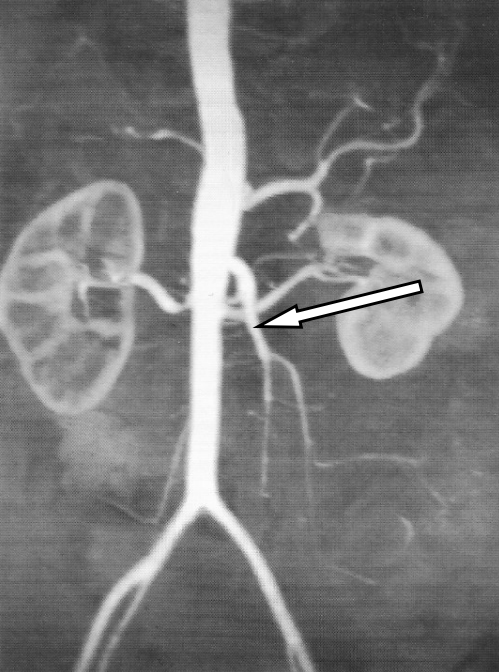
Którą tętnicę zaznaczono strzałką na obrazie MR?
Brak odpowiedzi na to pytanie.
Na zamieszczonej rycinie przedstawiono
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Brak odpowiedzi na to pytanie.
Wskazaniem do wykonania badania spirometrycznego jest
Brak odpowiedzi na to pytanie.
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
Zamieszczony elektrokardiogram przedstawia
Kasety do pośredniej radiografii cyfrowej CR są wyposażone
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Brak odpowiedzi na to pytanie.
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Brak odpowiedzi na to pytanie.
Obszary napromieniania w technice IMRT w trakcie wykonywania zabiegu radioterapeutycznego wyznacza
Brak odpowiedzi na to pytanie.
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Brak odpowiedzi na to pytanie.
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Brak odpowiedzi na to pytanie.
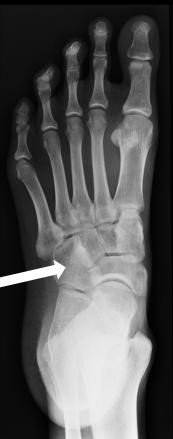
Na radiogramie uwidoczniono
Brak odpowiedzi na to pytanie.
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Brak odpowiedzi na to pytanie.
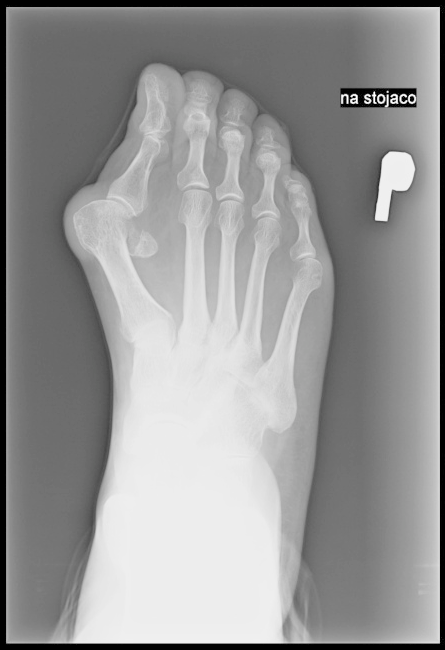
Którą kość zaznaczono strzałką na radiogramie stopy?
Brak odpowiedzi na to pytanie.
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Brak odpowiedzi na to pytanie.
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Brak odpowiedzi na to pytanie.
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
Brak odpowiedzi na to pytanie.
Diagnozowanie metodą PET oparte jest na zjawisku
Brak odpowiedzi na to pytanie.
W badaniu MR nadgarstka w ułożeniu na supermana pacjent leży na
Brak odpowiedzi na to pytanie.
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Brak odpowiedzi na to pytanie.
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Brak odpowiedzi na to pytanie.
Jaki jest cel stosowania bolusa w radioterapii?
Brak odpowiedzi na to pytanie.
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Brak odpowiedzi na to pytanie.
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
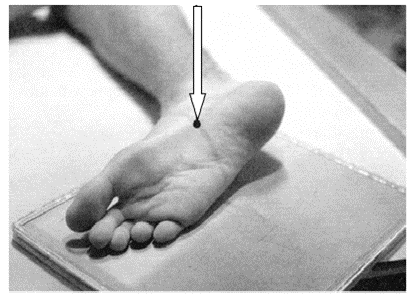
Brak odpowiedzi na to pytanie.
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
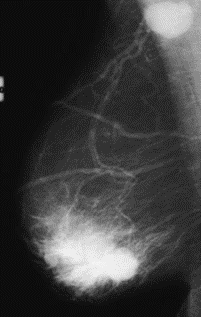
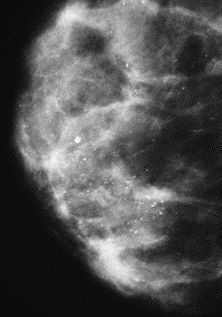
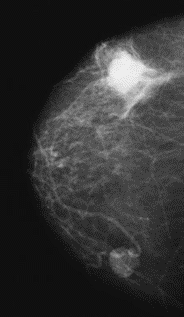
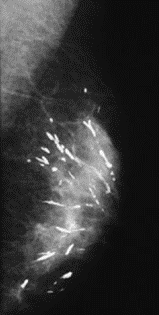
Brak odpowiedzi na to pytanie.
Odprowadzenie II rejestruje różnicę potencjałów między
Brak odpowiedzi na to pytanie.
Który detektor w radiografii wymaga laserowego czytnika obrazu?
Brak odpowiedzi na to pytanie.
Na radiogramie stawu barkowego strzałką wskazano
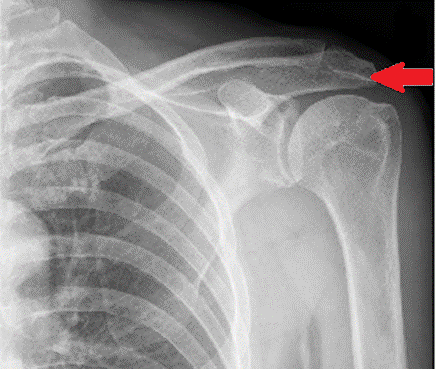
Brak odpowiedzi na to pytanie.
Obrazowanie portalowe w radioterapii służy do
Brak odpowiedzi na to pytanie.
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
Brak odpowiedzi na to pytanie.
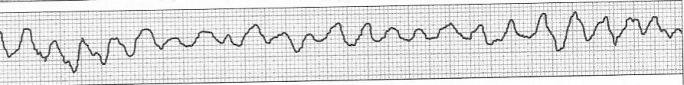
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
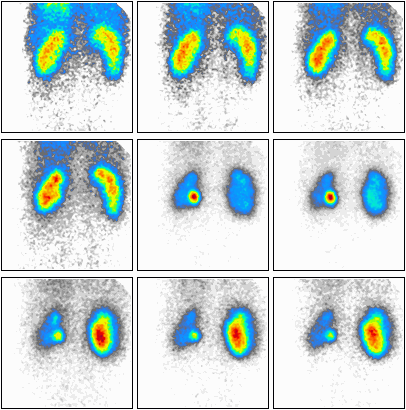
Brak odpowiedzi na to pytanie.