Pytanie 1
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
Próby stroikowe należy zawsze rozpocząć od przeprowadzenia próby
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Czym objawia się neuropatia słuchowa?
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Metody doboru aparatów słuchowych opierające się na przebiegu progu słyszalności to
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
Co jest przeciwwskazaniem do pobrania wycisku (odlewu) ucha?
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
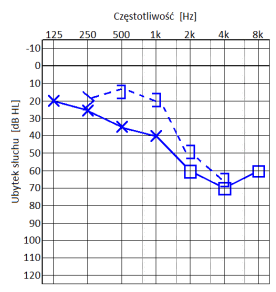
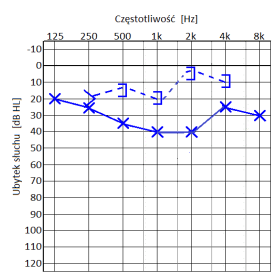
Który audiogram jest charakterystyczny dla urazu akustycznego?
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Istniejące testy słowne stosowane u dzieci wykorzystywane są obecnie jedynie w celu
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Objawami charakterystycznymi dla niedosłuchu odbiorczego są:
Błona bębenkowa o prawidłowym stanie charakteryzuje się
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Badanie słuchu audiometrią mowy nie znajduje zastosowania podczas
Maskowanie ucha niebadanego przy wyznaczaniu progu przewodnictwa powietrznego jest wymagane, jeżeli różnica w progach przewodnictwa powietrznego między uchem badanym i niebadanym
Metoda wstępująca i zstępująca jest wykorzystywana między innymi do
Jaki niedosłuch wywołują choroby ucha wewnętrznego?
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
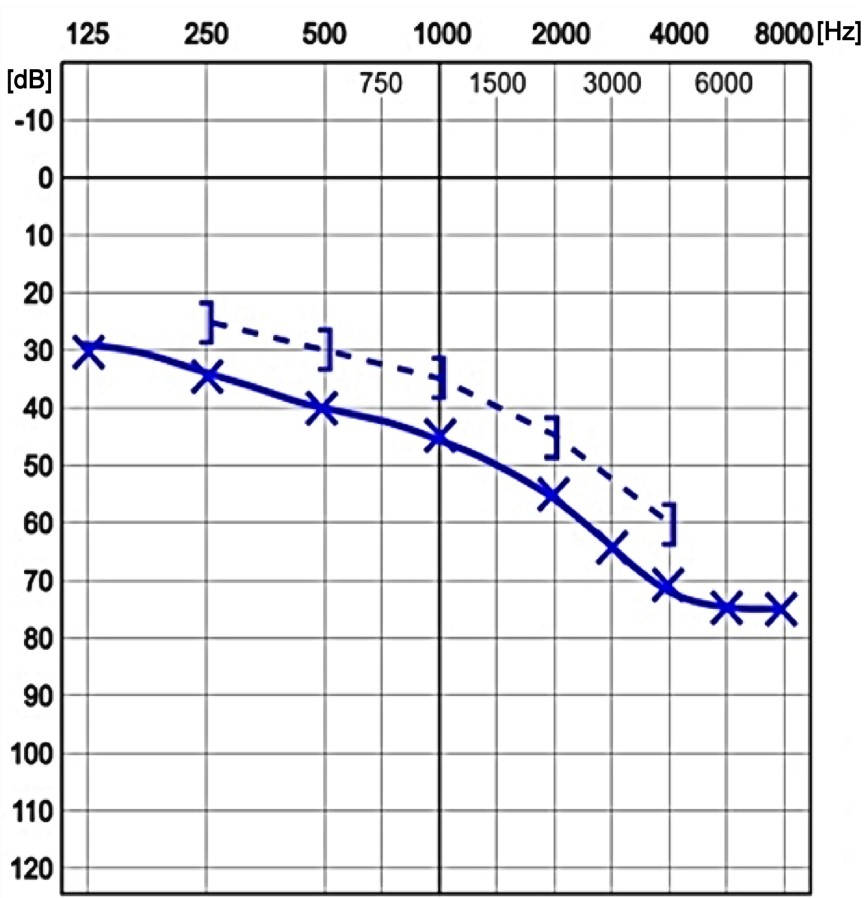
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
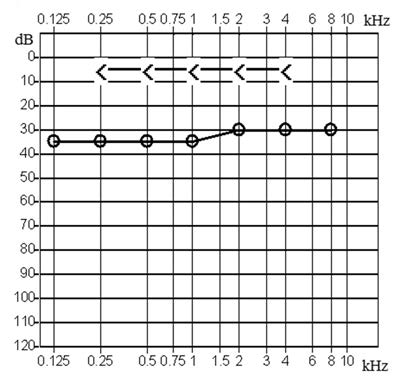
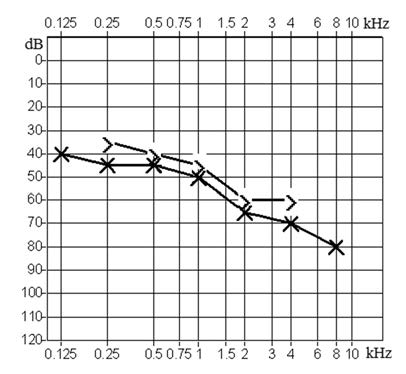
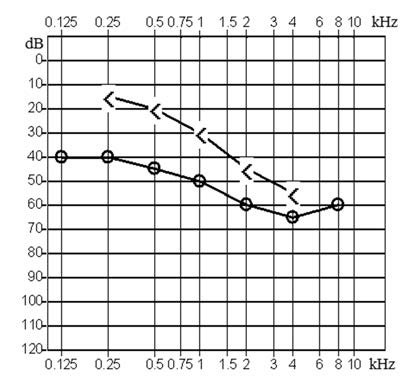
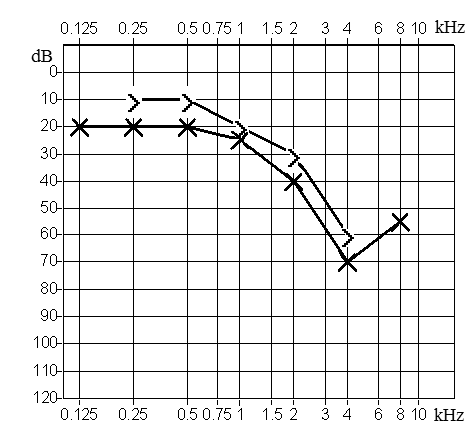
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Otoemisja akustyczna służy do badania
Próba Gellego służy ocenie
Jaki wpływ na percepcję pacjenta i wynik badania słuchu audiometrią tonalną mają maskery wąskopasmowe prezentowane ipsilateralnie w stosunku do sygnału tonalnego generowanego przez audiometr?
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Jak wygląda krzywa artykulacyjna w niedosłuchu przewodzeniowym?
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
Przedstawiony audiogram wskazuje na niedosłuch typu