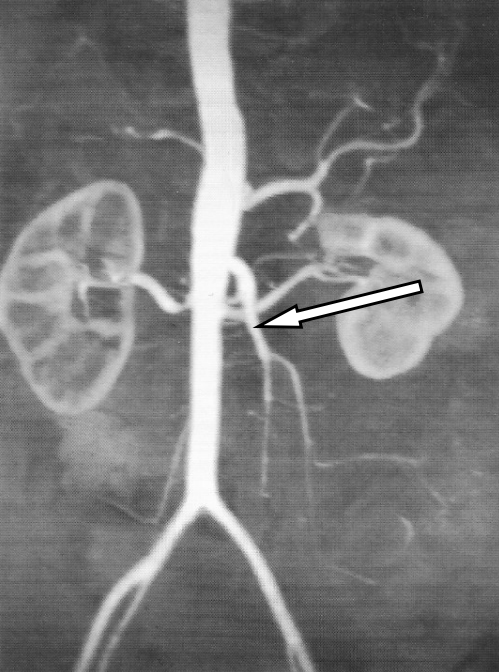
Pytanie 1
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
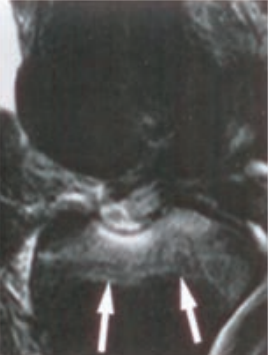
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
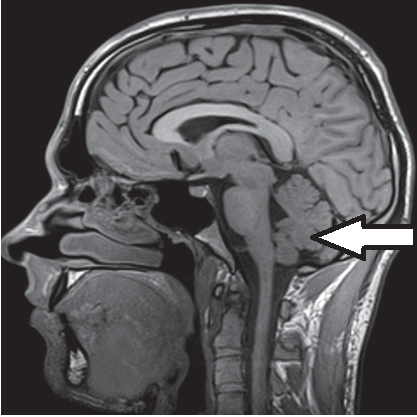
Na radiogramie strzałką oznaczono
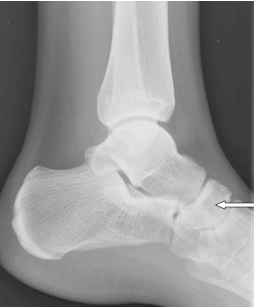
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
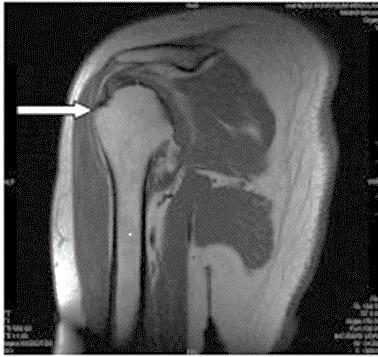
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
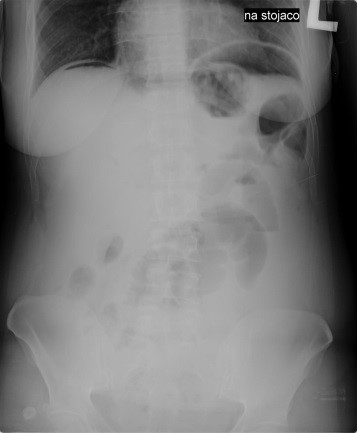
Radiogram jamy brzusznej uwidacznia
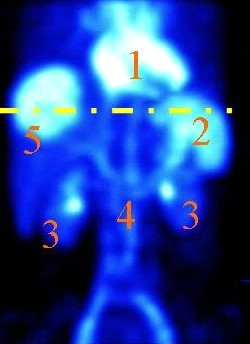
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
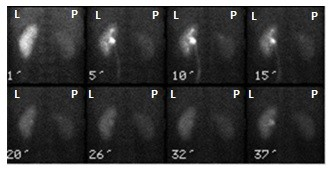
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
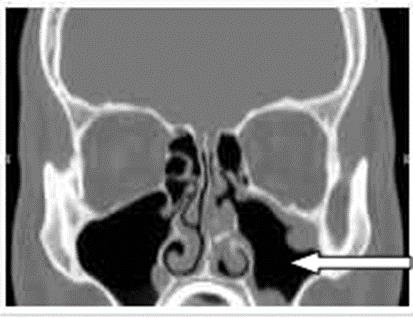
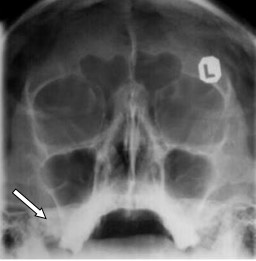
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
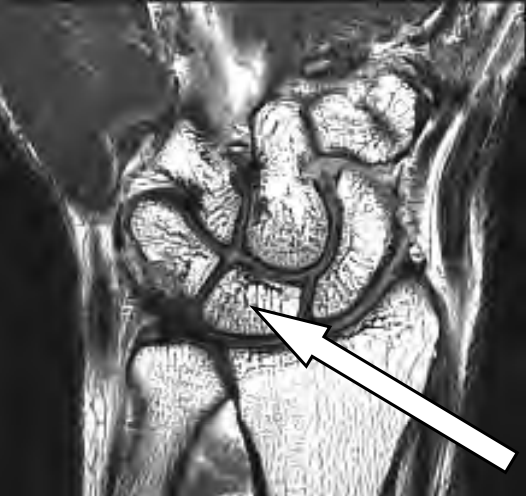
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
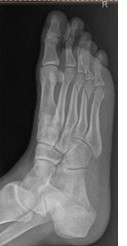
Na rentgenogramie stopy uwidocznione jest złamanie
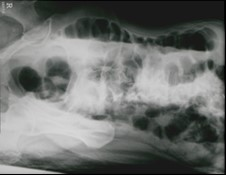
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
Którą strukturę anatomiczną zaznaczono strzałką na rentgenogramie?
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Cholangiografia to badanie radiologiczne
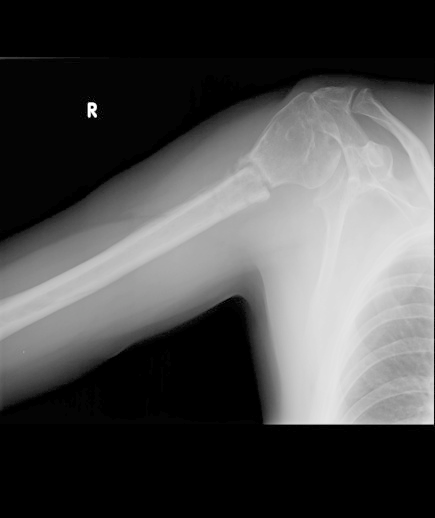
W jakiej projekcji i pod jakim kątem padania promienia centralnego został wykonany radiogram obojczyka?
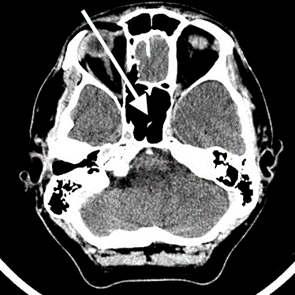
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
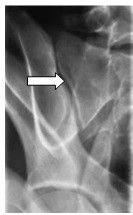
Na radiogramie uwidoczniono złamanie
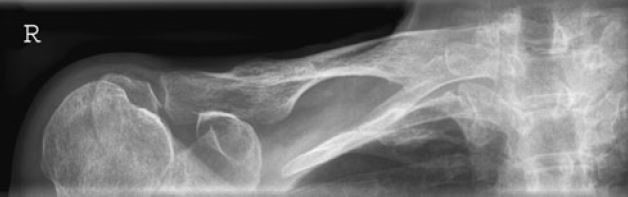
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg
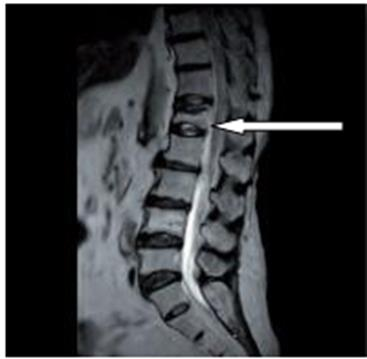
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
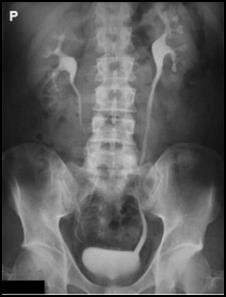
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
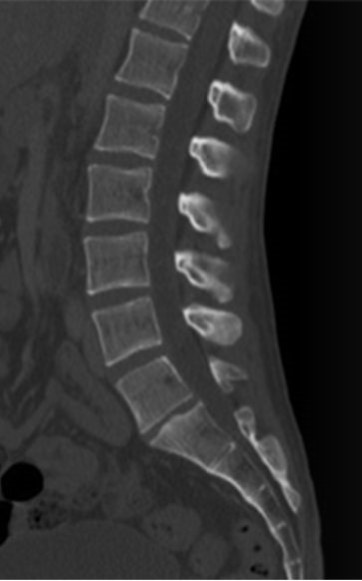
Wyniosłość międzykłykciowa znajduje się na nasadzie
Na rentgenogramie strzałką zaznaczono
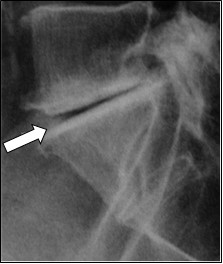
Cholangiografia to badanie radiologiczne
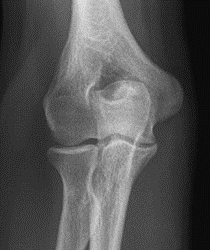
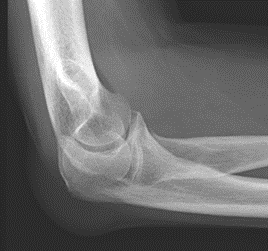
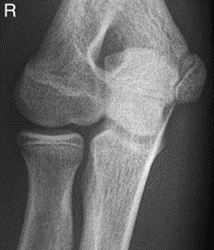
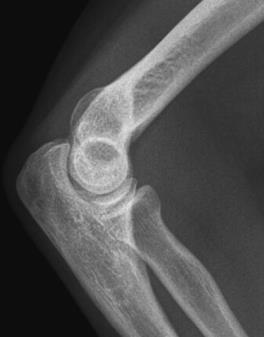
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
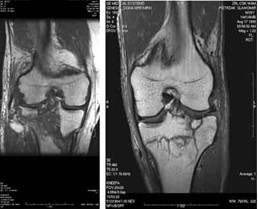
Obraz stawu kolanowego otrzymano metodą
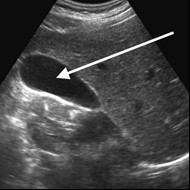
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
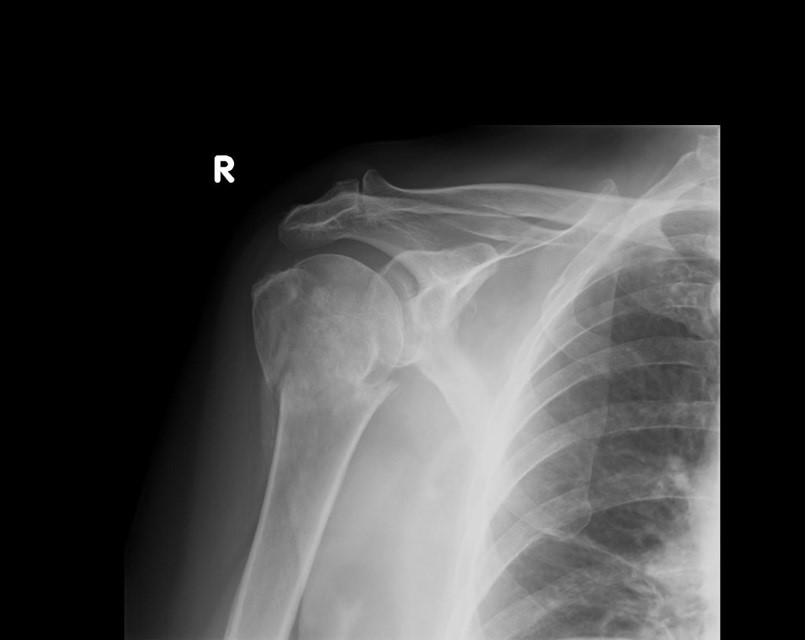
Na radiogramie uwidoczniono złamanie
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
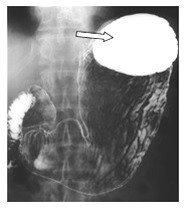
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
Pomiar densytometryczny BMD metodą DXA z kręgosłupa powinien obejmować kręgi
Na radiogramie czaszki strzałką zaznaczono
Przyczyną zaniku kostnego jest
Którą metodą i w której płaszczyźnie zostało wykonane badanie stawu kolanowego zobrazowane na zdjęciach?
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Którą tętnicę zaznaczono strzałką na obrazie MR?