Pytanie 1
Wykorzystanie technologii stereolitografii podczas wykonania indywidualnej wkładki usznej umożliwia
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Wykorzystanie technologii stereolitografii podczas wykonania indywidualnej wkładki usznej umożliwia
Który program komputerowy umożliwia instalację aplikacji producentów aparatów słuchowych oraz przechowywanie danych diagnostycznych pacjentów?
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Co powinien robić pacjent używający aparat słuchowy, aby zmniejszyć niebezpieczeństwo wystąpienia zwarcia w układzie elektrycznym aparatu?
Jeżeli osłuchiwany aparat słuchowy sprawia wrażenie sprawnego pomimo uwag pacjenta o słabym wzmocnieniu dźwięków, należy
Która z podanych grup materiałów stosowanych w otoplastyce to materiały pomocnicze?
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Aparaty słuchowe wyposażone w technologię Bluetooth ułatwiają użytkownikom korzystanie bezprzewodowo
Występowanie objawu wyrównania głośności wskazuje na
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Działania rewalidacyjne w stosunku do dziecka z wadą słuchu powinny przede wszystkim iść w kierunku
Przed wyznaczeniem progu słyszenia przewodnictwa powietrznego ucha prawego z maskowaniem protezyk słuchu informuje pacjenta, aby sygnalizował, kiedy zacznie słyszeć
Protetyk słuchu podczas osłuchiwania aparatu słuchowego zausznego stwierdza, że aparat jest za cichy. Co może być tego przyczyną?
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
Która technologia szybkiego prototypowania jest wykorzystywana podczas produkcji wkładek usznych i obudów aparatów słuchowych wewnątrzusznych?
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
Próg przewodnictwa kostnego określa stan
W metodzie SLA ostatnim etapem wykonania obudowy do aparatów słuchowych wewnątrzusznych jest jej
Który z elementów nie występuje w analogowym aparacie słuchowym?
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem zausznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
Podczas sprawdzania aparatu słuchowego w komorze pomiarowej jego wyjście akustyczne dołącza się do
Do pracowni protetycznej zgłosił się pacjent, skarżąc się, że jego aparat „gwiżdże”. Najbardziej prawdopodobną przyczyną wystąpienia tej wady jest
Aparat słuchowy wewnątrzuszny kosztuje 2 950 zł. Jaką refundację otrzyma do jednego aparatu słuchowego inwalida wojenny?
Student z obustronnym niedosłuchem, zaprotezowany aparatami słuchowymi, w trakcie wykładów w dużej auli odbiera hałas otoczenia głośniej od głosu wykładowcy. Jakie rozwiązanie wyeliminuje to zjawisko?
Przedstawiony audiogram wskazuje na niedosłuch typu
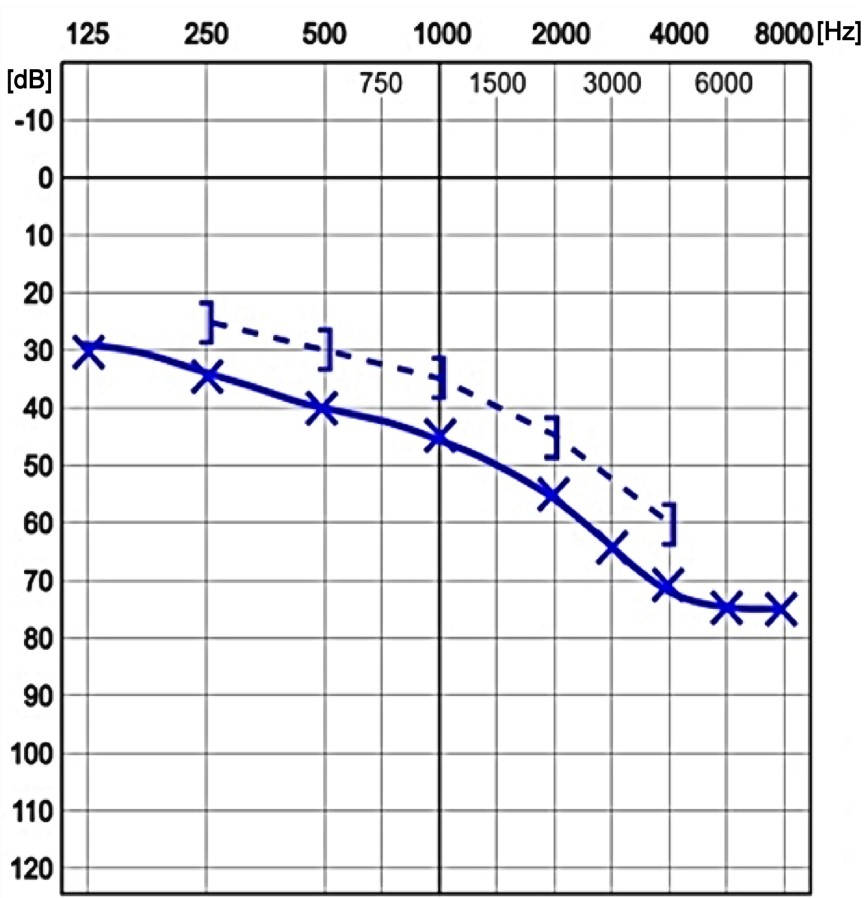
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
Wizyta kontrolna pacjenta z aparatem słuchowym w punkcie protetycznym powinna obejmować
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Najczęściej używanymi mikrofonami pomiarowymi w akustyce są mikrofony
Każda instrukcja obsługi aparatu słuchowego powinna zawierać informacje, które umożliwią osobie niedosłyszącej samodzielne wykonanie