Pytanie 1
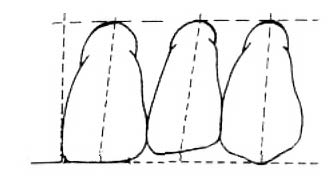
Przedstawiony na schemacie sposób ustawiania zębów przednich w protezach całkowitych jest zalecany w metodzie
Wynik: 17/40 punktów (42,5%)
Wymagane minimum: 20 punktów (50%)
Przedstawiony na schemacie sposób ustawiania zębów przednich w protezach całkowitych jest zalecany w metodzie

Aparat Quad-Helix wykonywany jest z drutu o grubości
Protezy nakładowe to uzupełnienia protetyczne, które
Do której metody ustawiania zębów w protezach całkowitych są wykorzystywane przedstawione na rysunku wzorniki zwarciowe?
Który mięsień jest odpowiedzialny za unoszenie żuchwy?
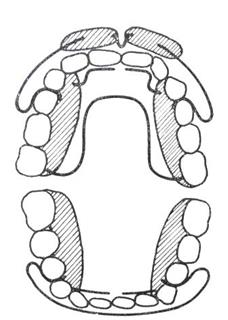
Cechą charakteryzującą dolny łuk zębowy jest to, że
Obturator protetyczny zastosowany u pacjenta z rozszczepem podniebienia nie wpływa na
Wzorniki zwarciowe do wykonania protez całkowitych metodą biofunkcjonalną, należy wykonać na
Koronę protetyczną stosuje się w przypadku braków jakościowych w obrębie jednego zęba lub grupy zębów przy pełnym łuku zębowym. Według klasyfikacji Galasińskiej-Landsbergerowej jest to klasa
Proces infiltracji podbudowy polega na
Ustawienie zębów w III klasie według klasyfikacji Angle’a świadczy
Na ilustracji przedstawiono szynę
Uszczelnienie brzeżne w modelowanych podbudowach uzupełnień stałych wykonuje się z wosku
Do wykonania aktywnego łuku wargowego prostego należy użyć drutu
Zęby przedtrzonowe mają zazwyczaj pojedyncze stożkowe korzenie, z wyjątkiem przedtrzonowców
Do czego jest wykorzystywana zamieszczona na rysunku śruba?

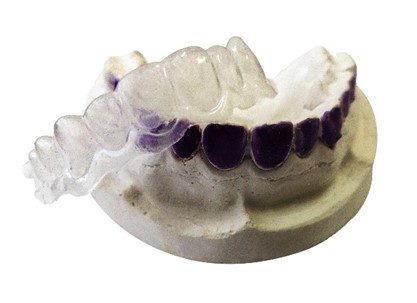
Z której folii należy wykonać szynę do wybielania?
Ile krawędzi posiada powierzchnia przedsionkowa korony zębów siecznych?
Które oznaczenie wskazuje mleczny siekacz górny boczny prawy?
Trójkąt Bonwille’a powstaje z połączenia punktów zlokalizowanych na obydwu wyrostkach stawowych żuchwy oraz na
Która kolejność używania końcówek paralelometru podczas analizy paralelometrycznej jest prawidłowa?
Rysunek przedstawia aktywator otwarty służący do leczenia
Który z typów konstytucjonalnych, wyodrębnionych przez Kretschmera, charakteryzuje się kwadratowymi zębami przednimi ustawionymi na jednym poziomie z kłami dominującymi w łuku zębowym?
Wadą zgryzu charakteryzującą się tym, że rysy twarzy i stan śródustny mają postać przodozgryzu całkowitego, przy ujemnym teście czynnościowym, jest
Lewy dolny drugi przedtrzonowiec stały oznaczany jest symbolem -5 (minus 5) według systemu oznaczania zębów
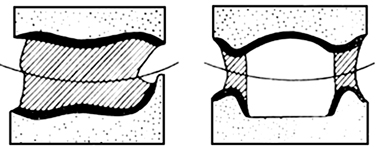
Na którym rysunku przedstawiony jest prawidłowy kształt segmentu modelu dzielonego?
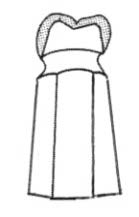
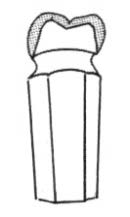
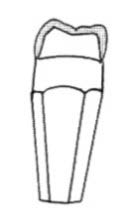
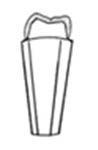
Zjawisko utraty kontaktu zwarciowego zębów przeciwstawnych, określane jest jako
Przyklejenie do płyty protezy woskowych kanałów w trakcie puszkowania jest charakterystyczne dla zamiany wosku na akryl metodą
Wskazaniem do zastosowania szyny Webera u pacjentów z uzębieniem mlecznym lub mieszanym jest
Podczas wykonywania wkładu koronowo-korzeniowego metodą pośrednią należy zastosować wosk
Jaką funkcję w protezie szkieletowej spełnia cierń (podparcie ozębnowe)?
Jednostronna utrata zębów mlecznych w odcinku bocznym, może doprowadzić do powstania
Który opis jest prawidłowym rozwinięciem skrótu CAD/CAM?
Podstawowym celem wygrzewania pierścienia odlewniczego z zatopionym wzorcem protezy szkieletowej jest
Wskaż oznaczenie trzonowca górnego lewego w systemie Viohla.
Przednią część powierzchni stawowej kości skroniowej stanowi
Do której grupy szyn należy szyna Michigan?
Uszkodzenie błony śluzowej i przyzębia, na skutek użytkowania nieprawidłowo wykonanego uzupełnienia protetycznego, nosi nazwę
Metody sypania akrylu nie stosuje się do wykonania aparatu
Według metody Gysiego należy ustawić zęby boczne